Содержание
- Цель операции
- Фиксация позвонков
- Кому показан спондилодез
- Показания
- Насколько опасно это хирургическое вмешательство?
- Почему происходит смещение кейджа в позвоночнике
- Исследования перед операцией и подготовка к ней
- Противопоказания
- Методика выполнения
- Техники спондилодеза
- Возможные осложнения
- Спондилодез в области шейного отдела
- Как проходит послеоперационный период
- Реабилитация
24 Сентябрь 2019
1477
5 из 5
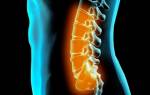
Спондилодезом называют хирургическое вмешательство, являющееся разновидностью артродеза. Целью операции является обездвиживание одного или нескольких позвоночно-двигательных сегментов. Это достигается за счет установки специальных конструкций, которые надежно фиксируют между собой подлежащие сращению позвонки. В результате они со временем они прочно срастаются, что полностью исключает возможность движения и развития на фоне этого болезненных ощущений.
Читайте также: Корсет послеродовой: виды и правила использования. Корсет утягивающий
Необходимость в выполнении спондилодеза возникает при многих патологиях позвоночника, которые не поддаются консервативному лечению. Поэтому обычно он сочетается с другими хирургическими вмешательствами. Спинальные хирурги «SL Клиника» помогут вам избавиться от проблем с позвоночником и провести спондилодез. Мы уже сумели помочь многим сотням больных с различными диагнозами, поможем и вам вернуться к полной движения жизни без боли.
Цель операции
Позвоночник состоит из собственно позвонков и хрящевых образований — межпозвоночных дисков, которые выступают в роли амортизационных прокладок. Они упругие, рыхлые и изнашиваются гораздо быстрее костных элементов.
Чередование твердых позвонков и дисков, дополненное системой фасеточных суставов, составляет конструкцию, способную выполнять все функции позвоночника. Она свободно скручивается и гнется, после этого возвращаясь к первоначальному состоянию естественного изгиба.
Если по каким-то причинам позвонки получают слишком большую подвижность, то происходит сдавливание нервных корешков, рефлекторный спазм мышц и прочие неприятные последствия. Все это ведет к сильнейшей боли, нарастающим дегенеративным процессам в позвоночни
ке.
Чтобы ограничить подвижность пары позвонков производится спондилодез. При этом удаляется межпозвоночный диск, с резекцией фасеточных суставов или без нее. Диск замещается трансплантатом одним из способов:
- Трансплантат размещается между дужками позвонков;
- Трансплантат заклинивается между остистыми отростками.
Далее проводится стабилизация конструкции: закрепление с помощью винтов, пластин, проволоки, винтов.
Устраняя подвижность между парой позвонков хирургическим путем, можно предотвратить множество серьезных проблем и избавиться от боли. Если скрепляется только одна пара позвонков, то ограничение подвижности практически незаметно.
Фиксация позвонков
Сращивание занимает несколько месяцев. Чтобы пациент был избавлен от необходимости постоянно носить обездвиживающий корсет все это время, проводится фиксация с помощью пластин и винтов. Чаще всего применяется транспедикулярная фиксация.
При ней несколько соседних позвонков скрепляются винтами, надетыми на металлический прут. Примерно через полгода происходит сращивание в зоне кейджа и винтовая конструкция теряет свое опорное значение.
Поясничный остеохондроз является частой причиной нахождения на больничных листах или инвалидности. Ущемление нервов приводит к сильному болевому синдрому и выраженным негативным последствиям:
- параличам и парезам;
- нарушению чувствительности тканей нижней половины тела;
- тазовым расстройствам.
Последние – самые суровые осложнения остеохондроза этого отдела, они трудно поддаются лечению, требуют ухода за пациентом и осложняют его пребывание в обществе. Остеохондроз является самостоятельным заболеванием с собственным кодом по МКБ.
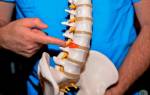
Защемление нерва
Защемления могут носить постоянный характер или провоцироваться движениями в пояснице. Поэтому измененные позвонки склонны к неправильной взаимной пространственной конфигурации. Спондилодез поясничных тел способствует профилактике ущемления нервных корешков.
Кому показан спондилодез
Цель этой операции – обеспечить неподвижное сочленение расположенных рядом позвонков. Чаще всего спондилодез выполняется на позвонках поясничного отдела. С его помощью можно устранить патологическую подвижность позвонков и избавить человека от мучительных спинальных болей.
Читайте также: Видео-гимнастика для шеи против остеохондроза от доктора Шишонина
Также эта операция показана людям с прогрессирующим сколиозом, который не удалось остановить консервативными методами. Третья частая причина вмешательства – устранение последствий травмы, чаще всего в шейном отделе.
Показания к спондилодезу:
- Не поддающиеся коррекции дегенеративные процессы (грыжи, остеохондроз);
- Спондилолистез (смещение позвонков);
- Нестабильность позвоночника, врожденная или приобретенная;
- Спондилит туберкулезного характера;
- Прогрессирующий сколиоз или кифоз;
- Последствия остеопороза (компрессионные переломы внутри позвонков);
- Опухолевые процессы в позвоночном столбе;
- Травмы, оскольчатые переломы позвоночника.
В результате правильно проведенной операции (переднего или заднего межтелового спондилодеза) устраняются последствия стеноза (болезненного сужения межпозвонкового пространства), купируется боли и исчезают неврологические симптомы защемления корешков нервов.
Операция спондилодез может быть одним из этапов более сложного хирургического вмешательства, например, декомпрессионной ламинэктомии. В любом случае, перед вживлением трансплантата всегда проводится дискэктомия (удаление диска между оперируемыми позвонками).
Показания
Спондилодез достаточно широко применяется для лечения хронических болей и травм, которые могут быть обусловлены следующими нарушениями:
- Сужением канала спинного мозга (стеноз);
- Спондилолистезом (патологический размер позвонка);
- Травматическим повреждением позвоночника;
- Ослабленным позвоночником (как правило, такая проблема возникает в результате инфекционного поражения или опухоли);
- Сколиозом (патологическое искривление позвоночника).
Врач останавливается на проведении хирургического вмешательства только в том случае, если другие – менее инвазивные – методы лечения не привели к облегчению болей или улучшению состояния позвоночника. К таким методикам относятся:
- Продолжительный отдых;
- Миорелаксанты;
- Обезболивающие препараты;
- Физиотерапия;
- Инъекции медикаментозных средств, облегчающих отёки и боли;
- Массаж;
- Бихевиоральная терапия.
Необходимость и целесообразность проведения спондилодеза можно определить с помощью рентген-снимков позвоночника.
Насколько опасно это хирургическое вмешательство?
Такие операции на позвоночнике, как спондилодез, выполняются с 30-х годов прошлого века. Раньше они относились к самым сложным. Но внедрение новых медицинских технологий и появление более современных имплантов сделало спондилодез непростой, но вполне рядовой нейрохирургической процедурой.
Теперь используются эндокринные методы оперативного вмешательства, новейшие цифровые микроскопы, что позволяет максимально уменьшить трепанационное окно, свести к минимуму травматизацию тканей во время спондилодеза и различные осложнения после него.
Почему происходит смещение кейджа в позвоночнике
Чаще всего это бывает по двум причинам:
- Несоблюдение технологии операции, например установка T-pal без транспедикулярной системы;
- Грубое нарушение пациентом лечебного режима и режима иммобилизации — отказ от ношения различных ортезов после операции.
Автор статьи: врач-нейрохирург Воробьев Антон Викторович Рамка вокруг текста Почему стоит выбрать именно нас:
- мы предложим самый оптимальный способ лечения;
- у нас есть большой опыт лечения основных нейрохирургических заболеваний;
- у нас вежливый и внимательный персонал;
- получите квалифицированную консультацию по вашей проблеме.
Исследования перед операцией и подготовка к ней
Пациент с показаниями к спондилодезу как правило имеет на руках МРТ или компьютерную томографию. Перед операцией ему также нужно сделать рентгенограмму и флюрографию грудной клетки, чтобы уточнить детали.
Также производится ЭКГ и ряд анализов:
- Общеклинические анализы крови и мочи;
- Определение показателей свертываемости крови;
- На ВИЧ, сифилис, гепатит;
- Биохимические показатели крови;
- По необходимости – миелография.
После получения результатов анализов больного осматривает терапевт и узкие специалисты. Поскольку спондилодез производится под местным наркозом, в предоперационный период (за 8 часов) нельзя есть и принимать какие-либо посторонние препараты, не рекомендуется курить.
Читайте также: Слабость в мышцах рук и ног и головокружение: причины возникновения и метды лечения
За несколько дней до операции пациент должен перестать принимать любые препараты, понижающие свертываемость крови (курантил, аспирин, варфарин и пр.).

Противопоказания
Спондилодез – сложная нейрохирургическая операция, и она имеет ряд противопоказаний. Они связаны с общим состоянием здоровья пациента. Нельзя делать спондилодез при:
- Острых инфекциях, простудах, ОРВИ;
- Воспалениях кожи или мышечной ткани в месте, где будет производиться разрез;
- Неудовлетворительных показателях свертываемости крови;
- Сильном остеопорозе, при котором состояние позвонков не позволяет установить трансплантат.
Также операция может быть невозможна, если состояние здоровья больного не позволяет давать ему общую анестезию.
Методика выполнения
Методика выполнения заключается в проведении нескольких этапов:
- Введение пациента в сон при помощи общего наркоза.
- Освобождение поля операции. Антисептика, заключающаяся в обработке места вмешательства растворами, препятствующими размножению бактерий.
- Разрез непосредственно в месте локализации проблемного сегмента. Обнажение кости при помощи отодвижения мышц в сторону.
- Удаление поражённого сегмента и установление на его место трансплантата или восстановление сместившегося позвонка. В первом случае используют искусственный диск, а во втором — специальную металлическую конструкцию, которая фиксирует проблемную зону.
- Возвращение мышц в исходное положение, зашивание тканей.
- Проведение снова антисептической обработки швов и наложение на них стерильной повязки.
Метод вмешательства зависит от характера проблемы. Операция может продолжаться 2 часа и более.
Спондилодез — тяжёлая операция, протекающая с применением искусственных имплантатов
Техники спондилодеза
Межтеловой спондилодез предполагает установку импланта непосредственно между телами позвонков. В медицинской литературе такой тип встречается под названием PLIF. Эта методика распространяется все шире благодаря появлению новых фиксаторов (титановых кейджей). Они позволяют добиться стабильного сращивания и отлично комбинируются с костной тканью позвонков.
Передний межтеловой спондилодез
Это операция, при которой доступ осуществляется спереди, внебрюшинно или через брюшную полость. Такая операция проводится обычно на поясничном отделе. Сторону и место разреза выбирает хирург, учитывая характер повреждений, опыт предыдущих операций и пр. Предпочтение обычно отдается переднебоковому разрезу без вскрытия брюшины.
Врач производит разрез и смещает внутренние органы (мочеточники, сосуды), чтобы исключить риск их повреждения. Получив доступ к позвонкам, хирург удаляет межпозвонковый диск и хрящевые ткани, производит декортикацию (зачистку наружного слоя) кости.
Далее в межпозвонковое пространство помещается подготовленный трансплантат нужного размера, выкроенный из куска подвздошной или берцовой кости пациента. Собственная кость пациента – лучший материал для трасплантации.
При ее использовании успешное сращение наблюдается в 96% случаев. Но подготовка такого трансплантата – дополнительная травма для пациента. Поэтому, иногда используется пересадка от донора (аллотрансплантация).
При переднем брюшном спондилодезе практически всегда наблюдается надежное сращивание. Этот тип вмешательства незаменим для удаления осколков кости, коррекции некоторых случаев сколиоза и дегенеративных изменений. Но у этого метода есть и недостатки:
- Длительная реабилитация, возможность появления послеоперационных грыж;
- Сама операция занимает много времени и есть риск травмирования подвздошных сосудов и других органов.
Задний межтеловой спондилодез
Этот тип операции с доступом со спины поводится гораздо чаще, чем передний спондилодез. В международной медицинской литературе задний межтеловой спондилодез обозначается как PLIF. Он делается в грудном и брюшном отделе позвоночника.
Возможные осложнения
Возможно развитие следующих негативных последствий:
- появление обширных гематом;
- кровотечения;
- болевой синдром, паралич, парез, онемение;
- неполное срастание костных элементов;
- образование тромбов в крови;
- ощущение постороннего тела в спине;
- нарушение функционирования мочевого пузыря, кишечника, репродуктивной системы;
- разрастание рубцов в области раны;
- инфицирование раны.
Вероятность развития негативных последствий повышается при наличии лишнего веса, вредных привычек, в пожилом возрасте, при сопутствующих патологиях.
Спондилодез в области шейного отдела
Если требуется произвести спондилодез шейного отдела (например, после тяжелой травмы), его чаще всего выполняют спереди слева. Разрез проходит сбоку грудино-ключично-сосцевидной мышцы. Требуется зафиксировать трахею и пищевод, а также нервно-сосудистый пучок шеи.
После этого врач получает доступ к позвонкам. Операция ведется под рентгенологическим контролем. Если есть вывихи и переломы, то сначала проводится репозиция (приведение позвонков в нормальное положение). Затем удаляется межпозвонковый диск, формируются пазы, в них вставляется трансплантат. Фиксация в шейном отделе производится путем ношения жесткого воротника.
Как проходит послеоперационный период
Спондилодез занимает от 2 до 8 часов. После этого пациент должен около 2 суток провести в палате интенсивной терапии. Затем на срок от 1 недели до 3-х назначается постельный режим.
В послеоперационный период назначают антибиотики и обезболивающие препараты. Осуществляется контроль за пульсом, давлением, функциями ЖКТ и дыхания. Полезны бывают ультразвуковые ингаляции и дыхательная гимнастика.
Обязательно следует бинтовать ноги, чтобы снизить риск отрыва тромбов.
Реабилитация
Длительность реабилитации зависит от того, был ли позвоночник зафиксирован. Если нет, то пациенту предстоит ношение корсета в течение нескольких месяцев. Если же установлена фиксирующая конструкция, то уже через несколько дней можно будет вставать и ходить.
Физические нагрузки и вообще движения следует ограничивать до полного сращивания. Это значит, что под запретом резкие движения, ношение тяжестей, наклоны и длительное сидение.