Содержание
- Дегенеративно дистрофические изменения коленного сустава
- Норма
- Строение и функция мениска
- Пальпация задней поверхности надколенника
- Диагностика патологии
- Хирургическое лечение хондромаляции
- Стадии повреждения
- Первые признаки болезни
- Базовые упражнения
- Причины истончения и симптомы
- Что это такое?
- НЕ МЕДИКАМЕНТОЗНОЕ ЛЕЧЕНИЕ ОСТЕОАРТРОЗА.
- Профилактика
- Лечение колена
- Хондропротекторы
- Восстановление гиалинового хряща
- Как восстановить
С годами костная и хрящевая ткань в суставах изнашивается и становится хрупкой. Как бы ни хотелось, избежать этого нельзя. Однако в некоторых случаях подобное явление может наблюдаться и у людей более молодого возраста.
Рано изнашиваться хрящи могут при большой физической нагрузке на суставную ткань либо особом строении организма. Подобные перемены могут произойти и в гиалиновом хряще коленных суставов. Избавиться от данной проблемы можно, хотя это достаточно сложно.
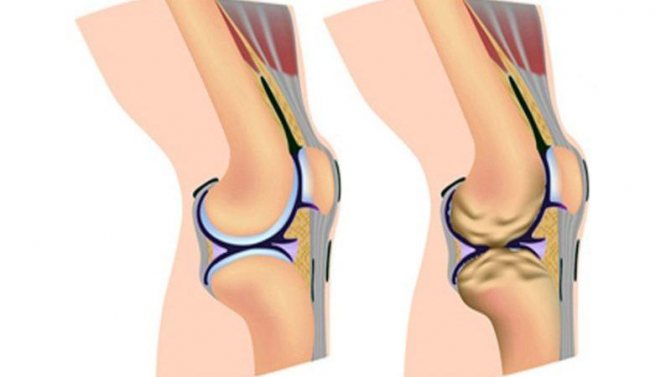
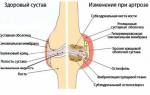
Дегенеративно дистрофические изменения коленного сустава
Суставные поверхности всех суставов покрыты гиалиновым хрящом. Он смягчает трение костей сустава. С возрастом, а также вследствие определенных заболеваний, гиалиновый хрящ начинает истощаться, подвергается дегенеративно-дистрофическим изменениям. Данный процесс лежит в основе такого заболевания, как остеоартроз.
На УЗИ коленного сустава в норме гиалиновый хрящ бедренной кости имеет толщину 2-3 мм. Он ровный, четкий, умеренно-повышенной эхогенности. Толщину гиалинового хряща измеряют на мыщелках головки бедренной кости.
Для дегенеративно-дистрофических процессов хряща характерно снижение его толщины менее 2 мм, появление неровности, неоднородности хряща. При поздних стадиях остеоартроза на УЗИ можно отметить появление неровностей суставных поверхностей костей. Можно обнаружить свободные тела в полости сустава – это костные фрагменты, частички хряща.
Читайте также: 6 эффективных народных средств для лечения ревматоидного артрита
Мениски коленного сустава тоже подвергаются дегенеративно-дистрофическим изменениям. В норме мениски имеют четкую треугольную форму с четкими ровными контурами. Эхогенность такая же, как у гиалинового хряща.
Для дегенерации менисков характерно появление неровности, нечеткости контура, неоднородности структуры, возможно выявление кальцинатов. Изменение эхогенности менисков связано с изменением структуры менисков. Вследствие дегенеративных процессов, в менисках появляются дефекты, что приводит к различной эхогенности.
Дифференцировать дегенеративные изменения менисков с травмой менисков бывает чрезвычайно сложно. Особенно, если травма коленного сустава произошла на фоне уже имеющихся дегенеративно-дистрофических изменений. Иногда установить правильный диагноз возможно только после МРТ или даже артроскопии.
Норма
Гиалиновый хрящ в коленном суставе в нормальном состоянии должен быть приблизительно 6 мм. Такая толщина обусловлена его строением, имеющее некоторые отличительные особенности. В его состав входят:
- 1 слой – поверхностный, он не содержит в себе клеток. Он состоит из уплотненных хондроцитов;
- 2 слой – промежуточный. В нем присутствуют хрящевые клетки, имеющие митохондрии и эндоплазматическую сеть, очень хорошо развитую;
- 3 слой – глубокий. Это область непосредственного контакта хряща и костной ткани. В этот слой входи, в свою очередь, кальцинирующийся слой и некальцинирующийся. В последнем имеется сеть кровеносных сосудов.
Нормой для гиалинового хряща так же является:
- отсутствие надхрящницы с капиллярной сетью, нервных окончаний;
- замедленная скорость обмена веществ;
- способность расти и регенерироваться;
- высокая прочность в сочетании с эластичностью, благодаря чему многие деформаций — обратимые. Причем регенерироваться он может достаточно быстро.
Нормальная ткань гиалинового хряща:
- делает сочленения более устойчивыми к износу;
- участвует в функционировании смазочного аппарата.
Сейчас приняты следующие нормы, соответствующие рекомендациям профессора В.А. Доманцевича:
- Отсутствие отёка мягких тканей.
- Равномерное распределение однородного гиалинового хряща, его поверхность должна быть гладкой и ровной, с толщиной 2 – 3 мм.
- Расположенная изнутри суставной капсулы синовиальная оболочка в норме определяться не должна.
- Складки этой оболочки, имеющие самостоятельное название синовиальных сумок должны иметь пониженную эхогенность, допускаются разветвления, однако жидкости быть не должно.
- Для суставных поверхностей здоровых костей характерен ровный и чёткий контур без деформации.
- Патологических костных выростов (остеофитов) в норме быть не должно.
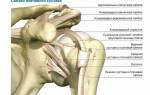
Строение и функция мениска
Оба колена каждого человека используют хрящи, чтобы обеспечивать плавное скольжение костей в суставе. Если мышцы обеспечивают движение, а связки, например передняя и задняя крестообразные (ПКС и ЗКС), боковые, фиксируют все части суставной сумки, то хрящи – это прокладка, подобная шарикоподшипнику в механических устройствах. В колене находится 2 мениска:
- Латеральный. Это хрящ, расположенный ближе к внешней стороне колена, поэтому он также называется наружним.
- Медиальный. Располагается в зеркальной проекции к латеральному и считается внутренним мениском.
Мениски часто подвержены травмам, особенно у молодых людей, занимающихся спортом, служащих в армии и ведущих активный образ жизни. Когда повреждения сустава накапливаются, диски истончаются, и может произойти надрыв соединительной ткани.
Обычно дегенерация мениска развивается на фоне всех травм и ушибов, накопленных человеком еще будучи ребенком. В старшем возрасте суставы уже плохо регенерируют и развивается дегенеративно-дистрофический комплекс.
Колено – это сустав, который испытывает самую большую нагрузку в течение жизни. Это второй по подвижности сустав после позвоночных. Именно его человек сгибает и разгибает больше всего в своей жизни. Строение коленного сустава довольно сложное. Он состоит из хрящевых элементов, мышц и костей:
- 2 менисков.
- Надколенника (сесамовидной кости или коленной чашечки).
- Связок.
- Суставных хрящей.
- Части берцовой кости.
- Части бедренной кости.
Хрящи выполняют амортизирующую роль, а кости и мышцы – двигательную.
Представляет собой тонкую (около 5-6 мм), но очень прочную прослойку между костей. По сравнению с другими типами хрящей, состоит из небольшого количества волокон коллагена и эластина.
Выполняет следующие функции:
Читайте также: Что такое гипопуриновая диета, что можно и нельзя есть при подагре?
- обеспечивает прочность соединения и смягчает трение костей;
- способствует более легкому скольжению суставных поверхностей;
- помогает осуществлять безболезненные движения в полном объеме;
- гиалиновый хрящ обусловливает пластичность (благодаря наличию коллагена хрящевая прослойка легко принимает любую форму и так же легко возвращается в свое нормальное положение).
Повреждение слоев хрящевой ткани разделяется на три стадии, в каждой из которых происходят свои изменения. Первая стадия характеризуется небольшими изменениями на поверхности хряща, но они быстро восстанавливаются.
На второй стадии происходит серьезное повреждение: суставной гиалиновый хрящ неравномерно истончен, появляются жалобы на боль во время движения. Третий этап относится к необратимому разрушению поверхности с вовлечением в процесс костной ткани.
Состоит из трех едва ограниченных между собой областей (наружной, столбчатой и внутренней) и не имеет надхрящницы. В наружной зоне располагаются хондроциты веретенообразной формы, во второй зоне находятся столбиковые клетки, внутренняя часть делится на необызвествленную и обызвествленную.
Чаще всего гиалиновый хрящ находится на поверхности костей и суставов (например, коленный или тазобедренный сустав), в местах прикрепления ребер к грудине, образует полукольца трахеи.
Пальпация задней поверхности надколенника
Суставная (задняя) поверхность надколенника
, покрытая хрящем, исследуется с помощью следующих приемов (рис. 214).
Рис. 214. Прием для выявления хондропатии передней, неопорной поверхности мыщелков бедрa и суставной поверхности надколенника (1). Ощупывание суставной (хрящевой) поверхности налколенника (2).
«Из-за такой несогласованности соединительных частей, образующих коленный сустав, они касаются только точки или линии». Для устранения неровных поверхностей фасонных суставных даже толстый гиалиновый хрящ покрытия от 4 до 5 мм вносит свой вклад основной функцией которого является перехват воздействий и нагрузок давления, которые возникают при ходьбе, быстрый бег и подъема тяжелых грузов на коленном суставе.
Кроме того, внутренний и внешний мениск расположены в коленном суставе. Широкий наружный край мениска прилегает к внутренней поверхности капсулы сустава, в то время как свободный, тонко сужающийся внутренний край соединен с сагиттальной шероховатой поверхностью между соединительными деталями в виде коротких волокнистых полос. Это приводит к клиновидному поперечному сечению для каждого из двух менисков, но оба имеют различия в их форме.
Врач двумя пцльцами захватывает надколенник и прижимает его к мыщелкам, затем смещает ее наружу, а потом внутрь, нога при этом должна быть вытянута, а мышцы хорошо расслаблены. У здоровых эти манипуляции безболезненные и беззвучные. При паталогии хрящи надколенника и мыщелков бедра возникает хрустящий звук и возможна болезненность.
Когда нижняя нога вытянуты в коленном суставе, затем мягкая оба мениска с фронта, но согнута в том же суставе, то С-Корпель быть смещен назад, в результате чего конкретное подвижное боковое на расстоянии более чем на 1 см путешествует. Из-за их тонкой структуры ткани мениски характеризуются обширной деформируемостью. В зависимости от давления на них или на поезде, к которому они подвергаются, они когда-то толстые, а иногда и плоские, благодаря чему они всегда приспосабливаются к форме соответственно взаимно соединяющей части ролика бедренной кости.
С помощью второго приема можно ощупать часть суставной поверхности надколенника: большим пальцем левой руки врач давит на наружной край надколенника, сдвигая его медиально, куда он больше смещается, чем наружу, а кончик указательного пальца другой руки подводит под надколенник с противоположной стороны, ощупывая при этом его суставную поверхность. У здорового такое исследование безболезненное, а суставная поверхность воспринимается ровной и гладкой. Боль и неровности хряща — признаки хондропатии.
Таким образом, хрящевые промежуточные диски растягиваются и сужаются в расширенном положении, тогда как они становятся шире и короче у согнутого колена. Таким образом, мениски образуют деформируемую добавку совместного гнездо — деформироваться в том смысле, что они приспосабливаются к различным положениям сустава, совместного гнездо соответствующих различных радиусов кривизны головки сустава и таким образом увеличить площадь контакта между совместными органами.
Читайте также: Строение коленного сустава человека (анатомия), функции и болезни колена
Колено имеет очень прочное ленту руководство или резервное копирование на ленту, которая обволакивает большую широкую, передние немного тоньше, но еще сильнее суставная капсулу и участвовала в его строительстве. Таким образом, передняя снаружи и грубый суставная капсула слой усилен сухожилием носилок ног четыре-члена, в хранится самый большой сесамоид, коленная чашечка.
Диагностика патологии
Дегенерация мениска проявляется не только из-за травм, сопровождающих физическую активность. Начальные признаки заболевания могут появиться только на левом или правом колене на фоне различных проблем со здоровьем:
- Патологии развития. Если в детстве ребенку поставили диагноз «плоскостопие» или «дисплазия», это значит, что на протяжении всей жизни колени будут испытывать повышенную нагрузку. В конце концов хрящевой диск истончится и произойдет разрыв.
- Чрезмерные нагрузки. Физкультура оздоровляет, а профессиональный спорт сокращает время до появления первых признаков проблем с измененными постоянными стрессами менисками. Особенно страдают люди, занимающиеся тяжелой атлетикой. По той же причине аналогичная картина развивается у лиц, страдающих ожирением. Лишний вес создает дополнительную нагрузку на колени.
- Нарушения обмена веществ. Если мениски недополучают все необходимые питательные элементы, это приводит со временем к дегенерации тканей. Это может происходить из-за неправильного питания, но чаще причиной проблемы становится другое заболевание: патологии сердечно-сосудистой или эндокринной системы.
- Инфекционные заболевания. Туберкулез и ряд других бактериальных поражений колена, вроде иерсиниоза и бруцеллеза могут стать причиной изменений в соединительных тканях колена. Аналогичная проблема возникает при инфицировании открытых ран. Так синовит может осложниться гнойным отеком или мукоидным набуханием, которые приведут к деформации и дегенерации мениска.
- Патологии суставов. Гоноартроз, менископатия (менисцит), ДОА, ревматоидный артрит, подагра, кистозные поражения и другие разновидности заболеваний суставов могут осложниться растяжением и смещением мениска. А со временем хрящ и связки вполне могут разорваться.
Именно поэтому при гонартрозах важно следить за дегенеративно-дистрофическими изменениями коленного сустава, чтобы вовремя начать лечить патологию.
При физикальном осмотре врач практически сразу сможет диагностировать дегенеративные изменения коленного сустава. Но для более точной информации о повреждениях мениска и наличии сопутствующих патологий потребуется полноценное обследование, которое будет включать:
- Анализы крови для определения наличия бактерий и иммунологического ответа на другие заболевания инфекционного характера.
- Рентген, УЗИ и МРТ, чтобы получить картинку, демонстрирующую состояние коленного сустава в реальном времени.
- Пункция для определения химического состава жидкостей при обильном отеке. Это необходимо для определения причины появления экссудата. При гнойном поражении потребуется одно лечение, а при наличии в инфильтрате клеток крови – совершенно иное.
- Артроскопия. Введение камеры через прокол в мягких тканях поможет увидеть повреждения сустава изнутри, когда другие методы не дают полной картины. Во время проведения процедуры можно даже произвести малоинвазивное хирургическое вмешательство.
На основании данных о дегенеративных повреждениях внутреннего и наружного менисков врач сможет определить необходимый курс лечения. Вполне вероятно, что в него будет входить также терапия сопутствующих заболеваний колена, провоцирующих дистрофические явления хряща.
Заниматься самолечением и самодиагностированием повреждения коленей опасно, особенно в случае травмы. Способами профессиональной диагностики являются:
- УЗИ;
- томография;
- магнитно-резонансное исследование;
- рентген;
- взятие пункции.
По результатам рентгенографии выделяют три степени повреждений. Основаны они на определении отклонении угла, под которым находится коленное сочленение:
- 1 степень – изменение угла не более трети от исходного.
- 2 степень – изменение уже более трети или наполовину, но целостности менисков на 2 ст. сохранена.
- 3 степень- угол нарушен полностью, наблюдаются осколки.
По результатам Магнитно-резонансного исследования выделяют 4 степени:
- 0 степень- дегенеративных изменений не наблюдается.
- 1 степень – из мениска поступает точечный сигнал, не доходящий до поверхности.
- 2 степень – край поверхности, по-прежнему, не достигается, но образование на 2ст. уже не точечное, а линейное.
- 3 степень – сигнал проходит до самого края, выявляется нарушение целостности мениска.
При травмах коленей пациент попадает к ревматологу, который ставит диагноз и назначает лечение, чаще всего консервативное. Если оно не поможет, то он направит к более узкому специалисту – хирургу-ортопеду.
Лечение бывает непростым, дорогостоящим и длительным, но оно того однозначно стоит. Если не начать лечить человека вовремя, то можно и вовсе лишить себя возможности полноценно ходить. Обычно назначают комплексную терапию:
- физиотерапию;
- медикаментозное лечение;
- фиксацию шиной.
Есть случаи, когда без операции не обойтись, проводит ее хирург-ортопед. Во время операции либо отсекают поврежденную часть, либо полностью удаляют один из менисков, либо зашивают его.
Факт! Удаление мениска – крайняя мера, так как без него колено в старости будет быстрее разрушаться, а о серьезном спорте можно будет забыть.
Мениск выполняет важную функцию в организме – это амортизатор для ног. Его, как и весь коленный сустав, нужно стараться беречь:
- Укреплять мышцы коленного сустава.
- Ставить технику упражнений у профессионального тренера, и только при улучшениях можно использовать упражнения на колени по видео.
- Носить правильную обувь.
- Употреблять пищу богатую коллагеном и эластином.
Необходимые макроэлементы содержатся во многих продуктах, но больше всего их в холодце и морепродуктах.
Мы будем очень благодарны, если вы оцените ее и поделитесь в социальных сетях
Хирургическое лечение хондромаляции
У больных с повреждением хряща различной степени оперативное вмешательство необходимо начинать с диагностической артроскопии, которая в течение нескольких минут позволяет оценить состояние всех внутрисуставных структур, даёт возможность точно определить тяжесть, распространённость и локализацию повреждения суставного хряща. Кроме этого, большинство реконструктивных вмешательств или их отдельные этапы можно выполнить без артротомии, под контролем артроскопа.
Оперативное вмешательство проводится под проводниковой или местной анестезией с нейролептаналгезией или внутривенным наркозом.
При визуально выявленной I степени хондромаляции эндоскопия завершается промыванием сустава 1,5-2 литра 0,9% раствора хлорида натрия.
В случаях II и III степеней хондромаляции осуществляется резекция нестабильных участков пораженного хряща до здоровой ткани, используя артроскопические ножницы и корзинчатые выкусыватели или шейвер. В последние годы с этой целью широко применяют аблаторы, позволяющие в мексимальной степени достичь выравнивания суставной поверхности.
Наиболее тяжелые повреждения IV степени характеризуются обширной деструкцией суставного хряща с обнажением субхондральной кости. При этом артроскопическую резекцию хряща необходимо дополнять туннелизацией склерозированной субхондральной кости тонким шилом или спицей Киршнера или созданием «микропереломов», формируя артроскопическим шилом множественные отверстия в субхондральной кости глубиной 2-4 мм на расстоянии 3–4 мм друг от друга.
Следует отметить, что техники мезенхимальной стимуляции показаны при небольшом размере дефекта (до 4-5 мм) или его локализации в не нагружаемой зоне мыщелков бедренной или большеберцовой костей. При полнослойном дефекте, более 5 мм в диаметре, локализующемся в нагружаемой области мыщелков бедренной или большеберцовой костей, а также на надколеннике рекомендуется выполнение мозаичной костно-хрящевой аутопластики, пересадка культуры аутогенных хондроцитов или стволовых клеток.
Существенных различий в технике оперативных вмешательств при свежих и застарелых повреждениях хряща нет. Однако в ближайшем после травмы периоде артроскопия значительно затрудняется массивным внутрисуставным выпотом, содержащим кровь, а также выраженным отеком и кровоточивостью синовиальной оболочки.
Необходимо отметить, что при выявлении отдельных линейных трещин хряща артроскопическим крючком проверяется его подвижность. В случае отслойки хряща необходимо произвести резекцию этих участков. При лоскутных отрывах хряща от субхондральной кости лоскут удаляется, прилежащие края аккуратно сглаживаются, обнаженная субхондральная кость рассверливается спицей Киршнера.
После артроскопических операций на поврежденном хряще иммобилизация сустава не применяется, дозированная нагрузка на конечность разрешена с 4-х суток, полная — через 3-4 недели. Если под контролем артроскопа выполняется туннелизация субхондральной кости, то дозированная нагрузка на конечность разрешается с 7-х суток, полная — через 4-5 недель.
Пункцию коленного сустава по показаниям следует выполнять в первые или вторые сутки после операции, если имеются симптомы гемартроза или внутрисуставного выпота. На 7-е сутки снимаются швы, пациентов можно выписывать на амбулаторное лечение. Комплексная реабилитационная терапия включает ЛФК, массаж, водные и физиотерапевтические процедуры по обычным методикам.
Читайте также: Синдром Зудека: причины болезни, ее симптомы и методы лечения
Стадии повреждения
Уровень нарушения гиалинового хряща характеризуют 4 стадии, представленные в таблице:
Стадии
| Повреждения хряща | |
| 1 | Размягчение поверхностного слоя |
| Фибрилляция (разволокнение) поверхностного слоя | |
| 2 | Повреждение промежуточного слоя, не затрагивающее субхондральную кость, с неравномерным истончением хрящевой ткани |
| Лоскутная отслойка | |
| Эрозия | |
| 3 | Повреждение достигло субхондральной кости без ее повреждения |
| Образование больших трещин | |
| 4 | Поражение субхондральной костной пластины |
| Полное стирание хрящевых тканей |
Вернуться к оглавлению
Первые признаки болезни
Существует четкая градация степеней дегенерации менисковых хрящей, которую предложил Стивен Столлер (Stoller). Будучи спортивным врачом, этот специалист постоянно проводил диагностику коленей у атлетов, благодаря чему мог отследить весь процесс развития патологии. Он выделил 4 стадии:
- Нулевая степень. В данной типологии это означает здоровье. Мениск целый и не имеет повреждений.
- Первая и вторая степень. Принципиальных различий между ними нет и без МРТ очень сложно отличить одной от другой, поэтому врачи даже в диагнозе делают аналогичную запись. Дегенеративные изменения менисков 1 и 2 степени проявляются через боли при нагрузках на сустав и легким отеком. Движение немного ограничивается и сопровождается характерными щелчками.
- Третья степень. Это проявленный разрыв мениска или связок. Сопровождает сильными болями и отеком из-за заполнения суставной сумки кровью и экссудатом. Движение сустава очень ограничено, его даже может полностью заклинить, что делает невозможной даже симпатическую рефлекторную деятельность.
- В зависимости от того, как именно будет поврежден мениск, выделяют несколько разновидностей разрывов:
- Вертикальный. Повреждается тело мениска по всей длине. Если происходит смещение края, то врачи называют патологию «ручкой лейки».
- Косой. Край продольного разрыва выходит во внутреннюю полость сустава. Последний даже получил дополнительное название «Клюв попугая».
- Радиальный. В этом случае разрыв располагается поперек тела мениска с краями, расположенными с внутренней стороны.
- Горизонтальный. В отличие от других разновидностей, в этом случае хрящ расслаивается и появляется продольный разрыв параллельный расположению мениска.
- Неполный. Происходит надрыв тела, и слой тканей может сместить относительно хряща.
- Отрыв рога. В этом случае тело отрывается от места крепления.
Вне зависимости от типа повреждений симптоматика остается той же. Для 1-2 стадии характерны неполные разрывы, а все остальные разновидности однозначно классифицируются по Stoller, как 3-я степень.
Базовые упражнения
Упражнения для восстановления хряща и выработки гормона роста можно выполнять как в тренажерном
зале, так и дома. Сильные нагрузки на поврежденный сустав противопоказаны.
Все движения рекомендуется выполнять плавно:
- держась за спинку стула, поврежденную ногу не спеша отводим в сторону и задерживаем на несколько секунд;
- сидя на стуле поболтать ногами;
- ногами выполнять упражнение «велосипед», лежа на кровати;
- сидя на полу, ноги нужно вытянуть перед собой и попытаться руками достать пальцы ног.
Причины истончения и симптомы
Дегенеративные изменения в гиалиновом хряще возникают не сразу, а начинаются постепенно. Все это может протекать абсолютно без ощутимых симптомов и обнаружиться лишь тогда, когда изменения зашли уже слишком далеко. Синовиальная жидкость в таких случаях густеет, нарушается поставка питательных веществ в сочленение.
Причинами разрушения гиалинового хряща могут быть:
- Травма. Как правила, такая причина чаще присутствует у спортсменов в силу их профессиональной деятельности. Иногда из-за чрезмерных нагрузок может отколоться кусочек хрящевой ткани. Если он небольшой, то это никак не отразится на жизнедеятельности человека. Но если повреждение тяжелое, то оно потребует продолжительной терапии.
- Артроз – это истирание хрящевой ткани. Если заболевание вовремя обнаружить, то его можно успешно пресечь. Это очень трудно на ранних стадиях, ведь симптоматика практически отсутствует.
- Изнашивание хрящевой ткани. Он может стираться и изнашиваться из-за нагрузок.
- ощущение скованности в мышцах, повышенная утомляемость;
- появление болей различной интенсивности при ходьбе, характерный хруст. Боли не возникают сразу – в хрящевой ткани нет нервных окончаний;
- отеки колена;
- падения из-за невозможности сустава выдержать вес человека. Здесь нужно быть особенно осторожными, чтобы не допустить дополнительного травматизма;
- преобразование хрящевой ткани в костную (оссификация);
- на УЗИ обнаруживается возникновение наростов на хряще (остеофитов), в зависимости от стадии заболевания они становятся все грубее;
- постепенная ограниченность в движениях;
- на последних стадиях – стирание менисков, деформации и дефигурации суставов.
- старение организма;
- нарушение метаболизма;
- неправильная выработка синовиальной жидкости;
- травмы и чрезмерные нагрузки;
- лишняя масса тела;
- недостаточное и несбалансированное питание;
- малоподвижный образ жизни;
- вредные привычки, в частности, курение.
Что это такое?
Хрящ – это своего рода смягчающая прослойка между двумя костями, которая не дает им соприкасаться друг о друга во время движения. То есть хрящи играют роль шарниров, благодаря которым кости человека не стираются. Если бы не было хрящей, каждое движение давалось бы человеку с очень сильной болью.
Очень важный компонент каждого сустава – это синовиальная жидкость. Она не менее важна и ее основная функция – смазка сустава. Без нее невозможным стало бы существование и самого сустава, и хряща. Первому она необходима для предотвращения разрушения, а второму – для снабжения питательными веществами.
В состав хряща входит коллаген. Это он дает возможность хрящу быть прочным, но при этом пластичным, не позволяет ему деформироваться. И, конечно, в составе хряща обязательно имеется вода. Именно благодаря содержанию воды, он остается упругим и справляется с физическими нагрузками. Все эти качества дают возможность классифицировать хрящи на: гиалиновый, волокнистый и эластичный.
Если говорить конкретно о гиалиновом хряще – это структура, имеющая блестящую поверхность и покрытая скользким веществом. Оно позволяет снизить трение, физические нагрузки, дает возможность совершать сгибания и разгибания.
Важно! Отличительная особенность такого хряща – отсутствие в нем кровоснабжения и нервных окончаний, хотя он и является разновидностью соединительной ткани.
Формирование гиалинового хряща начинается еще при внутриутробном развитии. И только после окончания этого процесса эта ткань становится тонкой и прочной структурой, покрывающей концы костей. Из всех видов, в ней менее всего клеток и волокон. Именно в этих волокнах есть коллаген.
Гиалиновый хрящ присутствует в трахее и бронхах, в гортани и в носу, в местах сочленения ребер и грудины, и, собственно, на суставах. Место расположения вносит некоторые коррективы в его структуру.
Гиалиновый хрящ состоит из:
- 10% – клетки. В эту часть включены стволовые клетки, хондробласты и хондроциты;
- 90% – межклеточное вещество.
А межклеточное вещество состоит из:
- волокна коллагена. Они переплетены молекулами в тройные спирали и их функция – это противостояние деформации и придание эластичности;
- вода. Хрящ на 65-80% состоит из воды, именно она выступает в роли амортизатора и обеспечения необходимых обменных процессов;
- аморфное вещество для питания хрящевой ткани.
Важно! Питание гиалиновый хрящ получает из синовиальной жидкости и кровеносных сосудов (при их наличии). Если в отлаженной системе происходит какой-либо сбой, хрящ не получает должного питания и начинает истончаться.
НЕ МЕДИКАМЕНТОЗНОЕ ЛЕЧЕНИЕ ОСТЕОАРТРОЗА.
Остеоартроз может быть как первичным (идиопатическим), без четко определенной причины возникновения, так и вторичным, развившимся вследствие определенной травмы или заболевания.Факторами риска развития артроза могут быть травмы суставов, возрастные изменения, нарушения двигательного режима, избыточная масса тела, неравномерное распределение нагрузок, вызванное врожденной или приобретенной деформацией опорно-двигательного аппарата, генетические факторы, воспалительные, обменные, ревматические заболевания и тд.
Типичными симптомами артроза являются боли при нагрузках и движениях, усиление болей к концу дня, скованность суставов после периода неподвижности, утренняя скованность, хруст в суставах. По мере прогрессирования процесса отмечается постепенное усиление болей, появление болей в покое, ограничение подвижности суставов, отечность и деформация в области суставов, сужение суставной щели, образование дефектов хряща и костных разрастаний.
Лечение остеоартроза должно носить комплексный характер, включающего как медикаментозное, так и не медикаментозное лечение.Огромное значение при не медикаментозном лечении имеет правильный двигательный режим и регулярные занятия лечебной физкультурой (ЛФК). Суставам жизненно необходимо движение. Причем основная нагрузка при занятиях ЛФК должна быть направлена на циклические движения в суставах и укрепление мышц конечности, без существенной осевой нагрузки на пораженные суставы.
При этом следует избегать выраженных осевых нагрузок на суставы, поднятия тяжестей, бега, прыжков, нескоординированных движений.Так же очень важно уменьшить нагрузку на суставы, за счет снижения повышенного веса.Коррекции веса и улучшению метаболизма должно способствовать и правильно организованное питание.
Кроме этого необходимо использование удобной обуви, а так же различных средств ортопедической коррекции — супинаторов, наколенников, ортезов, при необходимости средств дополнительной опоры.Достаточно часто, в комплексном лечении остеоартроза, применяется физиотерапия. Это может быть электор или фонофорез с гидрокортизоном (или другими препаратами), магнитотерапия, переменные электромагнитные поля, лазеротерапия, криотерапия, ударно-волновая терапия, и тд
Выбор метода физиотерапии проводится врачом, с учетом показаний и противопоказаний к данному виду лечения.Так же к не медикаментозному лечению относятся массаж, рефлексотерапия, санаторно-курортное лечение, различные виды народной медицыны.
1.Основной рентгенологический признак – сужение рентгеновской суставной щели. Рентгеновская суставная щель – условное понятие, представляющее собой сумму не контрастных обоих хрящей покрывающих головку сустава и суставную впадину. 2. Изменение формы костных суставных элементов.
- уплощение обеих суставных поверхностей, уменьшение радиуса суставной щели, суставная линия приближается к прямой.
- краевые костные остеофиты суставных поверхностей.
- расширение и уплотнение субхондральной пластинки.
- конгруэнтная узурация суставных поверхностей.
- кистовидная перестройка костной ткани в области эпифизов костей.
Нельзя обойти вниманием клинико-рентгенологическую классификацию деформирующих артрозов (по Н.С.Косинской).
I – незначительное ограничение движений, небольшое, неотчетливое, неравномерное сужение суставной щели, легкое заострение краев суставных поверхностей (начальные остеофиты); незначительные – ограничения подвижности в суставе и гипотрофия мышц конечности (иногда вообще без гипотрофии).
II – общее ограничение подвижности в суставе, более выраженное в определённых направлениях, грубый хруст при движениях, умеренная амиотрофия, выраженное сужение суставной щели в 2-3 раза по сравнению с нормой, значительные остеофиты, субхондральный остеосклероз и кистовидные просветления в эпифизах;
III – деформация сустава, резкое ограничение его подвижности, вплоть до сохранения лишь качательных движений, полное отсутствие суставной щели, деформация и уплотнение суставных поверхностей эпифизов, обширные остеофиты, суставные «мыши», субхондральные кисты. Выраженные гипотрофия мышц конечности и объем движений в суставе (вплоть до качательных движений – пределах 5-7 градусов).
Профилактика
Состояние голеностопного сустава зависит от состояния кровеносных сосудов, его окружающих. При артрозе скорость движения крови в кровеносном русле снижена, болезни вен нижних конечностей только ускоряют развитие болезни.
Также скорость развития артроза голеностопного сустава зависит от состояния мышц голени. Сильные мышцы забирают часть нагрузки на себя, поэтому у мужчин заболевание протекает легче, чем у женщин.
Важно. Для профилактики необходимо, как бы это ни странно звучало, привести свой вес в норму.
Проконсультироваться у диетолога и составить индивидуальную диету. Занятия физкультурой обязательны, но после консультации с врачом. Если болезни еще нет — то выбирают активные виды спорта, направленные на укрепление и растягивание мышц. Бодибилдеры — в зоне риска, поскольку сильно возрастает весовая нагрузка на ноги.
Курсы лечебного массажа хороши для улучшения питания сустава, снятия нагрузки с нижних конечностей и усиления кровотока. Проводят также курсы мануальной терапии: кости сустава как бы «расшатывают», снимая нагрузку и устраняя спазм мышц вокруг сустава. Вот только лечиться надо у грамотного специалиста. Иначе вместо пользы такое лечение принесет вред.
Лечение колена
К сожалению, не существует мази или таблетки, которая бы могла полностью восстановить колено. Для этих целей необходимо производить целый комплекс процедур, которые направлены на регенерацию хрящевой ткани, нормализацию притока питательных веществ и возвращение к полной подвижности сустава.
Читайте также: Как лечить бурсит коленного сустава в домашних условиях
В зависимости от анамнеза, врач подберет необходимые элементы терапии, которые, скорее всего, будут включать:
- Медикаментозное лечение. При разрыве мениска обязательно потребуется прием обезболивающих и противовоспалительных препаратов. Если болезнь осложняется инфекцией, то назначается дополнительно курс антибиотиков. Не менее важно принимать лекарства, которые помогают восстановить целостность мениска – хондропротекторы. Все эти фармацевтические средства могут использоваться в форме таблеток и мазей.
- Физиотерапия. Лечение может включать бальнеотерапию, фоно- и электрофорез, магнитные, электрические волновые процедуры, парафиновые обертывания и крио- и иглорефлексотерапию. В зависимости от сопутствующих симптомов конкретный список может варьироваться.
- Лечебная гимнастика. Комплекс упражнений ЛФК при дегенеративных изменениях внутренних и наружных менисков используется после того, как врач справится с обострением. Правильное использование физкультурной нагрузки помогает полностью восстановить подвижность сустава.
Более серьезное вмешательство производится с использованием артроскопа. Через пару проколов вводятся инструменты, с помощью которых хрящ сшивается. Так мениск полностью восстанавливает свою форму и остается только пройти реабилитацию.
В худшем случае, когда хрящ настолько истончился, что его невозможно регенерировать естественными методами, можно воспользоваться методиками эндопротезирования. Пациенту имплантируется искусственный сустав, который гарантированно прослужит 15-20 лет, позволяя без проблем пользоваться больным коленом.
Хондропротекторы
Это единственная группа препаратов, в перечне показаний которых значится регенерация хрящевых тканей. Хондропротекторы назначаются пациентам с патологиями опорно-двигательного аппарата. Их прием рекомендован на этапе реабилитации после травмы колена (перелома, вывиха, разрыва связок или сухожилий) или проведения хирургической операции (артродез, артропластика).
Восстановление коленных суставов хондропротекторами занимает несколько месяцев или лет. Чтобы в полости сочленения постоянно была максимальная терапевтическая концентрация активных ингредиентов, необходимо ежедневно принимать по 1-2 капсулы или таблетки. После 2-3 месяцев лечения нужно сделать 2-недельный перерыв и вновь приступать к приему хондропротекторов.
Действующие вещества этих средств — сульфат хондроитина, сульфат или гидрохлорид глюкозамина, гиалуроновая кислота и коллаген. У первых двух компонентов — широкая доказательная база регенерирующей активности. В отечественных и зарубежных медицинских центрах проводились многолетние исследования с участием добровольцев.
Но нельзя просто прийти в аптеку и приобрести любой хондропротектор. Как восстановить хрящ коленного сустава за непродолжительное время и не нанести вред здоровью:
- лечение следует начинать как можно раньше, при появлении тупых ноющих болей после физических нагрузок: подъема тяжестей, продолжительной ходьбы. Терапия, проведенная на ранней стадии артроза, позволит полностью регенерировать гиалиновые хрящи;
- нужно выбирать хондропротекторы, в состав которых входят хондроитин и глюкозамин. Ингредиенты усиливают и пролонгируют действие друг друга, значительно повышая эффективность лечения. Наличие коллагена, гиалуроновой кислоты, витаминов и микроэлементов не должно становиться при выборе препарата решающим фактором. Они скорее добавлены для привлечения внимания покупателей, чем для усиления лечебного эффекта;
- для регенерации хрящей необходимо ежедневно принимать около 1,5 г глюкозамина и 1,0 г хондроитина. Для людей, чьи суставы ежедневно подвергаются серьезным нагрузкам, эти дозы могут быть увеличены врачом в 1,5-2 раза. Приобретать хондропротекторы лучше с низкой кратностью суточного приема — 1-2 раза в день;
- эффективные хондропротекторы не могут стоить дешево. Терапевтические свойства препарата зависят от качества ингредиентов. В состав таблеток или капсул с доказанной результативностью входят хондропротекторы, получаемые из рыб различных видов. Дешевые препараты содержат менее качественные компоненты, полученные синтетическим путем. На аптечных прилавках можно увидеть лекарства с растительным хондроитином. Обычно их предпочитают вегетарианцы;
- следует отдавать предпочтение фармакологическим препаратам или качественным биоактивным добавкам только с хондроитином и глюкозамином, акцентировать внимание на их количестве в составе. В аптечной продаже много БАД, в состав которых, кроме хондропротекторов, входят фитоэкстракты, витамины, масляные экстракты. Их цена редко превышает 150-250 рублей, а качество оставляет желать лучшего. Дополнительные ингредиенты усиливают фармакологическую нагрузку на почки, печень, ЖКТ;
- терапевтическое действие усилится, если одновременно использовать системные и местные хондропротекторы, например, таблетки Терафлекс и крем Терафлекс.
Предлагаем ознакомиться: В чем причины и что предпринять если болит сустав большого пальца на руке
В начале лечения пациентам рекомендован 20-дневный курс парентерального введения хондропротекторов: Алфлутопа, Румалона, Доны, Хондролона, Мукосата. Затем терапия проводится таблетированными формами. Больным назначают Терафлекс, Терафлекс Адванс (с ибупрофеном), Структум, Хондроксид, Глюкозамин-Максимум.
Примерно через 2-3 недели после приема препаратов их активные ингредиенты начинают снижать выраженность симптоматики. Они оказывают противовоспалительное, обезболивающее, противоотечное действие. Это позволяет значительно уменьшить дозы НПВС, анальгетиков, миорелаксантов.
Восстановление гиалинового хряща
Меры по лечению гиалинового хряща подбирают учитывая причины повреждения, степень, физические особенности пациента. Хрящевая дегенерация в начальной фазе обратима при применении медикаментозной терапии, физиопроцедур, реабилитационных упражнений и изменении образа жизни, в том числе повышении активности, снижении веса, соблюдение правильной диеты. Для более сложных проблем есть дополнительные хирургические методы.
Препараты
Лекарство помогает при болезнях хрящевой ткани.
Медикаментозная терапия поможет жить без боли и вернуться к прежнему образу жизни. Для этого назначают следующие лекарства:
- хондропротекторы («Хондрогард» — препарат, восстанавливающий хрящевую ткань);
- инъекции гиалуроновой кислоты в суставные зоны для увлажнения сустава и уменьшения трения;
- НПВП;
- витаминные препараты и комплексы для нормализации обмена веществ;
- инъекции, обогащенной тромбоцитами плазмы, для биологической регенерации тканей.
Для реабилитации пациентам назначается физиотерапия — ультразвук, электрофорез, лазерные процедуры, лечение озоном. Целью ЛФК является постепенное возвращение естественной амплитуды движений под наблюдением врача. Самостоятельно можно выполнять некоторые базовые упражнения:
- опереться руками на спинку стула и отводить колено в сторону, задерживая его в таком положении на несколько секунд;
- сидя на полу приподнять ноги и пытаться дотянуться до них руками;
- утром в постели сделать упражнение «велосипед»;
- сесть на стул и «поболтать» ногами.
Стволовые клетки
Инновационный метод лечения хрящей с помощью незрелых, способных к самообновлению клеток помогает даже в запущенных случаях. Его суть состоит в том, чтобы восстановлению поврежденных тканей помогали собственные силы организма. Такой способ признается революционным прорывом в ортопедии, так как ранее считалось, что хрящевая ткань при достижении человеком преклонного возраста неспособна к регенерации.
Другие способы
При 1—2 степени развития артроза эффективны сеансы мануальной терапии. При хирургическом лечении применяются методы на основе артроскопии. Шейвирование — обработка изношенной поверхности коленного сустава, при которой облегчается трение между костями. Микрофрактурирование — процедура, стимулирующая рост молодых хрящевых клеток в поврежденных областях, даже в случаях полного стирания хряща.
Хондроциты – это клетки, которые отвечают за образование соединений в хряще. Эти жизненно важные соединения способны восстановить ткань истонченного хряща, выработав новые клетки. Но есть они нюанс.
Количество хондроцитов в организме человека, а конкретно, в хрящевой части минимальное. Поэтому и восстановление бывает довольно длительным. Поэтому при получении травм, когда хрящ быстро начинает уменьшаться, восстановление природными хондроцитами не поможет.
Специалисты же утверждают, что, если повысить гормон роста в организме, но деление хондроцитов увеличится. Таким образом, клетки хряща восстановятся с удвоенной скоростью.
Для увеличения гормона роста отлично подойдут ежедневные тренировки. Они помогут не только выработать гормон, но и положительно повлиять на восстановление поврежденного хряща.
Но перед тем как начать заниматься, нужно ознакомиться с некоторыми правилами:
- не изнашивайте сильно свой организм и тело;
- между каждым подходом нужно делать отдых;
- тренировки должны быть регулярными, составьте график;
- занятия не должны быть слишком долгими.
Как восстановить
За образование хрящей отвечают хондроциты. Они могут восстановить хрящевую ткань, создавая новые клетки. Но их в этом месте очень мало — это объясняет то, что восстановление хрящей тянется очень долго. Поэтому, если человек получил травму и хрящ начал быстро уменьшаться, то восстановить его при помощи природных хондроцитов не получится.
Специалисты считают, что деление хондроцитов можно увеличить, повысив гормон роста в человеческом организме. В таком случае клетки хрящевых тканей будут восстанавливаться в два раза быстрее.