Содержание
- Описание патологии
- Что представляет собой заболевание?
- Степени и формы
- Характеристика заболевания
- Причины развития деформирующего артроза коленного сустава
- О причинах возникновения остеоартроза
- Общая симптоматика и признаки
- Клиническая картина ДОА
- Методы диагностики
- Лечение артроза
- Средства для восстановления хряща
- Возможные осложнения
- Что это такое
- Профилактика и прогноз
- Чем и как лечить остеоартроз на 2 стадии
Деформирующий артроз коленного сустава — это заболевание невоспалительной природы, сопровождающееся нарастанием дегенеративно-дистрофических изменений в сочленении. Другое название этого патологическое состояния — гонартроз.
Описание патологии
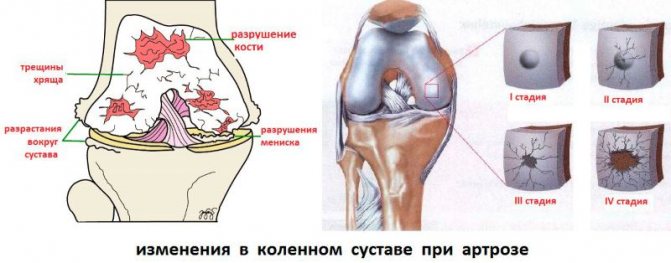
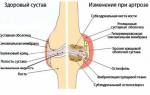
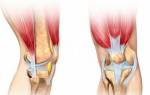
Деформирующий артроз — дегенеративно-дистрофическое заболевание, изначально поражающее гиалиновый хрящ. Он становится хрупким, растрескивается, утрачивает способность смягчать ударные нагрузки при ходьбе. Это приводит к деформации поверхностей большеберцовой и бедренной костей, образованию костных наростов — остеофитов. Во время движения, сгибания и разгибания колена они травмируют мягкие ткани, сдавливают нервные окончания и кровеносные сосуды. В патологический процесс постепенно вовлекаются и суставная сумка, связки, мышцы, сухожилия.
Читайте также: Почему болят тазобедренные суставы ночью у женщин: причины и лечение, что делать
Что представляет собой заболевание?
Остеоартроз коленного сустава – это хроническое заболевание, сопровождающееся деструктивными и дегенеративными изменениями хрящевых тканей. В запущенной форме разрушения приобретают необратимый характер.
Остеоартроз колена вовлекает ещё и связки с мышцами. Дегенеративные процессы поражают хрящи, отчего ткани становятся хрупкими, функциональность сустава сильно снижается. Человек теряет способность нормально передвигаться. Причина развития заболевания – отклонение в питании хрящевых клеток, это провоцирует дистрофические изменения.
ДОА коленного сустава (деформирующий остеоартроз, гонартроз) – это дегенеративно-дистрофическое заболевание колена
Постепенно коленный сустав истончается, кости начинают деформировать хрящи и появляются воспалительные реакции костных тканей. Сустав покрывается очагами язв, преимущественно небольшими, но многочисленными. По мере развития в патологический процесс вовлекаются мышцы и околосуставная сумка. Чтобы компенсировать недостаток тканей организм интенсивно наращивает костные ткани, так формируются остеофиты.
Остеоартроз коленного сустава 1 степени практически не имеет симптомов, лучший способ выявления состояния – регулярное наблюдение и обследование у врача. Чтобы не деформировать кости и предотвратить сильные боли лучше назначать лечение 1 стадии нарушения, но это удаётся далеко не всегда из-за сложности диагностирования патологии.
Остеоартроз коленного сустава 2 степени подразумевает полное истирание хрящевой ткани, суставная щель близка к смыканию. При движении появляются боли из-за трения костей между собой.
Код по МКБ 10 остеоартроза – М15-М19, в зависимости о локализации и формы болезни.
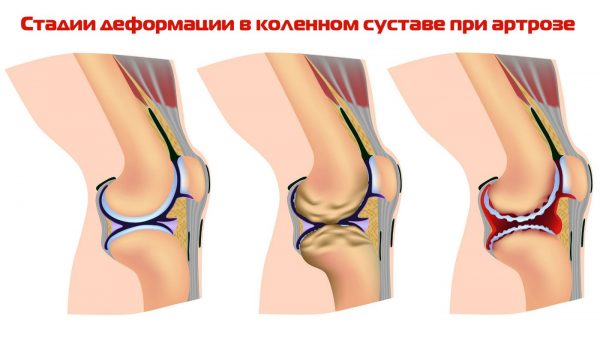
Степени и формы
Выделяют две формы деформирующего артроза — первичную и вторичную. Последняя возникает на фоне уже присутствующих в организме воспалительных, эндокринных, метаболических патологий или предшествующих травм. Первичным артрозом поражается изначально здоровый хрящ. Наиболее часто это происходит в пожилом возрасте в результате естественного старения организма.
1 степень
На начальном этапе развития артроза хрящ плохо удерживает влагу, становится рыхлым. Человека беспокоят слабые дискомфортные ощущения, обычно после долгой ходьбы, подъема тяжестей. Они довольно быстро исчезают после непродолжительного отдыха. Изредка наблюдается легкая отечность колена в утренние часы. Сустав не деформирован.
2 степень
Из-за формирования множественных остеофитов боли возникают даже после недолгих прогулок, сопровождаются хрустом, щелчками. Утром колено отекает, в течение 30-60 минут ощущается скованность движений. Становятся привычными «стартовые» боли, появляющиеся при первых шагах после долгого нахождения в одном положении тела.
3 степень
Боли в коленном суставе беспокоят человека и в дневные, и в ночные часы. Костные структуры деформированы, поэтому при ходьбе человек прихрамывает. При передвижении ему приходится пользоваться тростью или костылями. Частичное или полное сращение суставной щели приводит к резкому ограничению подвижности. Частицы омертвевшего хряща свободно перемещаются в полости сустава, а при попадании между двух костных поверхностей провоцируют блокаду колена.
Читайте также: Обзор артроза коленного сустава 2 степени: особенности, симптомы и лечение
Характеристика заболевания
Есть распространенное мнение, что вальгусная деформация коленных суставов может быть только у детей или в пожилом возрасте. Большинство случаев заболевания действительно приходится на эти категории граждан, однако деформация суставов может развиться в любом возрасте.
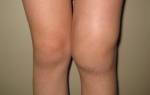
Вальгусная деформация — это искривление суставов. При этом ноги принимают форму буквы Х.
Важно! У новорожденных изначально есть легкое искривление, однако оно вскоре проходит. Если этого не произошло, стоит бить тревогу: сильная деформация коленного сустава приводит к серьезным заболеваниям.
Какие еще бывают деформации?
Есть два вида деформации коленного сустава: вальгусная и варусная. Их легко отличить наглядно. Кроме того, вальгус может перейти и на другие суставы. Деформации стопы и большого пальца также распространены. В основном это происходит после того, как ребенок начинает ходить, когда возрастает нагрузка на суставы ног в целом.
При вальгусной деформации сустав принимает форму буквы Х, а при варусной — буквы О
Совет. Не стоит сразу впадать в панику, если у ребенка ножки «иксом». Необходимо проконсультироваться с ортопедом, чтобы оценить степень деформации и необходимость ее исправления.
Вальгусная деформация может быть односторонней или двусторонней. Проще заметить первый вариант, так как ноги теряют симметричность. Человек начинает хромать, переваливаясь на один бок. Деформируется сустав одной ноги.
Чем опасна вальгусная деформация?
В организме все взаимосвязано, поэтому одно заболевание не может пройти бесследно для всех систем организма. При вальгусной деформации коленного сустава значительно возрастает нагрузка на позвоночник. Если деформация односторонняя, может произойти искривление. Вальгус — это одна из основных причин развития сколиоза.
Любая деформация негативно влияет на сам сустав: истончается хрящ, положение сустава в сумке неправильное, следовательно, человека беспокоят боли. У ребенка развивается плоскостопие, по мере взросления малыш все чаще жалуется на болезненные ощущения и быструю утомляемость.
Ранее мы писали о лечении вальгусной деформации стопы и рекомендовали добавить эту статью в закладки.
При вальгусной деформации коленного сустава положение стопы остается прежним, изменяется лишь положение коленей. Это легко заметить даже невооруженным взглядом: малыш не может свести стопы вместе.
Это интересно. Чаще всего вальгусной деформацией страдают люди с широким тазобедренным суставом. Варусная деформация развивается у тех, у кого таз очень узкий.
Симптоматика заболевания
В каких случаях стоит бить тревогу и обращаться к врачу:
Читайте также: Как лечить воронкообразную деформацию грудной клетки
- Пораженные суставы выворачиваются наружу.
- Развитие плоскостопия.
- При ходьбе быстро наступает усталость, имеют место тяжесть, боль.
- При односторонней деформации развивается сколиоз, следовательно, возникают боли в спине.
- Изменение походки, шарканье.
- Искривление шейки бедра.
Ранее мы писали о варусной деформации стоп у детей и рекомендовали добавить эту статью в закладки.
На рентгенограмме пораженного сустава хорошо видна скошенность, нарушается процесс окостенения
Стадии деформации
Самый простой способ обнаружить и диагностировать вальгусную деформацию коленных суставов — пройти рентгенодиагностику. Это позволит определить степень развития заболевания, выявить все поврежденные участки, вовремя начать лечение:
- На легкой стадии отклонение происходит на 10-15 градусов.
- На средней стадии отклонение достигает 15-20 градусов.
- Тяжелая стадия характеризуется отклонением более 20 градусов.
Причины развития деформирующего артроза коленного сустава
Артроз нередко развивается на фоне воспалительных заболеваний коленного сустава — ревматоидного, реактивного, подагрического артрита. К нему предрасполагают склеродермия, системная красная волчанка, неврологические патологии. Люди с врожденной слабостью связок входят в группу риска. В их организме вырабатывается особый «сверхрастяжимый коллаген». Из-за высокой эластичности связок нередко возникают вывихи, подвывихи, разрывы с образованием участков грубых фиброзных тканей. В последующем это и становится причиной развития артроза.
Избыточный вес
У людей с избыточной массой тела коленные суставы испытывают повышенные нагрузки. На поверхности хрящевой прослойки образуются микротрещины, которые не всегда успевают своевременно восстанавливаться. Площадь поражения тканей медленно, но неуклонно увеличивается с последующим обширным разрушением суставного хряща.
Повышенные нагрузки на нижние конечности
Именно повышенные нагрузки на колени становятся причиной развития деформирующего артроза в молодом возрасте. Особенно часто патология выявляется у тяжелоатлетов, бегунов. Вероятность преждевременного разрушения хряща высока у тех людей, которые решили заняться спортом после 40 лет или не снижают физических нагрузок с учетом возраста.
Малоподвижный образ жизни
В основе патогенеза артроза лежит недостаточное поступление в хрящ питательных веществ из синовиальной жидкости. Причина расстройства трофики — ухудшение кровообращения, в том числе в результате малоподвижного образа жизни. При низкой двигательной активности кровь сгущается, медленнее циркулирует по сосудам. Значительно возрастает риск развития артроза не только коленных, но и тазобедренных, плечевых, голеностопных суставов.
Различные травмы коленных суставов
Любая травма не проходит без последствий даже при проведении своевременного и грамотного консервативного или хирургического лечения. После внутрисуставных переломов, разрывов связок, сухожилий, менисков отдельные участки суставных структур замещаются тканями, лишенными какой-либо функциональной активности.
Нарушение обмена веществ и кровообращения
О причинах возникновения остеоартроза
Бывает, что процесс развивается, как говорят, на ровном месте. В таком случае ставится диагноз идиопатического процесса, или криптогенного. Но чаще всего есть причины и факторы риска, которые приближают развитие заболевания.
К числу наиболее часто встречающихся относят:
- пожилой возраст;
- менопауза и постклимактерический период (дефицит эстрогенов ведет к остеопорозу);
- травмы;
- хронические воспалительные заболевания (артрит);
- дистрофические и дегенеративные процессы (остеохондропатия головки бедренной кости);
- врожденная «разболтанность» и гипермобильность связочного аппарата (синдром Элерса–Данлоса);
- специфические инфекции, возбудители которых тропны к соединительной ткани (гонорея, клещевой боррелиоз, туберкулез, бруцеллез);
- эндокринопатии;
- различная аутоиммунная патология (СКВ, ревматоидный артрит);
- системные заболевания крови – гемофилия. Она приводит к кровоизлияниям – гемартрозам, которые разрушают хрящ;
- последствия различных операций на суставах.
Не пропустите: Что такое препателлярный бурсит колена и как его лечить?
Но даже если всего этого нет, излишний вес тела и повышенная нагрузка на сустав, например при тренировках или неправильно организованных условиях производства, может привести к тому, что запустится механизм, приводящий к развитию остеоартроза.
УЗНАЙТЕ БОЛЬШЕ:
Лечение ДОА лучезапястного сустава 1 и 2 степени, а также мелких суставов кистей рук
Лечение деформирующего артроза стопы
Лечение деформирующего артроза тазобедренного сустава 1, 2 и 3 степени
Деформирующий артроз плечевого сустава 1,2 и 3 степени — традиционное лечение и народные средства
Общая симптоматика и признаки
Ведущие симптомы деформирующего артроза — боль при длительной ходьбе, подъеме по лестнице, хруст и затруднения при выполнении сгибательных и разгибательных движений.
Читайте также: Что делать если хрустят и болят колени при приседании у детей и подростков
Болевые ощущения
Слабые дискомфортные ощущения, возникающие на 1 стадии артроза, на конечном этапе трансформируются в постоянные острые, жгучие, пронизывающие боли. Они появляются и в ночные часы, что приводит к разбитости, повышенной утомляемости, сонливости. Чтобы уснуть, человеку приходится долго искать то положение тела, в котором боли не ощущаются.
Синовит
Течение артроза часто осложняется синовитом — воспалением синовиальной оболочки. Колено отекает, кожа становится горячей на ощупь. При надавливании обнаруживается небольшое округлое уплотнение с перемещающейся внутри жидкостью. Синовит может клинически проявляется повышением общей температуры тела, ознобом, желудочно-кишечными расстройствами, особенно у ослабленных больных.
Деформация колена
При артрозе 3 степени тяжести колено увеличивается в размерах, деформируется. Это может стать причиной Х-образного или О-образного искривления ног, возникновения вальгусной или варусной деформации. Человек не чувствует себя уверенно при движении, его походка становится неустойчивой.
Характерный хруст
В норме гладкий и эластичный хрящ обеспечивает плавное скольжение костных поверхностей относительно друг друга. При артрозе они смещаются с трудом, «сцепляются», чем и объясняется частое появление специфических звуков при сдвигании наколенника — щелчков, хруста, потрескивания.
Ограничение подвижности коленного сустава
Снижение объема движений в колене происходит вследствие возникновения сгибательных и разгибательных контрактур, мышечных спазмов, деформации колена, сращения суставной щели. Нередко человек сам намеренно ограничивает подвижность сустава, чтобы снизить выраженность болевого синдрома.
Клиническая картина ДОА
Опишем клиническую картину ДОА коленных суставов на стадии развернутых проявлений. В этот период совершенно обыденные нагрузки вызывают боль в коленях. Есть отличие боли при артрите от боли при артрозе. Рассмотрим эти особенности подробнее.
Артрит – это процесс, который протекает с выраженным воспалением. Поэтому покой улучшает состояние сустава, отек уменьшается, и при артрите с утра пациент довольно легко встает на пораженную ногу. Спустя некоторое время воспалительная экссудация и боль нарастают, появляется отечность, повышается местная температура в области колена. Больной вынужден присесть отдохнуть, чтобы облегчить свое состояние.
Не пропустите: Тренировка на велотренажере при лечении артроза колена и тазобедренного сустава
Иначе протекает деформирующий остеоартроз. При вставании утром с постели на пациента сразу же обрушиваются боли в коленях: он в буквальном смысле «хромает» до туалета. При этом каждое движение сопровождает хруст, особенно хорошо слышимый в полной тишине. Затем боли постепенно уменьшаются, и к середине дня они совсем не беспокоят человека, если нагрузка не является чрезмерной. Вечером боли присутствуют, они начинаются после некоторого периода покоя, а утром все начинается сначала. Это феномен «расхаживания» или «разрабатывания», который так хорошо знаком пожилым пациентам.
Его причиной служит тканевой детрит, или остатки разрушенных хрящей. Эта тканевая «кашица» по утрам мешает движению, так как находится между хрящами, а затем она уходит под влиянием движения в стороны, и хрящ очищается.
Кроме этого, нужно помнить следующие особенности развития артроза:
- хрящ полностью лишен не только сосудов, но и нервов. А это значит, что пока процесс ограничен самим хрящом, то никаких болей не определяется. Их появление говорит о том, что в процесс деструкции и разрушения теперь вовлечена костная ткань;
- те элементы сустава (капсула, синовиальная мембрана, связки и мышцы), которые могут болеть, поражаются в разное время и в разной степени. Это приводит к тому, что боли могут быть незначительными и возникают в разных участках сустава в разное время;
- это заболевание (например, ДОА коленного сустава 2 степени) развивается во много раз медленнее, чем воспалительный процесс артрит. Поэтому, пока разовьется выраженный артроз, организм успеет к нему приспособиться и задействует все компенсаторные варианты, вот почему во многих случаях процесс протекает безо всяких симптомов.
Основные симптомы при ДОА
К суставным, классическим признакам заболевания относятся следующие симптомы и жалобы:
- боль при ДОА носит непостоянный, тупой характер, усиливается в сырую и холодную погоду, возникает по вечерам после выраженной нагрузки, а также по утрам, в виде вышеописанных «стартовых» утренних пароксизмов, которые потом затухают. У пожилых пациентов вместо болей может быть ломота в ногах или чувство тяжести. Но, в отличие от аутоиммунных поражений, например ревматоидного артрита, это состояние непродолжительное. Боль возникает при подъеме по лестнице, но еще больше – при спуске;
- тугоподвижность и быстрая утомляемость. Эти симптомы связаны с нарушением конгруэнтности суставных поверхностей;
- деформация коленных суставов;
- выраженный хруст при движении. Он связан с такими явлениями, как неровность хряща, обильные отложения извести, склероз (уплотнение) мягких тканей. При ДОА хруст является грубым и слышен даже посторонним людям;
- возможно выбухание препателлярной сумки и баллотация надколенника при избыточной экссудации;
- чередование обострений и ремиссий.
Кроме клинических проявлений, есть и определенные диагностические критерии.
Методы диагностики
Первичный диагноз выставляется на основании жалоб пациентов, результатов внешнего осмотра, данных анамнеза. Ортопед проводит ряд тестов для оценки мышечной силы, объема движений в колене, чувствительности. Из инструментальных исследований наиболее информативна рентгенография. На полученных снимках визуализируются краевые разрастания костных пластинок, сформировавшиеся остеофиты и кисты, сращение суставной щели, субхондральный остеосклероз.
Для уточнения диагноза, оценки состояния хрящей, связочно-сухожильного аппарата, нервных окончаний, сосудов проводятся МРТ, УЗИ или КТ. По показаниям выполняется артроскопия — обследование внутренних поверхностей сустава.
Лечение артроза
К терапии деформирующего артроза коленного сустава практикуется комплексный подход. Лечение направлено на устранение всех симптомов, повышение объема движений, предупреждение вовлечения в деструктивно-дегенеративный процесс здоровых структур. В остром периоде для снижения нагрузки на сустав пациентам показано ношение полужестких эластичных ортезов. На этапе ремиссии с целью профилактики рецидивов используются мягкие согревающие бандажи.
Медикаментозное лечение
В терапии патологии препараты применяются в различных лекарственных формах. Со слабо выраженными симптомами хорошо справляются мази, гели, бальзамы. При умеренных болезненных ощущениях пациентам рекомендован прием таблеток, капсул, драже. А купировать острые боли, сильные мышечные спазмы можно только парентеральным введением лекарственных растворов.
| Группа препаратов | Наименования лекарственных средств | Фармакологическое действие |
| Нестероидные противовоспалительные средства | Диклофенак, Кетопрофен, Мелоксикам, Ибупрофен, Индометацин, Нимесулид, Ксефокам | Устранение болей, воспаления, отечности |
| Миорелаксанты | Сирдалуд, Мидокалм, Баклосан | Расслабление скелетной мускулатуры |
| Ангиопротекторы, вазодилататоры, антикоагулянты | Никотиновая кислота, Пентоксифиллин (Трентал), Эуфиллин, Ксантинола никотинат | Улучшение микроциркуляции и реологических свойств крови |
| Хондропротекторы | Артра, Дона, Терафлекс, Структум, Хондроксид, Алфлутоп | Частичное восстановление хряща, ускорение обмена веществ |
| Согревающие мази | Капсикам, Финалгон, Апизартрон, Випросал, Наятокс | Улучшение кровообращения в коленном суставе |
| Препараты с витаминами группы B | Нейромультивит, Комбилипен, Мильгамма, Пентовит | Восстановление трофики и иннервации |
Лечение деформирующего артроза PRP-методом
PRP-терапия — введение в полость коленного сустава собственной плазмы пациента, обогащенной тромбоцитами. В этих красных кровяных тельцах содержатся факторы роста, стимулирующие фибробласты к производству коллагена, гиалуроновой кислоты и эластина. Выстраивается новый межклеточный матрикс, образуются мелкие кровеносные сосуды. Это приводит к улучшению метаболизма и микроциркуляции, активизации местного иммунитета, нормализации тканевого дыхания.
Хирургическое лечение
Выраженный болевой синдром, нарушение функций колена, ограничение трудоспособности — показания для эндопротезирования. Разрушенный сустав заменяется искусственным имплантатом. После 3-месячной реабилитации человек может вести привычный образ жизни и даже заниматься спортом. При наличии противопоказаний к эндопротезированию выполняется артродез – обездвиживание сустава в функционально выгодном положении.
Лазерная терапия
Лазеротерапия — лечебное воздействие на коленные структуры низкоинтенсивным излучением светового диапазона с фиксированной длиной волны. После проведения 5-10 сеансов улучшается кровообращение за счет расширения сосудов, повышается местный иммунитет, нормализуется трофика и иннервация в области сустава. Лазерное излучение увеличивает восприимчивость организма к используемым в лечении артроза препаратам, что позволяет снижать их дозировки.
Физиотерапия
При обострении артроза проводятся электрофорез или ультрафонофорез с глюкокортикостероидами и анестетиками для купирования сильных болей. На этапе ремиссии пациентам назначаются до 10 сеансов магнитотерапии, ударно-волновой терапии, УВЧ-терапии, ультрафиолетового облучения. Также используются бальнеолечение, аппликации с озокеритом и парафином, гирудотерапия, иглорефлексотерапия.
Диета
Ортопеды рекомендуют пациентам с деформирующим артрозом похудеть. Необходимо ограничить в ежедневном меню продукты с высоким содержание жиров и «пустых» углеводов. Это копчености, жирное мясо, полуфабрикаты, колбасные и кондитерские изделия, выпечка из сдобного, слоеного теста. В диетическом рационе должны преобладать кисломолочные продукты с низкой жирностью, свежие овощи и фрукты, каши из круп, орехи.
Лечебная гимнастика
Ежедневные занятия лечебной физкультурой и гимнастикой — самый эффективный способ терапии артроза. На его начальном этапе регулярное выполнение упражнений заменяет прием анальгетиков и хондропротекторов. Суставные структуры восстанавливаются, а боли исчезают за счет улучшения кровообращения, укрепления мышц и связочно-сухожильного аппарата. Врачи ЛФК составляют комплекс упражнений с учетом тяжести течения патологии, выраженности симптомов.
Народная медицина
На этапе устойчивой ремиссии ортопеды разрешают использовать растирки, компрессы, аппликации, травяные чаи, отвары. Применение народных средств помогает избавиться от слабых, ноющих болезненных ощущений, возникающих после переохлаждения или повышенных нагрузок на сустав.
Особенно эффективна многокомпонентная настойка. Для ее приготовления литровую стеклянную банку заполняют на 1/2 объема свежим растительным сырьем одуванчика, хрена, репейника, подорожника, мяты, девясила. Полностью заполняют емкость водкой, оставляют при комнатной температуре на 2 месяца. Настойку фильтруют, втирают в больное колено.
Средства для восстановления хряща
Для питания и регенерации хряща к его тканям необходимо постоянное поступление таких соединений, как хондропротекторы – глюкозамина и хондроитина. Это полезнейшие вещества для людей, страдающих остеоартрозом коленного сустава. Их прием должен осуществляться на протяжении очень длительного времени, от полугода и более, только в этом случае можно рассчитывать на положительный лечебный эффект. Хондропротекторы улучшают качество и количество синовиальной жидкости, в отличие от НПВП они увеличивают синтез протеогликанов и способствуют регенерации хрящевой пластины. Однако из-за таких полезных свойств этих соединений не стоит рассматривать их в качестве основного лечения артроза. Деформирующий артроз коленного сустава требует использования препаратов хондроитина и глюкозамина не менее 1,5 лет. Также учитывается, что они не способны восстановить полностью разрушенный хрящ.
Возможные осложнения
При отсутствии врачебного вмешательства спустя несколько лет суставная щель полностью сращивается с развитием анкилоза. Если сустав обездвиживается в функционально невыгодном положении, то человек может только с трудом передвигаться на костылях. Он утрачивает бытовые и профессиональные навыки, становится инвалидом. Течение деформирующего артроза также может осложняться спонтанными кровоизлияниями в коленный сустав, реактивными синовитами, наружными подвывихами надколенника.
Что это такое
Многие годы пытаетесь вылечить СУСТАВЫ?
Глава Института лечения суставов: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день средство за 147 рублей…
Читать далее »
По МКБ 10 деформирующий артроз коленного сустава обозначается кодом М17. Он представляет собой дегенеративно-дистрофические изменения хрящевой ткани. Заболевание может быть первичным и вторичным.
Первичный гонартроз развивается самостоятельно, в отличие от вторичного, развивающегося по причине сопутствующих заболеваний. При прогрессировании патологии могут разрушаться не только хрящевые оболочки, но и ткани, кости и связки. Вследствие этого увеличивается количество жидкости, а коленный сустав деформируется.
Чем сильнее деформируются коленные сочленения, тем быстрее ухудшается самочувствие пациента. При отсутствии правильного лечения возможна полная потеря трудоспособности, так как сустав становится обездвиженным.
Профилактика и прогноз
Патология первой степени тяжести хорошо поддается консервативному лечению. При артрозе 2 степени прогноз менее благоприятной из-за необратимой деформации хрящевых и костных структур. Но соблюдение всех врачебных рекомендаций позволяет достичь устойчивой ремиссии, ослабить или полностью устранить всю симптоматику. Вернуть прежнюю подвижность коленному суставу при артрозе 3 степени поможет только эндопротезирование.
Читайте также: Лечение подагры народными средствами: советы от истинных практиков
Профилактика заболевания заключается в устранении всех факторов, провоцирующих его развитие. Это низкая двигательная активность, лишний вес, повышенные нагрузки, курение, злоупотребление алкоголем, недостаток в организме витаминов и микроэлементов.
Чем и как лечить остеоартроз на 2 стадии
Лечение остеоартроза коленного сустава 2 степени должно быть комплексным. В терапевтическую схему входят:
- Лекарственные препараты (системные и местные);
- Лечебная гимнастика;
- Диета;
- Физиотерапевтические методы;
- Массаж и мануальная терапия.
Нужно уменьшить физическую нагрузку на больную конечность. Для этого используют ортопедические приспособления: бандажи, наколенники, ортопедические стельки и т. д.
При наличии показаний и желания пациента проводится лечение остеоартроза 2 степени коленного сустава стволовыми клетками. Это современная процедура, которая позволяет восстановить структуру хряща и модулировать деятельность иммунитета.
ЛФК укрепляет мышцы ног, улучшает кровоснабжение коленного сустава, уменьшает болезненность. Подобным эффектом обладает массаж, мануальное воздействие и физиолечение. Диета позволит нормализовать вес, нормализовать обменные процессы, насытить клетки полезными веществами. Народные средства ослабляют симптомы гонартроза.
Если медикаменты не помогают купировать боль, а болезнь быстро прогрессирует, то врачи назначают операцию.
Методы лечения остеоартроза 2 степени
Таблетки, растворы для уколов, наружные средства
Лекарственные препараты при гонартрозе средней степени избавляют от симптомов воспаления, нормализуют кровоснабжение, обменные процессы, трофику тканей. При регулярном применении они останавливают или замедляют дальнейшее разрушение хряща.
Препараты для лечения остеоартроза:
- НПВС: Мелоксикам, Диклофенак, Кетопрофен, Индометацин, Ибупрофен, Лорноксикам. Противовоспалительные таблетки, капсулы, растворы для инъекций позволяют устранить болевую реакцию, воспаление, отеки. При длительном приеме вызывают изъязвление слизистой оболочки желудка и кишечника. Чтобы избежать этого, нужно комбинировать их с ингибиторами протонного насоса: Омепразол, Эзомепразол, Пантопразол;
- Миорелаксанты: Мидокалм, Сирдалуд, Толперизон, Баклофен. Лекарства расслабляют спазмированные мышцы, ослабляют боль, возвращают подвижность;
- Сосудорасширяющие препараты: Ксантинола никотинат, Пентоксифиллин, Эуфиллин. Расширяют просвет сосудов, нормализуют кровоснабжение коленного сустава, тогда пораженный хрящ получает необходимые питательные вещества и кислород;
- Хондропротекторы: Артра, Дона, Структум, Алфлутоп, Терафлекс, Хондрогард, Хондроксид. Останавливают или тормозят разрушение хряща, создают условия для его восстановления;
- Средства на основе витаминов B: Мильгамма, Нейромультивит, Комбилипен, Нейробион, Пентовит. Улучшают иннервацию и питание тканей.
Системные средства комбинируют с согревающими мазями: Випросал, Финалгон, Апизартрон, Капсикам, Наятокс. Эти препараты обладают отвлекающим, раздражающим действием, ослабляют болезненность, уменьшают отеки.
Медикаменты для лечения остеоартроза
Внимание!
При сильной боли, которую не удается купировать таблетками и капсулами, применяют медикаментозные блокады. Во время процедуры больному делают укол в нервные сплетения в области коленного сустава, который устраняет мышечный спазм, болевой синдром. Для этого используют кортикостероиды (Дипроспан, Триамцинолон, Дексаметазон) и анестетики (Новокаин, Лидокаин).
Уколы гиалуроновой кислоты делают внутрисуставную жидкость более густой, тогда она лучше защищает хрящ, снимает воспаление, ускоряет его восстановление. Для этого используют такие препараты: Ферматрон, Остенил, Синокорм. Курс состоит из 3 – 5 уколов с промежутком в 5 – 7 дней на протяжении 3 – 4 лет.
Метод лечения стволовыми клетками
Для лечения остеоартроза на 2 стадии нередко используют стволовые клетки – это незрелые клетки, которые способны к размножению и дифференциации (трансформация в другой тип клеток). Этот метод запускает регенерацию поврежденных суставных тканей, восстанавливает нормальную работу иммунитета. Стволовые клетки попадают в полость сочленения, замещают собой поврежденные хондроциты. После укола нормализуется метаболизм на поврежденном участке, улучшается питание хрящевой ткани. Мезенхимальные стволовые клетки (МСК) способствуют выработке цитокинов (сигнальные белки иммунитета), защищают организм от аутоиммунных процессов.
МСК выделяют из костного мозга во время пункции или жировой ткани при липосакции. Для лечения могут использоваться клетки донора. После забора биологический материал подвергается обработке, во время которой выделяют и культивируют МСК. Затем стволовые клетки вводят в полость сустава через шприц.
Количество уколов при остеоартрозе 2 степени колеблется от 1 до 3. Это зависит от степени тяжести болезни. Курс лечения длится в среднем 10 дней. Во время реабилитации врач контролирует состояние пациента, оценивает состояние организма, эффективность терапии. Стоимость терапии – от 5800 до 20000 долларов.
Лечение колена стволовыми клетками
Физиолечение
Остеоартроз колена 2 степени лечат с помощью физиотерапии. Лечебные процедуры помогут избежать осложнений, ускорят восстановление поврежденных тканей, устранят симптомы воспалительного процесса.
При гонартрозе 2 степени применяют такие физиотерапевтические методики:
- Электрофорез с применением глюкокортикостероидов и противовоспалительных препаратов купируют боль и воспаление. Чтобы остановить разрушение коленного сустава, используют растворы хондропротекторов, которые вводят через кожу под воздействием тока низкой частоты. Курс состоит из 10 – 15 процедур с интервалом в 1 день;
- Ультрафиолетовое облучение коленного сустава позволяет снизить болевой синдром. Процедура длится 5 – 10 минут. Курс лечения состоит из 5 – 6 сеансов с перерывом в 24 часа на протяжении 4 недель;
- Инфракрасная лазеротерапия уменьшает чувствительность нервных окончаний, нормализует циркуляцию крови, снимает воспаление и запускает регенерацию. Курс состоит из 15 процедур, которые проводят ежедневно;
- УВЧ терапия подавляет симптомы воспаления, останавливает развитие остеоартроза. Лечение длится 12 – 15 дней ежедневно;
- Магнитотерапия активизирует кровообращение, рассасывает отеки, ускоряет регенерацию хряща, уменьшает болезненность. Чтобы достигнуть положительных результатов, нужно провести 5 – 6 сеансов.
При лечении остеоартроза 2 степени применяют ультразвуковую, лучевую терапию. Больным назначают лечебные ванны: сероводородные, азотные, радоновые и т. д.
Физиотерапевтические процедуры
Комплекс упражнений
Гимнастика при остеоартрозе 2 степени позволяет укрепить мускулатуру, ускорить кровоток, ослабить боль, улучшить подвижность. Первые 2 – 3 занятия нужно провести под контролем врача или инструктора, а потом можно тренироваться дома.
Примерный комплекс при гонартрозе на 2 стадии:
- Сядьте на лавку или стол, поднимайте и опускайте ноги в умеренной амплитуде. Следите, чтобы спина была ровной;
- Не меняйте исходное положение (ИП), выпрямите ногу, зафиксируйтесь на верхней точке 3 секунды, потом опустите и поднимите другу конечность;
- Встаньте со стола, упритесь ягодицами об него, немного согните колени, разведите их в стороны. Затем наклоните корпус вперед и поднимитесь;
- Лягте на спину, одну ногу согните, чтобы стопа не касалась пола, задержитесь в таком положении на 5 секунд. Повторите для другой конечности;
- Выполните упражнение «Велосипед». Выполняйте его сначала в медленном темпе, постепенно увеличивая скорость;
- Лежа согните ногу, прижмите колено к животу руками, потом постепенно выпрямите ее. Разгибайте конечность до появления ощущения натяжения мышц, зафиксируйтесь на 8 секунд. Затем опустите ее пяткой к полу, выпрямите и повторите для другой ноги.
Повторяйте упражнения не дольше 5 минут.
Внимание!
При остеоартрозе 2 степени лечебную гимнастику проводят только после устранения симптомов воспаления. Поначалу длительность тренировки не должна превышать 10 минут.
Выполнение упражнений при остеоартрозе
Массажные и мануальные техники
Массаж и мануальная терапия позволяют ослабить боль, ускорить кровообращение, лимфоотток, улучшить питание коленного сустава и его подвижность.
При гонартрозе 2 степени применяют такие техники лечебного массажа:
- Российский – совмещает приемы растирания и поглаживания;
- Японский улучшает кровообращение, подвижность, освобождает мышцы от застоя венозной крови;
- Шведский – растирание и поглаживание коленного сустава для расслабления мышц, устранения уплотнений, снижения болезненности;
- Финский массаж напоминает шведский, за исключением силы нажатия и направления движений.
Мануальная терапия позволяет корректировать деформированные сочленения и плавно вытянуть костные поверхности, чтобы уменьшить нагрузку на поврежденных хрящи. При остеоартрозе 2 степени нужно провести от 5 до 10 сеансов.
Хирургические методики
Операция назначается при сильных болях, которые не удается купировать медикаментами длительное время. К радикальным мерам прибегают при быстром прогрессировании остеоартроза и сильном повреждении хряща.
При остеоартрозе 2 степени применяют такие хирургические методики:
- Пункция – устранение лишней жидкости из полости коленного сочленения. Устраняет воспаление и подвижность;
- Артроскопия – это малоинвазивная операция, которая позволяет очистить суставные поверхности от фрагментов разрушенной хрящевой или костной ткани;
- Остеотомия – хирург распиливает одну из костей сочленения, потом фиксирует ее под другим углом;
- Эндопротезирование – замена поврежденного коленного сустава на биосовместимый протез. Восстанавливается функциональность костного соединения.
Наименее травматичный метод хирургического лечения – это артроскопия.
Хирургические методы лечения
Коррекция питания
При гонартрозе нужно корректировать питание, чтобы нормализовать вес, насытить организм полезными для хряща веществами, улучшить обменные процессы и кровообращение. Для этого больной должен соблюдать такие принципы:
- Пополнить рацион свежими овощами, фруктами, кисломолочными, цельнозерновыми продуктами, постным мясом, рыбой и т. д.;
- Включить в меню блюда с желатином: холодец, желе, заливное из рыбы;
- Варить, готовить на пару, запекать, тушить продукты. Отказаться от жарки;
- Есть 5 – 6 раз за сутки небольшими порциями;
- Пить фильтрованную воду (от 2 л за сутки).
Из рациона следует исключить фастфуд, полуфабрикаты, острые, жирные блюда, томаты, красный перец, белую капусту. Ограничение распространяет на цельное молоко, сало, маргарин. Под запретом алкоголь, кофе, крепкий чай, сладкие газировки.
Рекомендуется употреблять натуральные продукты без химических добавок (ароматизаторы, красители, консерванты).
Применение народных средств
Лечение народными средствами проводят только после одобрения врача. При остеоартрозе 2 степени применяют компрессы, мази, отвары, ванночки.
Народные средства
Популярные рецепты:
- Отбейте лист капусты, смажьте его медом, приложите к колену, зафиксируйте повязкой, утеплите шарфом. Держите всю ночь, потом снимите и ополосните ногу. Повторяйте ежедневно на протяжении месяца. Компресс снимает симптомы воспаления;
- Смешайте желток с 1 ст. л. яблочного уксуса, 1 ч. л. скипидара. Нанесите мазь на колено, немного помассируйте его, чтобы она впиталась, затем утеплите. Применяйте мазь каждый день 2 раза на протяжении месяца. Ослабляет воспаление, болевой синдром, нормализует кровообращение;
- Залейте 1 ст. л. плодов шиповника 500 мл кипятка, поставьте на огонь, доведите до кипения еще раз. Затем снимите и настаивайте 10 минут Пейте каждый день утром и вечером за полчаса до трапезы. Этот напиток ослабляет воспалительный процесс, укрепляет иммунитет;
- Перемешайте в равных частях хвою ели, сосны, пихты, кедра. Залейте пару горстей 500 мл кипятка, томите на водяной бане 5 – 8 минут. Снимите, остудите, процедите, добавьте в таз с горячей водой (до 40°). Опустите больное колено в воду на полчаса. Потом укутайтесь и отдыхайте не менее часа. Уменьшает боль, воспаление. Делайте ванночки 1 раз за 2 дня, за курс выполните 7 – 10 сеансов.