Содержание
- Анатомическое строение, расположение грушевидной мышцы
- Клинически значимая анатомия
- Что такое синдром грушевидной мышцы?
- Клиническая картина
- Причины синдрома грушевидной мышцы слева и справа
- Лечение
- Характерные симптомы
- Диагностика
- Методы диагностики
- Лечебная физкультура
- Первая помощь при спазме
- Причины развития синдрома
- Медикаментозное лечение
- Обследование
- Народные методы терапии
- Помогаем себе сами
- Массаж
- Характеристика синдрома
- Ходьба для оздоровления. Какой она должна быть?
- Курс терапии
- Возможные осложнения
- Профилактика
Иногда при радикулите, после травм или перенапряжения возникает сильная боль в области ягодиц, отдающая в пах и бедра. Как правило, она возникает с одной стороны. Это синдром грушевидной мышцы. Он возникает чаще всего из-за поражения седалищного нерва, в этом случае говорят о развитии ишиаса или ишиалгии. Но сдавливаться могут также другие нервные корешки или сосуды. Патология относится к туннельным неврологическим синдромам. Это состояние довольно болезненное, но неопасное. При своевременном лечении удается устранить ущемление нерва консервативными методами.
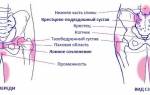
Анатомическое строение, расположение грушевидной мышцы
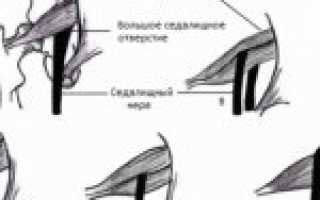
Грушевидная мышца начинается со стороны латеральной плоскости крестца. Находится между 2 и 3 тазовым отверстием крестцовой зоны. Все пучковые соединения грушевидной мышцы направлены наружу, проходят через внутреннюю часть малого таза и большое седалищное отверстие.
Основанием крепления грушевидной мышцы является вершина вертела, где структура волокон трансформируется в прочные сухожилия.
Клинически значимая анатомия
Грушевидная мышца начинается от тазовой поверхности крестцовых сегментов S2-S4, латеральнее передних крестцовых отверстий, крестцово-подвздошного сустава (верхний край большой седалищной вырезки), передней крестцово-подвздошной связки и иногда передней поверхности крестцово-бугорной связки. Она проходит через большую седалищную вырезку и прикрепляется к большому вертелу бедренной кости. Грушевидная мышца участвует в наружной ротации, отведении и частично экстензии бедра.
Читайте также: Синдром Марфана: фото, симптомы, диагностика, лечение, наследование болезни
Седалищный нерв обычно выходит из таза ниже брюшка мышцы, однако может существовать множество врожденных вариаций. Взаимосвязь между грушевидной мышцей и седалищным нервом была классифицирована Beaton и Anson с помощью системы классификации, состоящей из шести категорий (Beaton и Anson, 1938 г.). Аномальные отношения обозначаются буквами B, C, D, E, F. К типу «А» относятся нормальные отношения между грушевидной мышцей и седалищным нервом.
Вариации взаимосвязи седалищного нерва и грушевидной мышцы, показанные на рисунке выше:
(А) Седалищный нерв выходит из большого седалищного отверстия вдоль внутренней поверхности грушевидной мышцы.
Седалищный нерв расщепляется при прохождении через грушевидную мышцу
(B) ниже или
(С) выше;
(D) весь седалищный нерв проходит через брюшко мышцы;
(Е) Седалищный нерв выходит из большого седалищного отверстия вдоль верхней поверхности грушевидной мышцы. Нерв может также делиться проксимально, где нерв или деление нерва могут проходить через брюшко мышцы, через ее сухожилия или между частью врожденно раздвоенной мышцы.
Что такое синдром грушевидной мышцы?
Грушевидная мышца находится в максимальной близости к седалищному нерву. Если на внутреннюю часть бедра или непосредственно на всю нижнюю конечность в целом воздействует один, либо же ряд негативных факторов, то происходит спазм мышечных волокон. Внезапное сокращение грушевидной мышцы приводит к ущемлению седалищного нерва.
Больной начинает ощущать болезненные симптомы, ограничивающие движения спазмированной части ноги. Патологическое состояние грушевидной мышцы было выделено в отдельный синдром, устранение которого нормализует работу нижней конечности, восстанавливает подвижность тазобедренного и коленного суставов.
Клиническая картина
Симптоматика СГМ складывается из проявлений болевого синдрома, двигательных, сосудистых и вегетативных нарушений.
- Основным симптомом патологии является боль. Она отличается упорным, стойким характером и резистентностью к приему лекарственных препаратов. Пациенты жалуются на ноющую, тянущую, тягостную боль в пояснице, которая усиливается во время ходьбы, при длительном стоянии, поднятии ноги или приседании. Неприятные ощущения возникают слева или справа, а также могут иметь двусторонний характер. Они немного уменьшаются, когда больной разводит ноги в лежачем или сидячем положении, но не исчезают полностью. На интенсивность боли также влияют стрессовые факторы и изменение погоды. Движение боли – сверху вниз. Она захватывает поясницу, ягодицы, бедра, голень. Сначала возникает люмбалгия — боль в пояснице, а затем происходит ее трансформация в ишиалгию — боль в ноге на стороне поражения, вызванная воспалением Nervus ischiadicus. Пациенты ощущают простреливающую боль в бедре, которая распространяется к голени или стопе и сочетается с зябкостью и онемением. Разлитой характер боли обусловлен поражением ветвей седалищного нерва.
Читайте также: Гемангиома шейного отдела позвоночника, ее причины и лечение
- Двигательные нарушения проявляются парезами мышц нижней конечности. У больных снижается сила пораженных мышечных волокон. В ногах отмечается слабость, затрудняющая их подъем и не позволяющая перешагнуть ступеньку. Когда седалищный нерв сдавливается долго и полностью, формируется так называемая «болтающаяся» стопа.
- В зоне поражения возникают гипестезии — снижение восприятия боли и парестезии — неприятные жгучие и покалывающие чувства.
- Сосудистые расстройства связаны со сдавлением артерий и ухудшением кровоснабжения тканей. Это приводит к развитию гипоксии и гипотрофии с характерными отрицательными симптомами. Клинически недуг проявляется хромотой, парестезиями, побледнением и гипотермией стопы. При ходьбе у больных появляется боль в икроножной мышце, которая заставляет остановиться, чтобы отдохнуть.
- Дополнительная симптоматика патологии обусловлена спазмом мышечных волокон, расположенных в малом тазу. Она представлена атипичным функционированием уретрального и анального сфинктеров. У больных возникают трудности при мочеиспускании и дефекации, дискомфортные и болезненные ощущения во время сексуального контакта.
При появлении подобных симптомов следует обратиться к врачу, пройти полное диагностическое обследование и после постановки правильного диагноза начинать лечение под наблюдением специалиста. Когда больные не спешат в больницу, а пытаются справиться с болью анестетиками, возникает стойкое нарушение работы мышц ног. Возможно появление проблем с органами малого таза и развитие дистрофических изменений в суставах и связках.
Постоянная боль изматывает больных, лишает их возможности нормально жить и трудиться. СГМ нарушает сон, аппетит и настроение. Пациенты быстро утомляются и впадают в депрессию. При отсутствии лечения развиваются необратимые изменения в мышечной ткани — атрофия и стойкий парез, приводящие к инвалидности.
Причины синдрома грушевидной мышцы слева и справа
Грушевидная мышца находится в области малого таза, подвергается большим статическим нагрузкам и может быть травмирована во время активного движения.
Также выделяют следующие причины развития синдрома грушевидной мышцы с левой или правой стороны:
- длительное нахождение положении сидя или любой позе, предусматривающей сгибание тазобедренного сустава;
Из-за пассивного образа жизни и лишнего веса очень часто воспаляется грушевидная мышца
- быстрая ходьба, которая была начата с резкого движения;
- продолжительный бег на длинные дистанции;
- переохлаждение тканей, расположенных в области малого таза;
- межпозвоночная грыжа или другие заболевания позвоночника;
- езда на велосипеде с неудобным или очень узким сидением.
Лечение
Консервативное лечение
Консервативное лечение СГМ включает в себя фармакологические средства (нестероидные противовоспалительные средства (НПВС), миорелаксанты и препараты для лечения нейропатической боли), физиотерапию, изменения образа жизни и психотерапию.
Инъекции местных анестетиков, стероидов и ботулинического токсина типа А в грушевидную мышцу могут служить как для диагностики, так и для лечения. Специалист должен быть знаком с вариациями анатомии и ограничениями методов, основанных на анатомических ориентирах. В последнее время применяется метод инъекции под ультразвуковым контролем. Было показано, что этот метод имеет как диагностическое, так и терапевтическое значение при лечении СГМ.
СГМ часто переходит в хроническую форму, поэтому фармакологическое лечение рекомендуется в течение короткого периода времени.
Хирургическое вмешательство
Хирургические вмешательства следует рассматривать только тогда, когда нехирургическое лечение не принесло результатов, а симптомы становятся трудноизлечимыми и приводят к потере трудоспособности. Классические показания к хирургическому лечению включают абсцесс, новообразования, гематомы и болезненное сдавливание сосудов седалищного нерва, вызванное варикозным расширением ягодичных вен.
Как сообщают некоторые авторы, хирургическое освобождение грушевидной мышцы с рассечением сухожилия для освобождения седалищного нерва от сдавления приводит к немедленному облегчению боли.
Иногда внутреннюю запирательную мышцу следует рассматривать как возможную причину боли в зоне иннервации седалищного нерва. Тем не менее, диагноз синдрома внутренней запирательной мышцы может быть поставлен только путем исключения других возможных причин болей в ягодичной области, что аналогично тому, как диагностируется СГМ. Хирургическое освобождение внутренней запирательной мышцы может привести как к кратковременному, так и к долгосрочному уменьшению боли у пациентов с ретровертлужным болевым синдромом и должно рассматриваться в случае неудачного консервативного лечения.
Послеоперационное ведение пациента состоит из частичного облегчения веса путем использования костылей в течение 2 недель и подбора упражнений. Вышеуказанный хирургический подход показал многообещающие краткосрочные результаты.
Алгоритм лечения ретровертлужного болевого синдрома:
Читайте также: Что делать при боли в руке от локтя до кисти? Определяем причины, от чего болит и ломит ниже локтя
Физическая терапия
Несмотря на малое количество недавно опубликованных контролируемых исследований, в которых критически исследуется эффективность неинвазивных методов лечения, существует ряд методов лечения СГМ, хорошо зарекомендовавших себя в клинической практике.
Неинвазивные методы лечения включают физическую терапию и изменение образа жизни. По словам Tonley и соавт., наиболее часто упоминаемые физиотерапевтические вмешательства включают мобилизацию мягких тканей, растяжение грушевидной мышцы, криотерапию (горячие компрессы или холодный спрей), а также мануальное лечение пояснично-крестцового отдела позвоночника.
Кроме того, Tonley описывает альтернативный подход к лечению СГМ. Лечение было сосредоточено на функциональных упражнениях «Терапевтические упражнения для бедра», направленных на укрепление разгибателей бедра, отводящих мышц и наружных ротаторов, а также на исправление неправильных паттернов движения. Несмотря на положительные результаты (полное устранение боли в нижней части спины, прекращение боли в ягодице и бедре), требуются дальнейшие исследования, поскольку данный протокол был опробован только на одном пациенте.
Друзья, этот и другие вопросы будут подробно разбираться на семинаре Дмитрия Горковского «Миофасциальный релиз (научный подход к увеличению мобильности суставов)». Узнать подробнее…
Для достижения улучшения на 60-70% пациент обычно проходит 2-3 процедуры в неделю в течение 2-3 месяцев.
- Начните с ультразвукового лечения: 2,0-2,5 Вт/см2 в течение 10-14 минут. Нанесите ультразвуковой гель широкими движениями в продольном направлении вдоль грушевидной мышцы от соединяющего сухожилия к боковому краю большого седалищного отверстия. Пациент должен находиться в контралатеральном положении лежа на боку и в положении FAIR (сгибание, приведение, внутренняя ротация).
- Перед растяжкой грушевидной мышцы обработайте то же место с помощью горячих компрессов или холодного спрея в течение 10 минут. Использование горячего и холодного перед растяжением очень полезно для уменьшения боли.
- После этого перейдите к растяжению грушевидной мышцы, которое может быть выполнено различными способами. Важно не давить вниз, а направлять давление вдоль поверхности (по касательной) к ипсилатеральному плечу (Fischmanи др. (2002), уровень доказательности А2). При надавливании вниз седалищный нерв сжимается по сухожильному краю верхней близнецовой мышцы. Еще один способ растянуть мышцу – это положение FAIR. Пациент находится в положении лежа на спине с бедром, согнутым, приведенным и повернутым вовнутрь. Затем пациент переносит стопу с пораженной стороны поперек и над коленом здоровой ноги. Специалист может усилить растяжение, применяя мышечно-энергетические техники.
- После растяжения грушевидной мышцы можно выполнить миофасциальный релиз мышц поясничного отдела, а также поделать упражнения по Маккензи.
- Поскольку СГМ может возникать, когда напряженная грушевидная мышца вынуждена выполнять работу других крупных мышц (таких как большая ягодичная или средняя ягодичная мышцы), то альтернативный подход к лечению СГМ с использованием программы укрепления мышц бедра (особенно слабой ягодичной мускулатуры) с повторным обучением движению может помочь в облегчении боли.
Терапевт также может дать несколько советов, чтобы избежать обострения симптомов.
- Избегайте сидеть в течение длительного периода времени; стоять и ходить необходимо каждые 20 минут.
- Делайте частые остановки при движении, чтобы встать и потянуться.
- Предотвращайте травмирование ягодичной области и избегайте дальнейших отягчающих положение действий.
- Рекомендуется ежедневное растяжение во избежание рецидива СГМ.
Домашние упражнения
Пациент может также выполнять некоторые упражнения дома.
- Перекатывания из стороны в сторону со сгибанием и разгибанием коленей, лежа на одной из сторон тела.
- Вращения из стороны в сторону, стоя с расслабленными руками, в течение 1 минуты каждые несколько часов.
- «Езда на велосипеде» в положении лежа на спине.
- Сгибания коленей — до 6 повторений каждые несколько часов.
- Прием теплой ванны.
Характерные симптомы
Признаки синдрома грушевидной мышцы проявляются дисфункцией седалищного нерва, а также следующей симптоматикой:
- острая или ноющая боль в области ягодицы с той стороны, где произошло спазмирование мышечных волокон;
- онемение нижней конечности;
- нарушение подвижности тазобедренного и коленного суставов;
- непроизвольное сокращение и подергивание мышц, расположенных с внутренней стороны бедра.
Практически все симптомы заболевания носят неврологический характер, так как спазм грушевидной мышцы нарушает работу седалищного нерва. Кроме вышеперечисленных признаков патологии человек теряет возможность полноценно передвигаться, жалуется на острую боль, которая появляется при попытке присесть.
Диагностика
Диагностика недуга представляет определенную сложность, поскольку болевой синдром появляется в момент определенных движений. Основная диагностика основывается на пальпации области позвоночника. Таким образом, можно определить участок, на котором наблюдается уплотнение мышц.
Также незаменимыми способами диагностики являются следующие положительные тесты:
- Тест Фрайберга (появление боли при вращении бедра внутрь).
- Тест Битти (боль при попытке поднять колено, лежа на другом боку).
- Тест Пейса (боль при сгибании бедра и внутренней его ротации).
- Тест Миркина (медленные наклоны вперед без сгибания коленей);
- Тест Бонне-Бобровниковой (ротация внутрь бедра).
- Тест Гроссмана (спазмирование ягодиц при поколачивании).
- Возникновение боли по ходу распространения седалищного нерва.
Помимо этого прибегают к следующим инструментальным методам диагностики:
- электромиографии (ЭМГ);
- компьютерному томографу (КТ);
- магнитно — резонансной томографии (МРТ);
- рентгенографии.
Методы диагностики
Грушевидная мышца находится рядом с седалищным нервом, поэтому в случае ее спазмирования нарушается сгибательная функция бедра, может снижаться работоспособность колена, а также более низкой части конечности. Первичным этапом диагностики является внешний осмотр пациента.
После выслушивания жалоб и установления текущей симптоматики доктор выполняет следующие провокационные тесты, которые являются частью диагностики синдрома грушевидной мышцы.
| Метод обследования | Выполняемые действия |
| Маневр Фрайберга | Проводится форсирование внутренней части бедра, когда сам сустав находится в согнутом положении. При наличии спазма мышцы данные действия больной выполнить не в состоянии. |
| Маневр Пейса | Пациент находится в положении сидя при этом пытается отвести ногу в сторону. Ущемление седалищного нерва грушевидной мышцей исключает выполнение указанных действий. |
| Маневр Битти | Обследуемый укладывается на кушетку, лежит на том боку, с какой стороны ощущается боль в области внутренней части бедра. После команды врача пациент пытается приподнять на несколько см вверх коленный сустав больной конечности. При наличии синдрома грушевидной мышцы человек ощущает острую боль со внутренней стороны бедра, которая простреливает ткани от поясничного отдела позвоночника до самого колена. |
| Тест Миркина | Пациент находится в вертикальном положении, ноги расставлены на ширине плеч. После занятия исходной позиции начинает медленно наклоняться вперед. В этот момент врач с помощью пальцев рук выполняет пальпацию мышечных волокон ягодицы. Если пациент ощущает сильную боль, то подозрения на текущий диагноз подтверждаются. |
Обследование пациента выполняет врач травматолог, хирург или невропатолог. Доктора данного профиля имеют достаточный уровень квалификации, чтобы определить ущемление седалищного нерва.
Тестовые маневры не дают 100% гарантию того, что диагноз будет поставлен правильно, но с помощью их проведения можно исключить наличие других заболеваний поясничного отдела позвоночника, которые имеют похожую симптоматику.
Лечебная физкультура
ЛФК помогает больному бороться с недугом, давая возможность чередовать расслабление мышц с небольшими нагрузками. Упражнения снимают напряжение, спазмы. С помощью регулярно выполняемой гимнастики удается укрепить мышцы, а также избежать их атрофии. Чтобы исключить чрезмерные нагрузки, лучше повременить с другими тренировками, посещением тренажерного зала до выздоровления.
Приведенный ниже комплекс упражнений выполняется строго в перечисленном порядке. Можно делать упражнения от 1 до 3 раз в сутки.
- Лечь на спину, согнуть ноги в коленях, свести и развести колени несколько раз. Потом опять свети колени до их соприкосновения. Толкать одно колено другим на протяжение нескольких секунд: сначала левое правым, затем наоборот.
- Лечь на живот, прижав плечи к полу. Одну ногу выпрямить, вторую согнуть в колене. Ладонью руки, противоположной к согнутой ноге, прижать колено к полу через вторую ногу. Удерживаться в таком положении нужно как можно дольше, минимум 30 секунд. То же самое повторяется со сменой ног.
- Лечь на спину. Согнув ноги в коленях, держать их на весу. Больную ногу положить поверх здоровой (так, как в позе «лотоса», только лежа). Обхватить руками бедро опорной ноги и потянуть ее на себя. Упражнение помогает растянуть грушевидную мышцу, она становится менее подверженной спазмам.
- Выполняется с помощником. Сесть на коврик, широко расставив ступни, согнуть и свести колени. Одной рукой опираясь на кушетку, вторую протянуть вперед и начать подниматься. Когда локоть выпрямлен полностью, помощник берет больного за свободную руку и ставит его на ноги (колени при этом размыкаются).
- Для этого упражнения нужен эспандер или плотный растягивающийся шнур (лента). Один конец эспандера закрепить к любому неподвижному предмету (опоре), второй набросить на стопу с больной стороны. Затем встать боком к опоре и с усилием, преодолевая сопротивление эспандера, отвести ногу в сторону как можно дальше, не сгибая ее в колене. Медленно вернуть ногу на место, сдерживая силу сжатия эспандера.
Первая помощь при спазме
В случае возникновения спазма грушевидной мышцы человеку должна быть оказана первая медицинская помощь, которая позволит минимизировать болевые ощущения.
С этой целью в отношении больного необходимо выполнить следующие действия:
- С первых минут от начала спазма обеспечить человеку полный покой.
- Уложить больного в горизонтальное положение на твердое покрытие, чтобы не было сгибания поясничного отдела позвоночника и провисания таза.
- Приподнять нижнюю конечность, на которой возник спазм мышечных волокон, немного вверх.
- Выполнить массаж внутренней части бедра, чтобы расслабить сокращенную мышцу и не допустить еще большего сдавливания седалищного нерва.
После выполнения вышеперечисленных манипуляций необходимо вызвать карету скорой помощи.
Читайте также: Гнойный артрит: симптомы, причины, диагностика и лечение
После проведения диагностики больной будет госпитализирован в травматологическое или неврологическое отделение, где пройдет курс медикаментозной терапии, направленные на восстановление полноценной подвижности тазобедренного сустава, функционирования седалищного нерва и снятия спазма грушевидной мышцы.
Причины развития синдрома
Причины воспаления грушевидной мышцы могут быть различными. Как правило, играют негативную роль следующие факторы:
- Переутомление грушевидной мышцы, чрезмерные физические нагрузки;
- Переохлаждение организма;
- Постоянный стресс, переутомление;
- Нахождение тела в неудобном положении;
- Недостаток микроэлементов в костях таза (из-за несбалансированного питания либо обменных нарушений);
- Травма области таза, растяжение или гематома;
- Опухоль в корешках спинного мозга;
- Неправильно сделанный укол;
- Запущенная стадия остеохондроза крестцового или поясничного отделов позвоночника.
Медикаментозное лечение
В зависимости от тяжести заболевания и последствий, которые вызвал спазм мышечных волокон, может использоваться только одно направление медикаментозной терапии или комплекс мер, направленный на скорое выздоровление пациента.
Блокада. Препараты для уколов
Для снятия воспаления грушевидной мышцы, а также седалищного нерва, используются следующие лекарственные препараты с их инъекционным введением, терапевтическое действие которых направлено на купирование спазма:
- Папаверин – спазмолитик, который снижает тонус спазмированных мышц, вводится внутривенно, внутримышечно или подкожно, рекомендуемая дозировка – 2 мл раствора 2-3 раза в сутки на протяжении 10 дней (средняя цена – 150 руб. за 10 ампул);
- Дипроспан – активным компонентом данного препарата является бетаметазон, относится к медикаментам продолжительного спектра действия, вводится внутримышечно в ягодицу ближе к расположению седалищного нерва (инъекция делается не чаще, чем 1 раз в 1,5-2 мес.);
- Глюкозамин – инъекционный препарат, который относится к категории хондропротекторов, вводится внутримышечно по 1-2 дозы в сутки на протяжении 15-20 дней, относится к фармакологической группе глюкокортикостероидов;
- Хондроитин сульфат – противовоспалительный препарат широкого спектра действия, восстанавливает работу опорно-двигательного аппарата, снимает воспаление и спазм грушевидной мышцы, ущемленного седалищного нерва (продолжительность курса терапии составляет от 10 до 20 суток);
- Нейрорубин – инъекционный медикамент, нормализующий работу центральной и периферической нервной системы, ускоряет процесс восстановления седалищного нерва после его ущемления мышечными волокнами (вводится по 1 ампуле 1 раз в 1-3 недели).
Все вышеперечисленные лекарственные препараты относятся к числу сильнодействующих медикаментов. Поэтому назначение дозировки и продолжительность терапевтического курса определяется строго лечащим врачом, а сам пациент должен находиться в стационаре неврологического отделения под наблюдением доктора.
Физиотерапия
Устранение признаков синдрома грушевидной мышцы и ущемления седалищного нерва может быть выполнено не только с помощью медикаментозных средств, но и путем использования физиотерапевтических методик, а именно:
- прогревание электрофорезом – рекомендуется от 7 до 12 процедур с использованием глюкокортикостероида Гидрокортизона (наносится на поверхность кожи ягодицы ближе к области прохождения седалищного нерва, после чего устанавливаются пластины электрофореза, обеспечивающее согревающий эффект и насыщение тканей лекарственным препаратом);
- гидромассаж – больной помещается в специальную ванну, в которую подается вода, насыщенная сероводородом, бромистым йодом, радоном и минеральными веществами (после наполнения емкости достаточным объемом жидкости через специальные отверстия происходит подача воздуха, наличие которого обеспечивает эффект гидромассажа);
- лечение грязями – на поверхность кожи внутренней части бедра, а также ягодицу, наносится лечебная грязь, которая содержит в своем составе высокую концентрацию минеральных веществ (продолжительность курса лечения составляет от 10 до 15 процедур).
Физиотерапевтические методики снятия воспаления грушевидной мышцы и восстановления нормальной работы седалищного нерва могут быть использованы, как способ реабилитации больного после пройденного курса медикаментозного лечения.
Рефлекторные методы
В комплексе с другими способами лечения синдрома грушевидной мышцы могут быть использованы следующие методы рефлекторной терапии, родиной которых является Китай:
- корпоральная стимуляция – суть проведения этого способа лечения заключается в том, что выполняется местная стимуляция биологически активных точек, расположенных на поверхности кожи в зоне грушевидной мышцы и прохождения седалищного нерва;
- церебральное иглоукалывание – направлено на введение в эпителиальные ткани больного точек, где ближе всего к подкожному слою расположены нервные окончания (цель процедуры – стимуляция нервной системы, снятие спазма мышечных волокон);
- спондипотерапия – это надавливание на биологически активные точки, расположенные в поясничном отделе позвоночника и возле крестца.
Основная цель использования рефлекторных методов терапии – это стимуляция нейронной активности мозга, устранение гипертонуса грушевидной мышцы. Достижение положительного лечебного эффекта гарантирует снятие воспалительного процесса. Может быть использован, как самостоятельный способ лечения, либо же применяется в комплексе с инъекционными медикаментами.
Хирургическое лечение
При наличии синдрома грушевидной мышцы оперативное вмешательство применяется только в самом крайнем случае.
Данный вид лечения целесообразно использовать в той ситуации, когда причиной спазма мышечных волокон и защемления седалищного нерва является межпозвонковая грыжа, либо же другое заболевание поясничного отдела позвоночника. В таком случае хирург может принять решение о проведении оперативного лечения.
Проходит оно с соблюдением следующего медицинского протокола:
- Больной переводится в условия стерильного операционного зала, после чего получает спинальную анестезию.
- Хирург выполняет разрез длиной 2-3 см в области расположения межпозвонковой грыжи поясничного отдела позвоночника.
- Выполняется иссечение грыжевого образования, которое сдавливает нервные корешки и провоцирует спазмирование мышечных волокон.
- На завершающем этапе оперативного вмешательства хирург проводит лазерное облучение раневой поверхности, чтобы ускорить процессы заживления и восстановления тканей.
- Осуществляется наложение шовного материала.
Данный вид операции называется микродискэктомия. Продолжительность основного этапа хирургического лечения составляет 30-45 мин. Период реабилитации занимает от 10 дней до 2 мес. в зависимости от степени тяжести воспалительного процесса в области расположения грушевидной мышцы и прохождения седалищного нерва.
Упражнения при синдроме грушевидной мышцы
В период ремиссии синдрома грушевидной мышцы, а также восстановления опорно-двигательного аппарата после медикаментозной терапии, могут применяться физические упражнения. Их целевое предназначение – это снижение гипертонуса мышечных волокон и профилактика повторного защемления седалищного нерва. Техника выполнения лечебных упражнений выглядит следующим образом.
Ротация тазобедренного сустава
Больной должен занять горизонтальное положение на твердой поверхности. Нижние конечности поочередно сгибаются в колене и поджимаются к грудной клетке.
Выполняется тренировка мышц задней поверхности бедра, улучшается подвижность тазобедренного сустава, растягиваются волокна грушевидной мышцы. Рекомендуется выполнять данное упражнение ежедневно по 15 мин.
Наклоны вперед
Исходной позицией является вертикальное положение с широко расставленными ногами. Пациент выполняет наклоны вперед и тянется кончиками пальцев к полу. Необходимо за 1 подход сделать не менее 30 наклонов. Длительность лечебного упражнения 10 мин. ежедневно.
Велосипед
Больной ложится на пол или любую другую поверхность с ровным и твердым покрытием. После этого с помощью рук поддерживает таз, поднимает ноги максимально вертикально и выполняет движения, которые имитируют езду на велосипеде. Продолжительность выполнения упражнения составляет 15-20 мин. ежедневно.
Подъем ноги с боку
Принцип выполнения этого лечебного упражнения заключается в том, что больной ложится на бок. Одна рука кладется под голову. После этого выполняется поднятие верхней ноги на максимальное расстояние.
Задействуется внешняя и внутренняя часть бедра, укрепляется грушевидная мышца, что препятствует ее травмированию и спазму в будущем.
Обследование
Рентгенологические исследования имеют ограниченное применение для диагностики СГМ. Данный тип исследований используется для исключения других патологических состояний; с этой целью используются КТ и МРТ.
Электромиография (ЭМГ) также может быть полезна для дифференциальной диагностики других возможных патологий, таких как грыжа межпозвонкового диска. Ущемление спинномозгового нерва приведет к изменениям на ЭМГ мышц, ближайших к грушевидной мышце. Однако, у пациентов с СГМ результаты ЭМГ будут нормальными для мышц, ближайших к грушевидной мышце, и изменёнными для мышц, расположенных дистально по отношению к ней. Электромиографические исследования, включающие активные маневры, такие как тест FAIR (тест на сгибание, приведение и внутреннюю ротацию), могут иметь большую специфичность и чувствительность, чем другие доступные тесты для диагностики СГМ.
Электрофизиологическое тестирование и блокады играют важную роль, когда диагноз является неопределенным. Инъекции анестетиков, стероидов и ботулинического токсина типа А в грушевидную мышцу могут служить как диагностическим, так и терапевтическим целям.
Оценочные шкалы
Анкета Роланда-Морриса.
Объективное обследование
Для постановки точного диагноза важны тщательный сбор анамнеза и детальный неврологический осмотр.
Осмотр
У пациентов с СГМ может наблюдаться атрофия ягодичных мышц, а также укорочение конечности на пораженной стороне. В хронических случаях мышечная атрофия наблюдается и в других мышцах пораженной конечности.
Пальпация
Пациент сообщает о повышенной чувствительности во время пальпации большой седалищной вырезки, области крестцово-подвздошного сочленения или над брюшком грушевидной мышцы. Спазм грушевидной мышцы можно обнаружить при осторожной глубокой пальпации.
При глубокой пальпации в ягодичной области могут возникать болезненность или резкая боль, сопровождающаяся спазмом и онемением.
Симптом Пейса
Положительный симптом Пейса заключается в том, что у пациента наблюдается боль и слабость при отведении и внутренней ротации через сопротивление в положении сидя. Положительный симптом Пейса встречается у 46,5% пациентов с СГМ.
Тест подъема прямой ноги
Пациент сообщает о боли в ягодице и по задней поверхности бедра во время пассивного поднятия прямой ноги, выполняемого исследователем.
Симптом Фрейберга
Включает боль и слабость при пассивном принудительном внутреннем вращении бедра в положении лежа на спине. Считается, что боль является результатом пассивного растяжения грушевидной мышцы и давления на седалищный нерв в области крестцово-остистой связки. Результат положительный у 56,2% пациентов.
Тест FAIR
Боль при сгибании, приведении и внутренней ротации бедра.
Маневр Битти
Это активный тест, который включает в себя подъем согнутой ноги с пораженной стороны, в то время как пациент лежит на здоровой стороне. Отведение вызывает глубокую боль в ягодице у пациентов с СГМ, а также боль в пояснице и ноге у пациентов с поражением поясничного межпозвонкового диска.
Тест Хьюза
Наружная ротация пораженной нижней конечности, следующая за максимальной внутренней ротацией, также может быть болезненна у пациентов с СГМ.
Читайте также: Учебное пособие по правильной технике выполнения упражнения гиперэкстензия на спину, ягодицы и бедра
Тест на отведение бедра
Тест на отведение бедра
Пациент лежит на боку с согнутой нижней ногой, чтобы обеспечить стабильность тела, а верхняя нога выпрямлена по линии туловища. Терапевт стоит перед пациентом на уровне ступней и наблюдает (без использования рук), как пациент по его просьбе медленно поднимает ногу.
В норме отведение бедра должно составлять 45°. При этом может происходить сгибание бедра (что указывает на укорочение напрягателя широкой фасции бедра) и/или вращение ноги наружу (что указывает на укорочение грушевидной мышцы), и/или «подтягивание» бедра в начале движения (что указывает на гиперактивность квадратной мышцы бедра и, следовательно, косвенно, ее укорочение).
Тест Тренделенбурга
Тест Тренделенбурга также может быть положительным.
Народные методы терапии
Средства народной терапии включают в себя использование отваров, настоек и домашних мазей, которые обладают противовоспалительными свойствами, устраняя синдром грушевидной мышцы. Рекомендуется применять следующие рецепты домашних лекарств, эффективность которых проверена временем.
Компресс из меда, отрубей и растительного
Для приготовления этого народного средства потребуется взять 0,5 кг пшеничных отрубей, 2 ст. л. меда, собранного из разнотравья, а также 1 ч. л. нерафинированного подсолнечного масла.
Все компоненты тщательно перемешиваются, а затем на их основе формируется лепешка овальной формы, которую кладут на заднюю поверхность бедра, охватывая максимальную площадь ягодицы. Сверху на лепешку укладывается полиэтиленовая пленка или пакет. Процедура проделывается 1 раз в сутки по 2 ч. Продолжительность терапевтического курса – 10 дней.
Настойка живокоста
Необходимо собрать самостоятельно или приобрести в аптеке корень живокоста. Это лекарственное растение, которое снимает воспалительный процесс в суставах, костной и соединительной ткани, мышечных волокнах. Показан к применению при ущемлениях нервных окончаний. Следует взять 50 г корня живокоста, измельчить его, пересыпать в стеклянную банку, а затем залить 0,5 л этилового спирта, либо же водки.
По истечению 5 суток с помощью данного средства выполняется растирание поясничного отдела позвоночника, ягодицы со стороны локализации боли, внутренней части бедра. Лечебные манипуляции выполняются 2-3 раза в день на протяжении 12 суток. При возникновении местной аллергической реакции на живокост – от использования средства следует отказаться.
Отвар ромашки
Это домашнее противовоспалительное средство общего спектра действия. Применяется в комплексе с другими лекарственными препаратами или методами народной медицины.
Для того, чтобы уменьшить степень воспалительного процесса в тканях грушевидной мышцы, необходимо взять 2 ст. л. сушеной ромашки, высыпать их в металлическую емкость, залить 0,5 л проточной воды и прокипятить на слабом огне в течение 15 мин. Полученный отвар принимается утром и вечером по 200 мл за 20 мин. до трапезы. Курс лечения составляет 15 дней.
Синдром грушевидной мышцы, осложненный ущемлением седалищного нерва, является серьезным и опасным заболеванием, которое способно нарушить подвижность нижней конечности. Использование народных средств терапии возможно только с разрешения врача. Если доктор настаивает исключительно на медикаментозном лечении, то нужно прислушаться к мнению специалиста.
Помогаем себе сами
Если у вас диагностирован синдром грушевидной мышцы, лечение в домашних условиях в сочетании с усилиями наблюдающего врача способно быстрее вернуть вам легкость в ходьбе и безболезненность существования. Все меры согласовываются с врачом.
Самомассаж
Он снимает с мышцы спазмированность, нормализует кровообращение, помогает мускулатуре быстрее вернуться к штатному функционированию, вполне доступен для самостоятельного исполнения.
Один сеанс занимает примерно треть часа. В целом курс должен включать в себя не меньше 12 процедур, через месяц его требуется повторить. Никаких приспособлений для самомассажа не требуется, разве что коврик, на котором нужно располагаться. Диван или кровать для проведения процедуры не подходят – нужна жесткая и твердая поверхность:
- требуется лечь больной ягодицей вверх, постараться расслабить мышцу и помассировать ее, используя большой палец руки. Сначала выполняется общее разминание, после разогрева тканей всей области особенно пристальное внимание уделяется уплотнениям и болезненным местам;
- для растяжения мышцы, которое делает доступной для массажа большую ее часть, нога должна быть подогнута. Но не чрезмерно, чтобы не возникло мускульное напряжение – при нем массаж может даже навредить;
- если вы не уверены в своих способностях, как массажиста, используйте мячик для тенниса. В этом случае положение меняется: больной бок оказывается внизу, под мышцу подкладывается спортивный снаряд, на котором и следует кататься, помогая руками и отталкиваясь ступнями;
- направление массажа – сверху вниз, вдоль мускульных волокон. Все движения делаются плавно, не торопясь, без избыточного давления.
Если у вас в разгаре воспалительный процесс, а массаж доставляет болезненные ощущения, можно ограничиться мягкими круговыми разминаниями на месте поражения. Желательно заниматься самомассажем каждые четыре часа.
Народная медицина
Методики альтернативной медицины в основном направлены на снятие болей и воспаления. Они требуют времени, но нередко усиливают эффект традиционного лечения. При синдроме грушевидной мышцы можно попробовать следующие рецепты для домашнего лечения:
- флакон обычного тройного одеколона (200 мл) смешивается с половиной стопки аптечной настойки боярышника, тем же объемом настойки валерианы, двойной дозой настойки красного перца, десятью таблетками анальгина. Настаивать нужно сутки. Трижды в день состав втирается в пораженную мышцу. Снимает спазм, останавливает воспаление, устраняет боль;
- в полулитре винного спирта настаиваются 50 граммов цветков конского каштана (сырье продается в аптеках). Компресс из пропитанной составом марли 10 дней подряд прикладывается на ночь;
- в равных количествах соединяются цветки календулы, чабреца и калины. Две ложки сбора заливаются кипятком; настаивать следует час, пить по трети стакана перед едой.
Все ваши домашние действия должны быть скорректированы доктором. И если он не рекомендует пока использовать народные способы лечения, воздержитесь от них. Не используйте одну и ту же методику дольше месяца: организм привыкает к рецепту и перестает на него реагировать.
Чтобы не столкнуться с неприятными симптомами и необходимостью от них избавляться, достаточно разумной бытовой осторожности. Если у вас нет проблем с позвоночником, органами малого таза, синдром вам не грозит – при условии, что вы избегаете переохлаждений и непосильных нагрузок, не сохраняете часами одну и ту же позу. А для стопроцентной уверенности в своей безопасности не ленитесь при малейших намеках на радикулит обращаться в соответствующее медучреждение.
Синдром грушевидной мышцы теоретически не относится к опасным заболеваниям. Однако качество жизни он ухудшает заметно. Да и осложнениями без соответствующего лечения он вас может обеспечить. К ним смело можно отнести нарушения в функциональности мышц, деградацию суставов и связок, не получающих достаточной нагрузки или нагружаемых чрезмерно – вы инстинктивно пытаетесь избежать болезненности, переносите основной вес на здоровую ногу. Органы малого таза тоже начинают испытывать проблемы.
Если своевременно не уточнить, какой причиной спровоцировано развитие синдрома грушевидной мышцы, вы можете пропустить возникновение более серьезной патологии.
Массаж
Лечебный массаж является частью комплексной терапии синдрома грушевидной мышцы.
Для снятия гипертонуса мышечных волокон и устранения спазма, рекомендуется выполнять массаж следующих участков тела:
- поверхность ягодицы и мышцы, расположенные на задней поверхности бедра, усиленно разминаются, чтобы обеспечить приток дополнительного объема крови, снизить отечность (применяются любые техники массажа и движения пальцами рук);
- поясничный отдел позвоночника – растирается интенсивными движениями, с акцентированием внимания на тканях, расположенных в области крестца (в сочетании с массажем можно применять противовоспалительные мази на основе гидрокортизона);
- внутренняя часть бедра поглаживается ладонью руки, а пальцами осуществляется небольшое сдавливание тканей, но не слишком интенсивное, чтобы человек не ощущал боль.
Лечебный массаж выполняется ежедневно утром и вечером по 20 мин. Данный метод терапии не используется в период, когда болезнь находится в острой форме течения и присутствуют симптомы динамично развивающегося воспалительного процесса.
Характеристика синдрома
Часть спинномозговых нервов, выходящих из позвоночника в области крестца, образуют седалищный нерв. Он проходит через таз и выходит через седалищное отверстие. Располагается этот нерв прямо под грушевидной мышцей. Это одна из тазовых мышц, выполняющая серьезную работу в организме.
Она имеет треугольную форму, находится прямо под ягодичной мышцей, а начинается в основании позвоночника, прикрепляясь к крестцу. Вторым концом она крепится к бедренной кости. Это единственная мышца, которая соединяет подвздошно-крестцовый сустав. Отвечает она за поворот ноги в сторону и наружу, участвует в беге и ходьбе, стабилизирует тазобедренный сустав. На нее приходится большая нагрузка, поэтому она часто испытывает перенапряжение. Грушевидная мышца проходит там же, где седалищный нерв. Поэтому любые проблемы с ней, воспалительные процессы или спазмы приводят к его сдавливанию. Именно это состояние называют синдромом грушевидной мышцы.
Патология приводит к сильным болям и неврологическим проблемам. Чаще всего это происходит из-за того, что воспаленная мышца передавливает седалищный нерв. Кроме того, она может воздействовать на отростки других нервов, расположенных около нее, а также сдавливать сосуды.
Если это вызвано внешними причинами, то возникает первичный синдром грушевидной мышцы. Но может развиться также вторичное воспаление, когда оно переходит с органов малого таза. Патология встречается не очень часто, но может поразить человека в любом возрасте.
Ходьба для оздоровления. Какой она должна быть?
Грушевидная мышца находится рядом с другими элементами опорно-двигательного аппарата, которые задействованы во время ходьбы. Для того чтобы укрепить мышечные волокна, обеспечить дополнительный приток крови к тканям малого таза, необходимо выполнять медленные пешие прогулки на свежем воздухе. Темп ходьбы должен быть умеренным, неспешным.
Лучше всего подойдет парк с ровными аллеями без ямок, бугров и выбоин, чтобы больной не оступился и не произошло ухудшение самочувствия. Пересеченная местность в данном случае не подходит, так как всегда присутствует риск споткнуться и повредить больную конечность. Нельзя выполнять резкое ускорение, прыгать или бежать.
Курс терапии
Синдром грушевидной мышцы устраняется так же, как и корешковая компрессия и для этого необходимо расслабить мышцу. При наличии факторов, мешающих это сделать, придется их устранить. На фоне проведения основной части курса терапии врач должен будет облегчить общее состояние пациента. Для этого применяется симптоматическое лечение, например, блокада поврежденного нерва, прием анальгетиков и т. д.
Если грушевидная мышца сильно болит, то лечить медикаментозно ее нужно с помощью таких групп препаратов, как:
- Миорелаксанты;
- Спазмолитики;
- Анальгетики;
- Медикаменты, улучшающие кровообращение;
- Нестероидные противовоспалительные препараты;
- Витамины группы В.
Сочетать медикаментозную терапию желательно с другими методиками для снятия спазма с мышцы:
- Лечебный массаж;
- Иглорефлексотерапия;
- Методы физиотерапии;
- Лечебная физкультура;
- Лазеропунктура;
- Вакуумная терапия.
При сочетании нескольких методик появится возможность ускорить восстановление нервных путей, расслабить мышцы и облегчить состояние больного. Однако составить комплекс упражнений и делать массаж должен опытный специалист, так как можно сильно навредить своему здоровью.
Возможные осложнения
В случае отсутствия адекватной медикаментозной терапии, направленной на устранение спазма грушевидной мышцы и снятия воспаления седалищного нерва, не исключено ухудшение самочувствия больного с возникновением следующих осложнений:
- онемение нижних конечностей, которое со временем переходит не просто в потерю чувствительности ног, но и к полному их параличу;
- различные нарушения работы органов мочеполовой системы, которые выражаются в недержании урины, снижении эректильной функции у мужчин, отсутствии полового влечения;
- проблемы с дефекацией и перистальтикой кишечника (возможно непроизвольное выделение каловых масс, либо же отсутствие позывов в туалет, длительные запоры);
- наличие постоянно присутствующей острой боли в области ягодицы, поясничного отдела позвоночника и внутренней части бедра, снять которую можно только регулярным приемом сильнодействующих анальгетиков.
Больные, которые запустили синдром грушевидной мышцы, не занимались лечением заболевания, не выяснили, где находится причина болезни, и столкнулись с вышеперечисленными осложнениями, теряют трудоспособность, снижается их физическая активность.
В конечном итоге человек становится инвалидом. Своевременное начало лечения спазма грушевидной мышцы, регулярное выполнение профилактических мер и физических упражнений, обеспечивает нормальную функциональность седалищного нерва и подвижность опорно-двигательного аппарата.
Оформление статьи: Мила Фридан
Профилактика
Предлагаем эффективные рекомендации, позволяющие снизить вероятность развития серьезной патологии грушевидных мышц:
- Старайтесь проводить больше времени в движении – гуляйте, занимайтесь гимнастикой, зарядкой.
- Сохраняйте поясничный отдел в тепле.
- Оберегайте позвоночный столб от травм и ушибов.
- Перед физическими нагрузками хорошо разогревайте все тело.
- После проведения интенсивных тренировок растягивайте мышцы ног и ягодиц.
- Регулярно посещайте массажиста.
- Если занимаетесь силовыми видами спорта, давайте организму достаточно времени на восстановление всех тканей, питайтесь полноценно.