Содержание
- Что такое степень подвижности?
- Функциональное назначение и двигательная задача ТБС
- Определение объема движений в суставах
- Какая амплитуда движения в суставах считается нормой?
- Осложнения заболевания
- Измерение колебаний: главные правила методики
- Стадии развития
- Инструментальные Рентгенологическое исследование
- Основные выводы
- Лечение методами мануальной терапии
- Анатомия человека, строение и функции суставов
- Аппаратно – программный комплекс «Плантовизор»
- Артроскопия
- Рецепт
- Эластичность связок
- Причины
- Объем движений в тазобедренном суставе
- Нижняя конечность
- Объем движений в коленном суставе
Для постановки правильного диагноза при травмах и патологиях костно-суставного аппарата применяется определение амплитуды движений в суставах. Такое обследование проводится с помощью различных угломеров. Нарушение или ограничение двигательных функций сочленений помогает объективно оценить степень развития заболевания или повреждения околосуставных тканей.
Что такое степень подвижности?
Функциональное назначение и двигательная задача ТБС
Суставы можно сравнить с шарнирами, они обеспечивают свободное скольжение костей в момент движения. Многоосный чашеобразный тазобедренный сустав предназначен для конструктивного соединения костей таза и нижних конечностей. Орган создан вертлужной впадиной и головкой бедренной кости. Сферическая часть чашеобразной выемки покрыта гиалиновым хрящом, смягчающим движение, остальная поверхность занята жировой тканью.
Суставная капсула крепится по периметру вертлужной впадины. Из внутренней мембраны капсулы в полость сустава выделяется синовиальная жидкость. Эта смазка предотвращает трение суставных поверхностей, обеспечивает питание костей. Плотная и герметичная суставная сумка (капсула) защищает орган от внешних повреждений. В ее полость попадает большая часть шейки бедра.
Читайте также: Дисторсия голеностопного сустава: симптомы, диагностика и лечение
ТБС — наиболее нагружаемый сустав в теле человека. От него требуется высокая устойчивость и в тоже время подвижность. Основные функции сочленения: опора, сгибание и разгибание конечностей, вращение.
Определение объема движений в суставах
Всегда проверяют объём активных движений в суставах, а при их ограничении — и пассивные. Объём движений определяют при помощи угломера, ось которого устанавливают в соответствии с осью сустава, а бранши угломера — по оси сегментов, образующих сустав. Измерение движений в суставах конечностей и позвоночника производят по международному методу SFTR(нейтральный — 0°, S— движения в сагиттальной плоскости, F— во фронтальной, Т — движения в трансверсальной [поперечной] плоскости, R— ротационные движения).
Нулевое (нейтральное) положение для верхних конечностей — положение опущенной руки; для нижних конечностей — расположение ног параллельно друг другу — ось конечности образует с биспинальной линией угол 90°. Плечевой сустав — исходное положение с опущенной рукой, проверяют отведение, приведение, сгибание и разгибание.
Рис. 1-3. Измерение объема движений в суставах верхней конечности
и локтевое отведение. В случаях нарушения функций суставов верхней конечности функционально выгодным положением для неё будет: отведение 70—80°, передняя девиация 30°, сгибание в локтевом суставе 90°, в лучезапястном — тыльное сгибание под углом 25°. Исходное положение тазобедренного и коленного суставов — прямая нога (0°). В тазобедренном суставе проверяют сгибание, разгибание, приведение.
Рис. 1-4. Измерение объема движений в суставах нижней конечности: а, б, в
и отведение, в коленном — сгибание и разгибание. В голеностопном суставе исходное положение (0°), стопы под углом к голени — 90о, проверяют сгибание (Рис. 1-4), разгибание, отведение и приведение, функционально выгодное положение нижней конечности для ходьбы: сгибание в тазобедренном суставе 25-30°, отведение 10°, сгибание в коленном суставе 10°, в голеностопном суставе 10°.
Какая амплитуда движения в суставах считается нормой?
На краях суставной поверхности или на расположенных возле них костях есть выступы, ограничивающие амплитуду движений. К примеру, бугорок плечевой кости, который соприкасается с началом лопаточного отростка, ограничивает функциональность рук. Еще важным элементом суставов являются связки, представляющие собой пучки волокон, удерживающих кости в специальном положении. Они крепятся так, что обеспечивают надежную фиксацию составляющих хребта и никоим образом не препятствуют их передвижению.
| Область поражения | Амплитуда движений, угол в градусах | ||
| Сгибание | Разгибание | Отведение | |
| Плечевая структура | 180 | 40 | 180 |
| Локтевые сочленения | 40 | 180 | 90 |
| Кисть и фаланги пальцев | 75 | 65 | 20—40 |
| Тазобедренный сустав | 75 | 180 | 50 |
| Колено | 40 | 180 | – |
При анкилозе сочленение утрачивает подвижность. Частичное ограничение или полное отсутствие активности в сочленениях называются контрактурами или анкилозом. Контрактура — это ограничение пассивной подвижности, а развитие анкилоза вызывает полную неподвижность. При таком заболевании различают функционально выгодное и функционально невыгодное положение каждого элемента в суставных структурах ноги или руки.
Осложнения заболевания
Редкая операция проходит без осложнений. Факторами, повышающими риск их возникновения, считаются:
- хронические заболевания, особенно перенесённые в недавнее время;
- вредные привычки (употребление алкоголя, курение);
- приём лекарственных средств, увеличивающих риск кровотечения;
- операции на плече, выполненные ранее.
К возможным осложнениям, о которых предупреждают врачи, относятся кровотечения, инфекции, повреждения мягких тканей или нервных окончаний, отрицательная реакция на анестезию, неподвижные суставы, перелом.
Срочно обратиться к врачу нужно в случаях, если:
- боль не утихает даже после приёма обезболивающих средств;
- появились лихорадка или озноб, что говорит о наличии инфекции;
- наблюдаются чувства онемения, покалывания в конечности;
- появились отёк, кровотечение, выделения из проколов;
- присутствует рвота, тошнота.
Измерение колебаний: главные правила методики
Измерение длины и окружности конечностей производят как поврежденной конечности, так и здоровой. Полученные данные сравнивают, что дает представление о степени анатомических и функциональных нарушений.
Читайте также: Дона: инструкция по применению, показания, отзывы и аналоги
При измерениях больной должен быть правильно уложен: обращают внимание на таз, чтобы он не был перекошен, а линия соединяющая передневерхние оси должна быть перпендикулярна срединно-сагитальной плоскости тела.
Различают истинную или анатомическую длину конечности и функциональную. На верхней конечности анатомическую длину определяют
Рис. 1-5. Измерение анатомической и функциональной длины конечностей: а, б
измерением от большого бугорка плечевой кости до локтевого отростка и от локтевого отростка до шиловидного отростка локтевой кости. Функциональную длину — от акромиального отростка лопатки до конца фаланги III пальца. Анатомическую длину нижней конечности определяют (рис. 1-5) от большого вертела бедренной кости до наружной лодыжки, функциональную — от верхней передней подвздошной ости таза до медиальной лодыжки.
Измерение окружности сегментов конечностей производят в симметричных местах на одинаковом расстоянии от опознавательных костных выступов. Например: окружность бедра в средней трети измеряют на 15-20 см выше от верхнего полюса надколенника.
Для изучения изменения колебания верхних и нижних конечностей от положения свободного равновесия одна бранша устройства закрепляется по оси проксимального отрезка, а другая — вдоль дистального. Очень важно, чтобы стержень шарнира совмещался с осью сочленения. При этом отсчитывать углы следует только с анатомического расположения рук или ног.
- значительным;
- умеренным;
- незначительным.
Для правильной оценки состоятельности ТБС нога изначально должна располагаться в одной плоскости с телом.
- Подвижность плечевых суставов исследуется с анатомического расположения конечности, когда рука свисает. Отсчет для фиксации амплитуды колебаний движения в плечевом суставе начинается с 0.
- Для голеностопа патологическое изменение пределов колебания меряется при положении стопы по отношению к голени под углом, который составляет 90°.
- При выяснении ротационной подвижности бедренной кости нога размещается по оси тела, а надколенник должен быть развернут точно кпереди.
- Для локтевого сустава изначальное положение — полноценное разгибание предплечья (180°). Для проверки его пронации и супинации следует согнуть предплечье в локте под 90° и положить кисть в сагиттальной плоскости.
- Чтобы выяснить пределы колебания лучезапястья, закрепляется его дистальная часть по осевой черте предплечья (180°).
- Функциональные изменения в тазобедренном суставе, коленном или кистях фиксируются при исходном положении разгибания до 180°.
Стадии развития
Для этого заболевания характерно развитие в 3 этапа, продолжительность каждого из которых составляет примерно 4 месяца:
- Первая стадия. Эта фаза развития болезни может длиться достаточно долго — до 9 месяцев. Человек чувствует боль в области плеча, особенно при интенсивной работе руками или выполнении физических упражнений. Плечо постепенно теряет привычную подвижность, человек испытывает слабые болезненные ощущения и дискомфорт.
- Вторая стадия. Это период самого разгара болезни, когда ограничение движения сустава плеча становится серьёзным. Больному сложно поднять руку, не чувствуя боли, достаточно высоко. Длительность этого периода будет зависеть от того, насколько эффективно пройдёт назначенное врачом лечение.
- Третья стадия. Последняя фаза капсулита плечевого сустава характеризуется её постепенным затуханием и повышением подвижности сустава плеча. Если лечение на предыдущем этапе проводилось адекватное, и пациент выполнял все медицинские процедуры, то здоровье плечу можно вернуть быстро.
Практика показывает, что капсулит плеча может длиться от года до трёх лет. А в некоторых случаях избавиться от дискомфорта в плече окончательно не удаётся на протяжении всей жизни, хотя это редкие случаи.
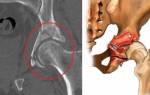
Инструментальные Рентгенологическое исследование
Морфологические исследования у экстренных травматологических больных проводятся крайне редко. Они могут потребоваться при срочных ампутациях для документального, в последующем, подтверждения нежизнеспособности тканей отсекаемой конечности.. Другой причиной экстренного морфологического исследования может стать интраоперационная находка, когда во время экстренного или планового вмешательства находят образование неясной этиологии, но с предполагаемой угрозой малигнизации. В таких случаях показана биопсия.
Биопсия. Применяется для получения предварительного гистологического диагноза. Она может быть пункционной, аспирационной и открытой. По времени забора материала — предварительной и срочной (момент операции).
К пункционной биопсииприбегают при труднодоступных для открытой биопсии очагах или подозрение на образование, более просто диагностируемое с помощью пункции. Для ее выполнения используют специальные шприцы со специальными иглами, которыми в момент прокола забирают столбик материала для исследования.
Более достоверный метод биопсии – аспирационный, когда доступ к объекту исследования достигается с помощью троакара, а аспирация способствует более обширному изъятию тканей для исследования.
Наиболее точное представление о морфологии патологической ткани дает открытая биопсия.Она должна выполняться как серьезная операция (чаще под общим обезболиванием) с соблюдением всех правил асептики и антисептики. Разрез мягких тканей делают небольшим, но достаточным для визуального определения патологических или подозрительных тканей и забора нужных участков для последующего исследования. Чаще открытую биопсию назначают при опухолевых процессах у стационарных больных в момент операции (срочная биопсия).
Рентгенологические методы исследования с момента их появления и до настоящего времени играют ведущую роль в диагностике, изучения динамики консолидации и разрешения травм опорно-двигательной системы. На эту работу отводится почти половина всего рабочего времени любого рентгенологического отделения. Понятно, что и в любой травматологической клинике рентгенодиагностика занимает по праву среди других методов распознавания переломов, вывихов и их осложнений главное место.
Казалось бы, что может быть проще, чем постановка диагноза повреждения костного скелета по рентгенограмме. Но так может считать лишь дилетант, далекий от понимания формирования диагноза повреждения сегмента опорно-двигательной системы. Чтобы заключение врача было безошибочным он должен хорошо знать рентгеноанатомию и физиологию скелета, его возрастные особенности, начиная с формирования скелета ребенка и кончая старческими изменениями.
Читайте также: Опухоль поясничного отдела позвоночника: симптомы, причины, лечение
Врач, читающий рентгеновский снимок должен представлять стандартные укладки пациента во время исследования и возможные искажения изображения при их погрешностях. Кроме того, не следует забывать о так называемых рентгенологических находках: особенностях развития скелета, непостоянных костях, аномалиях, дисплазиях и редко встречающихся или просто хронических вялотекущих заболеваниях. Вот небольшой перечень знаний, необходимых для постановки диагноза при самом простом исследовании – рентгенографии.
И все же, одно из основных условий правильной постановки диагноза является тщательное клиническое изучение больного в целом и места повреждения – в частности.
Диагностическое клинико-рентгенологическое наблюдение считают наиболее полноценным, если травматолог-ортопед сам овладевает чтением рентгенограмм, а не строит свои выводы только на данных письменного заключения рентгенолога.
Рентгенологическая наука не стоит на месте, появилось большое число новых исследований, поэтому диапазон врачебных знаний должен постоянно расширяться.
В последние четверть века получили широкое распространение новые методы диагностической визуализации, такие как ультрасонография, сцинтиграфия, компьютерная томография (КТ) и магнитно-резонансная томография (МРТ).
Компьютерная рентгеновская томография – метод послойной визуализации органови тканей в аксиальной проекции. Во время исследования узкий пучок рентгеновских лучей «просматривает» тело больного по окружности на уровне крайнего противоположного слоя. Проходя через тени, он частично поглощается и затем регистрируется датчиками, где преобразуется в электрический сигнал, Множество электрических сигналов, неся в себе информацию о рентгеновском изображении, трансформируются в аналоговую цифровую форму и передаются в компьютер.
На основании цифрового кода процессор компьютера строит плотностное изображение исследуемого слоя, видимое на экране дисплея. Метод позволяет четко выделить структуру костного вещества, определить плотность кости, произвести измерения, изучить состояние мягких тканей, суставных хрящей, стенок позвоночного канала, построить объемное изображение скелета.
Магнитно-резонансная томография – визуализация тонких слоев тканей тела человека в любой плоскости. Метод основан на способности ядер водорода (протонов), находящихся в тканях организма, отвечать на воздействие стабильного магнитного поля и переменной радиочастотной волны. Во время исследования пациент помещается в диагностический тоннель магнита, в котором имеется и установка для наведения радиосигнала на исследуемый слой.
Радиочастотный импульс приводит к резонансному возбуждению протонов и отклонению их от оси вращения на 90 или 180 градусов. По окончанию импульса возникает релаксация протонов, сопровождающаяся выделением энергии в виде МР-сигнала. После этого ядра водорода возвращаются в исходное положение. Энергия релаксированных ядер водородааааа регистрируется, преобразуется в цифровой код и поступает в мощные компьютеры, где используется для реконструкции изображения.
Остеосцинтиграфия – радионуклидная визуализация скелета. Метод осуществляется с помощью остеотропных радиофармацевтических препаратов (РФП), введенных ынутривенно. Включение их в костную ткань отражает состояние кровотока в кости и интенсивность в ней обменных процессов. Гамма-излучение радиоактивной метки регистрируется гамма-камерой и преобразуется в видимое изображение.
Движущийся стол гамма-камеры позволяет визуализировать распределение РФП во всем скелете. В норме отмечается сравнительно равномерное и симметричное накопление РФП в скелете. При опухолевых метастазах выявляются «горячие очаги» Гиперфиксация РФП отмечается в области перелома, при остеомиелитах, артритах, первичных злокачественных опухолях костей. Локальное снижение концентрации РФП наблюдается при асептическом некрозе кости.
Ультразвуковое сканирование (сонография) – послойная визуализация органов и тканей на ультразвуковых установках. Метод основан на использовании ультразвуковых волн с частотой выше 20 кГц. Они хорошо проникают через ткани и способны частично отражаться от границ двух сред с различной плотностью. Отраженный эхосигнал служит для формирования изображения на экране дисплея.
Основные выводы
Оценка амплитуды движений в суставах — доступное и незатратное определение патологии, позволяющее проверить и выяснить, насколько ограничено двигательное свойство пораженных сочленений.Неправильный объем движения, измененный угол разгибания и их сгибания, нарушение амплитуды свидетельствуют о деструктивных процессах в костно-суставной системе.
Чтобы восстановить функциональность в суставах конечностей, врач, изучив отклонения этих показателей, назначает лечение. Суставная терапия зависит от стадии недуга и основной причины его развития, поэтому она индивидуальна для каждого пациента. К действенным методам восстановления суставной подвижности и нормализации амплитуды относятся ЛФК и физиотерапевтические мероприятия.
Лечение методами мануальной терапии
Прежде чем начинать лечение ограничения подвижности тазобедренного сустава методами мануальной терапии, следует провести диагностику и выявить основное заболевание. После этого врач назначает индивидуальный курс , в ходе которого проводится восстановление подвижности, терапия основного заболевания и профилактика сопутствующих осложнений.
При лечении артрозов и деформаций костной ткани в суставе применяются мануальная терапия, рефлексотерапия, массаж, кинезитерапия. Отличных результатов можно добиться даже в запущенных случаях. Но на это уйдет гораздо больше времени. На начальных стадиях видимое улучшение состояния пациенты отмечают уже после 2-3 сеансов.
Реабилитация после травм, сопровождающихся рубцовым изменением хрящевой, связочной и сухожильной ткани проводится в основном с помощью кинезитерапии, массажа, рефлексотерапии. Специалисты дают рекомендации по дозированию физических нагрузок в различные периоды лечения.
Исправление осанки и неправильной постановки стопы — это необходимое мероприятие при лечении и профилактике ограничения подвижности в суставе. Также с помощью специальных физических упражнений можно предотвратить коксартроз, остеохондроз, нарушение иннервации мышц нижних конечностей.
Вы можете получить абсолютно бесплатную индивидуальную консультацию специалиста нашей клиники мануальной терапии. По её результатам вам будет предложено несколько вариантов терапии, из которых вы сможете выбрать наиболее подходящий.
Консультация врача бесплатно. Не знаете к какому Вам врачу, позвоните мы подскажем.
6167 2
Контрактура тазобедренного сустава – ограничение подвижности в бедренном суставе.
В механизме развития контрактуры основной причиной является рубцовое стягивание сухожилий, суставных капсул. Стягивание кожи возможно из-за образования ожоговых рубцов.
Стягивание подкожной клетчатки возникает из-за возникших в ней длительных воспалительных гнойных процессов. При долгом ношении гипса возможно появление атрофии мышц и миогенной контрактуры.
Читайте также: Какие болезни поражают суставы ног: их симптомы и лечение
При поражении нервов возможно появление неврогенного нарушения. При хроническом воспалении она прогрессирует постепенно.
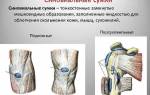
Анатомия человека, строение и функции суставов
Суставы являются узлами для соединения костей, обеспечивающими скелет человека подвижностью. Любые действия прежде всего обуславливаются участием этих элементов, поэтому их состояние особенно важно для организма. Сустав считается двухслойной сумкой, окружающей места соединений отдельных частей скелета. Основными его функциями выступают обеспечение герметичности полости узла и продуцирование синовиальной жидкости, которая выполняет объединяющую роль в сочленении костей.
Концы всех составляющих скелета в районах соединений отличаются особой формой: у одной из них имеется выпуклость, а у другой есть специальное углубление. Первую часть называют суставной головкой, а вогнутую — ямкой. Поверхности углублений, равно как и головки, покрыты упругим гладким хрящом, снижающим трение и играющим роль амортизатора во время сотрясений и толчков при движениях.
Специалисты пользуются угломерами, для того чтобы установить функциональность узловых соединений. Это позволяет выявить их состояние и назначить соответствующее лечение. Оказывается, что измеряется объем движений в суставах, в градусах.
Аппаратно – программный комплекс «Плантовизор»
Данный прибор выпускается международной ортопедической в г. Ярославле (рис. 1-26).
Рис. 1-26. Проведение обследования на АПК «Плантовизор»
Главным отличием является цифровая фотосъемка плантарной поверхности стоп с последующей обработкой в компьютерной программе «Кастинг Созвездие». В программе применена технология «MouseMark» с корреляционными коэффициентами, для получения графико-математических показателей стопы: длины, ширины стоп, формы и коэффициента распластанности переднего отдела, коэффициента продольного уплощения, угла Шопарова сустава, угла отклонения первого пальца, высоты продольного свода (до таранной, ладьевидной костей, до нижней поверхности мягких тканей), индекса таранной и ладьевидной кости, таранно-опорного угла, угла позиционной установки заднего отдела стопы и голени и т. д. (рис. 1-27).
Рис. 1-27. Рабочий экран АПК «Плантовизор»
Обработка стоп снизу
Для врачебно-призывных комиссий военкоматов показатели интерпретируются в соответствии с рентгенологическими нормативами. Кроме того, возможна диагностика вальгусной и варусной стопы и ряд других показателей. (рис. 1-28).
Рис. 1-28. Рабочий экран АПК «Плантовизор»
Обработка стоп сзади
Аппаратно – программный комплекс «МБН – Подоскан»
Комплекс выпускается фирмой МБН в г. Москве. В основе его работы лежит не фотосъемка, а сканирование поверхности стоп (рис. 1-29). Собственно регистрирующая и аналитическая часть программного пакета позволяет в автоматическом режиме методом последовательных шагов формировать отчёт по исследованию. При необходимости врач может в ручном режиме откорректировать процесс распознавания изображения и установку реперных точек для последующего расчёта основных параметров и индексов
Рис. 1-29. Внешний вид АПК «МБН – Подоскан»
Комплекс предназначен для проведения плантографического исследования с целью диагностики патологии стоп, врождённых и приобретённых деформаций, плоскостопия, вальгусного отклонения первого пальца и другой патологии, а также для профилактических исследований. Возможно вычисление показателей по Штритеру и Годунову, а также трехмерная визуализация поверхности стоп. (рис. 1-30).
Рис. 1-30. Рабочий экран АПК «МБН – Подоскан»
Артроскопия
Артроскопиясуставов на сегодняшний день — самый точный и информативный метод ранней и дифференциальной диагностики повреждений и заболеваний большинства суставов, что позволяет ей оставаться эталоном для сравнения с другими методами исследования. Этот метод позволяет адекватно определить дальнейший комплекс лечебных мероприятий при той или иной патологии суставов, направленный на нормализацию или компенсацию его функции.
Метод артроскопии открывает новые возможности в решении многих проблем, связанных с заболеваниями суставов. Она обладает наибольшей диагностической ценностью по сравнению с лучевыми методами исследованиями и позволяет одновременно с диагностикой с помощью артроскопического инструментария произвести необходимое хирургическое вмешательство, наименее инвазивно, воздействуя на параартикулярные и внутрисуставные структуры, по сравнению с артротомией, и тем самым сокращает сроки лечения пациентов.
Становление этого метода у нас в стране связано с деятельностью сотрудников ЦИТО (З. С. Миронова, С. П. Миронов, О. А. Ушакова, А. К. Орлецкий). Внедрение его в практику ортопедо-травматологичеких учреждений страны началось после проведенного на базе ЦИТО международного семинара по артроскопии совместно с немецкой фирмой K. Storzи группой зарубежных артроскопистов в 1989 г.
В настоящее время широко используется артроскопическая диагностика повреждений и заболеваний тазобедренного, коленного, плечевого, локтевого, кистевого и голеностопного суставов.
— неясная клинико-рентгенологическая картина при повреждениях,
— воспалительные или дегенеративные процессы,
— неблагоприятные исходы предшествующих операций,
— необходимость в точной информации о внутрисуставной патологии для определения лечебной тактики и выбора метода операции,
— необходимость определения показаний для выполнения хирургической артроскопии.
— воспалительные заболевания кожных покровов,
— острый гнойный процесс,
— тугоподвижность сустава (фиброзный анкилоз).
По мнению большинства авторов, эффективность диагностической артроскопии, применяемой в сочетании с другими методами исследования, достигает 100%. Информация, полученная при диагностической артроскопии часто вносит поправки в клинико-рентгенологический диагноз, позволяет отказаться от операции или изменить ее характер, выбрать более рациональный операционный доступ или положительно решить вопрос о целесообразности артроскопической операции.
Рецепт
Обыкновенный чеснок, грамм 300, чистится и перекручивается на мясорубке, полученную кашицу сложить в емкость и залить нерафинированным маслом подсолнечника. Настаивать 2 недели в темном месте, периодически помешивая. Затем процедить и полученное масло втирать в больное место, сверху хорошенько укутать и оставить так на ночь. Через некоторое время больной чувствует явное облегчение: проходит тугость, устраняется болевой синдром. Курс лечения не менее двух месяцев.
Эффект этого уникального рецепта восстановления суставов заключается в чудодейственной способности чеснока противостоять склерозу сосудов: бляшки рассасываются, и нарушенное кровообращение восстанавливается.
Следует быть осторожными с применением настоев на основе чеснока тем людям, у кого проблемы с печенью, поджелудочной железой или почками.
Возможно, есть необходимость откорректировать порцию масла или схему лечения, разбив ее на несколько подходов: 1 неделю втирать, затем на 1 неделю сделать перерыв.
Поддержать и восстановить подвижность суставов позволит правильное питание, своевременное лечение и специальная физкультура, методы народной медицины помогут купировать болевые ощущения.
Эластичность связок
Эластичность связок дает возможность совершать движения разной амплитуды, не подвергая человека опасности получить травму. Правда, в случае предельных нагрузок волокна способны отсоединяться от места прикрепления и разрываться в том числе. С возрастом их эластичность оказывается значительно меньше. Наиболее гибкими считаются связки детей, которые могут тянуться на десять процентов своей длины. У людей в среднем возрасте они вытягиваются лишь на пять процентов. У пожилых людей эластичность становится почти нулевой.
Функционирование суставов невозможно без мышц, которые приводят их в движение. Несмотря на то что мышечные ткани не являются составной частью соединительных узлов, без них они не могут действовать.
Каков объем движений в суставах в норме, интересует многих.
Причины
Врожденные контрактуры появляются из-за генетических или хромосомных мутаций или развиваются из-за пороков плода. У детей в этом случае может наблюдаться криволапость или кривошея.
Читайте также: Контрактура коленного сустава: лечение в домашних условиях
Приобретенные контрактуры имеют большой список причин:
- длительная иммобилизация;
- ожоги;
- огнестрельные раны;
- приспособления организма к различным деформациям;
- травмы и воспалительные процессы в нервной системе;
- инсульт;
- продолжительная фиксация с помощью гипса, тугих повязок и жгутов;
- аутоиммунные поражения;
- воспалительные процессы в суставах;
- дегенеративно-дистрофические заболевания;
- ишемия;
- воспаление жировой клетчатки;
- переломы суставов;
- травмирование мягких тканей.
Контрактуры могут возникнуть в результате проведенных хирургических операций, спастических или вялых параличей. Иногда они развиваются по невыясненным причинам.
Объем движений в тазобедренном суставе
Сгибание в пределах тазобедренного сустава можно мерить, находясь на спине либо на здоровом боку. Угломер приставляют к наружной поверхности соединения. Винт устройства находится на уровне большого вертела. Одна бранша проходит по наружной бедренной поверхности, а другая — по боковой части туловища.
Угол сгиба у здоровых людей отличается. Здесь играет роль подкожная жировая клетчатка, мускулатура. Поэтому для сравнения измеряют угол сгибания и в другой ноге. Каков же объем движений в суставах?
Допускается сгибание до шестидесяти градусов. В том случае, если больной способен разогнуть ногу до такого показателя, обозначают сгибательную контрактуру бедра, равную 160°. Врач ориентируется на возможности больного. Когда же сгибание доходит до ста двадцати градусов, то отмечают сгибательную контрактуру бедра, равную 120°. Что касается нормы объема движений в тазобедренном суставе, то она составляет от ста двадцати до ста шестидесяти градусов.
Разгибание в пределах тазобедренного сустава определяют при нахождении больного в положении на животе либо же на здоровом боку. Угломер размещается с наружной поверхности туловища и бедра. Объем движений в суставах индивидуален у каждого человека и напрямую зависит от степени эластичности связок. Угол между туловищем и бедром может быть сто шестьдесят пять градусов.
Нижняя конечность
Исходным положением надо считать то положение, в котором сустав устанавливается при свободном вертикальном положении туловища и конечности.
ПЛЕЧЕВОЙ СУСТАВ
Исходное положение – положение руки, свободно свисающей вдоль туловища. Возможные движения: отведение, сгибание вперед, разгибание назад, ротация кнаружи и внутрь.
Отведение в плечевом суставе частично производится вместе с лопаткой. В здоровом плечевом суставе отведение возможно до 90° (без участия лопатки – Чаклин), и до угла 180° – с лопаткой. Угломер приставляется к суставу сзади во фронтальной плоскости, шарнир должен совпасть с головкой плечевой кости, одна из бранш устанавливается вдоль туловища параллельно позвоночному столбу, другая – по оси плеча. Чтобы не было отклонения туловища в противоположную сторону, рекомендуется одновременно с больной отводить и здоровую руку.
Сгибание (поднимание руки вперед) в плечевом суставе происходит в сагиттальной плоскости, в этой же плоскости устанавливается угломер к наружной поверхности плеча, одна бранша идет отвесно, параллельно туловищу, чтобы больной не отбрасывал туловище назад. Сгибание в неизмененном суставе возможно на 20—30° (Герасимова, Гусева) и с участием лопатки на 180°. Чаклин указывает, что сгибание возможно на 90°. По Марксу – 70°.
Разгибание происходит также в сагитальной плоскости. Винт угломера устанавливается на середине головки плечевой кости. Разгибание возможно до угла 45° (по Марксу 37°), оно зависит от эластичности, и тренированности связочного аппарата сустава и мышц. Поэтому нужно измерять разгибание в больном и здоровом суставах.
Ротацию плеча измеряют у больного в лежачем положении. Рука согнута в локтевом суставе под прямым углом. Угломер прикладывается, к предплечью так, что винт его находится на уровне локтевого отростка, бранши угломера идут посередине предплечья, находящегося .в среднефизиологическом положении (среднее между супинацией и пронацией).
ЛОКТЕВОЙ СУСТАВ
Возможны: супинация, пронация, сгибание и разгибание.
При измерении сгибания и разгибания в локтевом суставе предплечье находится в среднем положении между супинацией и пронацией. Угломер прикладывается к наружной поверхности руки, винт на уровне наружного мыщелка плеча. Одна бранша идет по середине плеча, другая к третьему пальцу кисти. В здоровом локтевом суставе сгибание возможно до угла около 40°, разгибание до 180° (по Марксу разгибание/сгибание 10°/0°/150°).
плечо опущено, локоть под прямым углом и прижат к туловищу. Предплечье находится в горизонтальной плоскости, предплечье и кисть в положении среднем между супинацией и пронацией. Угломер во фронтальной плоскости перед кистью. Винт угломера на уровне вытянутого третьего пальца. Обе бранши сдвинуты, находятся в вертикальном положении.
ЛУЧЕЗАПЯСТНЫЙ СУСТАВ
Возможны: сгибание, разгибание, отведение и приведение. Исходное положение – кисть ладонью повернута вниз, имеет одну ось с предплечьем. Угломер располагается сбоку. Со стороны пятого пальца, винт на уровне суставной щели лучезапястного сустава. Одна бранша идет вдоль локтевой стороны предплечья, вторая – вдоль пятой пястной кости.
Угол разгибания индивидуально различен и равен 110°.
Сгибание в здоровом лучезапястном суставе возможно до 130° (по Марксу от нулевого положения сгибание/разгибание 80°/0°/70°).
При определении отведения и приведения в лучезапястном суставе исходное положение: предплечье и кисть по одной оси в положении супинации. Угломер прикладывается к ладонной поверхности руки, винт на линии лучезапястного сустава. Одна бранша идет вдоль предплечья, другая вдоль третьей пястной кости. Стрелка угломера на 180°.
Отведение (движение в сторону большого пальца) в здоровом суставе возможно до 160°, приведение (движение в сторону мизинца) возможно до угла 135° (по Марксу, по нейтральному положению – радиальное/ ульнарное отведение 20°/0°/30°).
ПЯСТНОФАЛАНГОВЫЕ И МЕЖФАЛАНГОВЫЕ СУСТАВЫ
Возможно: сгибание и разгибание.
Исходное положение: пястная кость и основная фаланга пальца расположены по одной оси. Угломер приставляется к наружной (движение в 5 и 4-ом пальцах) или внутренней (движение 1, 2, 3 пальцев) стороне кисти. Сгибание в пястно-фаланговом суставе II, III, IV, V пальца возможно до 80°, разгибание до 0°.
Пястно-фаланговый сустав большого пальца имеет иной объем движений: сгибание до 45°, разгибание до 15°.
В межфаланговых суставах возможно сгибание и разгибание. Угломер приставляется к пальцу сбоку, бранши идут вдоль фаланг пальцев. Сгибание возможно до 90°, разгибание до угла 0°.
При ограничении сгибания, когда концы пальцев не доходят до ладони, следует измерять расстояние (в см) до конца пальцев или ногтевой фаланги от середины ладони при максимально возможном сгибании.
ТАЗОБЕДРЕННЫЙ СУСТАВ
Исходными положениями могут быть: положение лежа на спине, либо на боку с вытянутыми ногами.
Возможно: отведение, приведение, сгибание, разгибание, ротация внутрь и кнаружи.
При измерении отведения и приведения исходное положение на спине, винт угломера на уровне середины паховой складки, одна бранша идет по середине бедра, другая — по передней поверхности туловища параллельно средней линии.
Отмечается угол, образующийся между бедром при отведении и длинником туловища. В здоровом суставе этот угол составляет 130°. Приведение возможно до угла 160—150°. При резком ограничении движения помощник должен фиксировать таз больного. По нейтральному (0) положению (по Марксу) отведение/приведение 50°/0°/40°.
Сгибание в тазобедренном суставе можно измерять в положении на спине или на здоровом боку. Угломер приставляется к наружной поверхности сустава, винт на уровне большого вертела. Одна бранша идет на наружной поверхности бедра, другая на боковой поверхности туловища. Угол сгибания у здоровых людей различен (мускулатура, подкожная жировая клетчатка), поэтому для сравнения измеряется угол сгибания и в другой ноге.
Разгибание в тазобедренном суставе определяется при положении больного на животе или здоровом боку. Угломер с наружной поверхности бедра и туловища. Разгибание различно у каждого человека и зависит от эластичности связок сустава. Угол между бедром и туловищем может быть 165°, чтобы измерение было правильным, надо следить, чтобы таз не наклонялся ни вперед, ни назад, для чего здоровая нога должна быть прямой или помощник фиксирует таз. По Марксу разгибание/сгибание 10°/0°/130°.
Ротация определяется в положении больного на спине, с вытянутыми ногами. Надколенники обращены кверху. Подошвы стоп находятся под углом 90° к голени. Угломер приставляется к середине стопы, бранши сомкнуты, идут ко второму пальцу, винт угломера на середине пятки. (Возможно определение ротационных движений при согнутой конечности в тазобедренном и коленном суставах под углом 90°, бранши угломера расположены по оси голени.
КОЛЕННЫЙ СУСТАВ
Возможны: сгибание и разгибание.
При измерении сгибания больной может лежать на спине, на боку или на животе, в зависимости от того, работоспособность каких групп мышц мы проверяем. Угломер прикладывается с наружной поверхности ноги, винт на уровне суставной щели коленного сустава. Сгибание в здоровом коленном суставе возможно до 45°, разгибание до 180° (зависит от развития мышц и подкожного жирового слоя).
Отведение и приведение в коленном суставе становится возможным при некоторых заболеваниях или после травмы в результате повреждения связочного аппарата.
ГОЛЕНОСТОПНЫЙ СУСТАВ
Возможно: сгибание, разгибание, супинация и пронация.
Сгибание и разгибание производятся в надтаранном суставе. Угломер приставляется к внутренней стороне голеностопного сустава, винт на уровне внутренней лодыжки, одна бранша идет по середине голени, другая к плюснефаланговому суставу большого пальца. При среднем положении между сгибанием и разгибанием (человек стоит, опираясь на всю подошву) плоскость подошвы находится под 90° по отношению к голени.
При сгибании (движении в сторону подошвы) угол этот увеличивается и может достигнуть 170°.
При разгибании (движение в тыльную сторону) угол уменьшается и может быть до 70°.
По Марксу тыльное сгибание/подошвенное сгибание 20°-30°/0°/40°-50°.
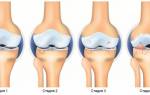
Объем движений в коленном суставе
В рамках измерения сгибания пациент может лежать на спине, а также на животе либо на боку, в зависимости от работоспособности проверяемых элементов. Угломер прикладывают с наружной поверхности ног, винт устанавливают на высоте суставной щели соединения. Сгибание в здоровом узле колена возможно до сорока пяти градусов, а разгибание — до ста восьмидесяти. В норме это значение составляет 5/0/140 градусов.
В том случае, если сгибание возможно до шестидесяти градусов, а разгибание — до ста пятидесяти пяти, следует отметить контрактуру коленного сустава, равную 155°. Амплитуду движений при этом отмечают в пределах от 155 до 60. Что касается здоровых коленных суставов, то в них показатель составляет от ста восьмидесяти до сорока пяти градусов.