Содержание
- Терапевтическая реабилитация
- Симптоматическая картина
- Осложнения после разрыва связок
- Лечение
- Анатомические особенности
- Профилактика
- Медикаментозная лечебная и восстановительная терапия
- Последствия невылеченного растяжения
- Диагностирование патологических повреждений
- Причины повреждения связующей ткани
- Голеностопный сустав
- Интересное видео
- Анатомическая характеристика строения
- Виды современной диагностики
- Стадии деформации связочного материала
- Симптомы
- Признаки повреждения связок
- Доврачебная помощь
- Симптоматика, характерная для третьей степени повреждения
- Классификация
Люди ежедневно подвергаются травмам. Повреждения, которые локализируются в области связочного аппарата голеностопного сустава, составляют львиную долю всех травм связок и сухожилий в теле человека (50-60%). Наиболее часто травмируются следующие связки:
- 8% дельтовидная,
- 6% межберцовая,
- 3% пяточно-малоберцовая,
- 3% капсула сустава,
- 80% таранно-малоберцовая.
Из-за того, что задняя таранно-малоберцовая связка не растягивается при смещении таранной кости стопы, ее повреждения встречаются очень редко.
Во всех таранно-малоберцовых связках есть своё влагалище, благодаря такой анатомии последние определяются как отдельные структуры. В практике изолированный вид повреждения встречается в 70% случаев, в остальных 30% повреждение таранных связок сочетается с повреждением пяточно-малоберцовой.
Терапевтическая реабилитация
Тактический метод лечения выбирает травматолог после тщательного анализа поврежденных участков. Терапия зависит от тяжести травмирования и степени повреждения ткани. При слабовыраженном растяжении связок голеностопа лечение производят амбулаторно с применением медикаментозных препаратов. Если произошел разрыв ткани или сильное растяжение связующего материала, то лечение проводится исключительно в стационаре.
- Болевой синдром купируется введением обезболивающих препаратов;
- При обширной гематоме производят удаление кровяных сгустков оперативным путем;
- Голеностоп фиксируется с помощью гипсовой повязки.
Поврежденный участок иммобилизуется сроком не менее чем на один месяц, это необходимо для сращивания тканей повреждённых волокон. Если не зафиксировать голеностоп, то заживление происходит медленнее, что может спровоцировать осложнение и хроническую хромоту.
Читайте также: Какие можно лекарства от головной боли в период лактации
Более длительное лечение направлено на ускоренное рассасывание гематомы, снижение отёчности и восстановление функциональных свойств сустава. Для этих целей назначается ЛФК: физиологическая терапия, восстановительная гимнастика, профессиональный массаж.
Период терапии должен длиться ровно столько, сколько заживает поврежденный участок, что зависит от индивидуальных особенностей организма и возрастной категории больного.
Симптоматическая картина
Клиническая картина не зависит от того, правая это нога либо левая, представлена следующим:
- болезненными ощущениями в зоне суставного соединения, ступни и лодыжечной области;
- отеком периартикулярных тканей и в ступне;
- гиперемией (вплоть до синюшного оттенка) кожи в области травмирования;
- уместным увеличением температуры кожного покрова;
- ограничением подвижности в артрсоединении в сочетании с трудностью наступания на нижнюю конечность.
Классифицируют три степени повреждения связочного аппарата:
- I степень. Характерна припухлость, болезненное ощущение во время пальпирования и ходьбы на фоне полного сохранения функциональности голеностопного сустава.
- II степени свойственна отечность и геморрагические явления, визуализируемые по наружной стороне ступни. Одновременно усиливается болезненный синдром во время пальпирования. Хождение сильно затруднено, двигательные акты стопой ограничены, однако возможны.
- III степени характерна отчетливая отечность, кровоизлияние переходит как на наружную сторону ступни и голеностопное артсоединение, так и на плантарную поверхность ступни. Болевой синдром сильно выражен, ходьба и другие двигательные акты практически невозможны по причине резкой и интенсивной болезненности.
Осложнения после разрыва связок
Пренебрежение к собственному здоровью может спровоцировать хроническую боль в голеностопе, хромоту и даже ампутацию ноги. Только своевременное лечение может предотвратить дальнейшее развитие патологического процесса. Поврежденные связки могут загноиться, что приведет к крайне нежелательным последствиям.
Также неправильно сросшиеся связки или деформированное положение костной ткани становятся подвержены новому травматизму. Именно поэтому, если боль не снижается в течение двух суток, необходимо обратиться к профессионалу для диагностики и компетентного лечения.
Последствия разрыва связок голеностопа, осложненного повреждениями самого сустава, могут быть следующими:
- часто повторяется подворот стопы с повреждением тяжей, нервов и кровеносных сосудов;
- развивается артроз или артрит;
- формируются и растут костные остеофиты;
- формируется плотная рубцовая ткань;
- воспаляются мягкие ткани, окружающие тяжи и косточки сустава;
- проявляется хронический гемартроз;
- частично атрофируются мышцы, и нарушается кровообращение;
- снижается подвижность сустава после заживления связок;
- проявляется боль при долгой ходьбе или выполнении упражнений;
- появляется наружная нестабильность таранной кости.
При осложнениях проводят консервативно-медикаментозное или оперативное лечение. Постепенно возобновляют активные упражнения.
Если лечение проводилось консервативным путем, то полное выздоровление, как правило, наступает спустя 2 месяца. Как показывает медицинская статистика, приблизительно 20% больных, перенесших повреждение голеностопного сустава, впоследствии страдают от развития тех или иных осложнений.
В подавляющем большинстве случаев осложнения развиваются вследствие игнорирования пострадавшим реабилитационными процедурами.
Осложнения могут проявляться следующими симптомами:
- Боли и отек голеностопа.
- Нарушение функции травмированной конечности.
- Образование болезненного нароста на поврежденном суставе.
К причинам развития таких последствий относят:
- Смещение связки.
- Разрыв.
- Незамеченный и невылеченный перелом или травмирование нерва.
Говорить о том, что повреждение связок голеностопного сустава (фото поврежденных участков, размещенные на стендах у кабинета травматолога, пугают многих пациентов, что вполне понятно) всегда чревато серьезными осложнениями, неправильно.
Ведь начатое вовремя лечение и соблюдение всех предписаний врача позволяют полностью восстановить соединительные ткани. Исключения составляют те случаи, когда больные игнорируют рекомендации специалистов или лечатся самостоятельно, исключительно с помощью средств народной медицины.
Читайте также: Боли в спине в области лопаток. Причины, лечение – препараты и упражнения
httpv://www.youtube.com/watch?v=embed/l6aiQE7AEEM
httpv://www.youtube.com/watch?v=embed/x2avnnBaC9s
Лечение
Лечение проводят в соответствии со степенью повреждения, как указано в таблице:
| Степень | Инструкция |
| Первая | Лечение проводят амбулаторно и при этом выполняют:
Лечение поводится в течение 7-14 дней. В него включают также диету, богатую белком и витаминами, состоящую из мясных, молочных, овощных и блюд из фруктов и ягод. Выполняют легкие физические упражнения, чтобы поддержать тонус мышц, восстановить объем движений и баланс сустава при опоре на него.
|
| Вторая | К медикаментозному и физиотерапевтическому лечению, как и при первой степени тяжести повреждения, добавляют:
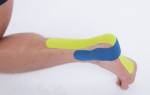
Ликвидация болевых ощущений в голеностопе тейпированием
Артроскопия Под местной или общей анестезией хирургом выполняется 2-3 прокола для введения артроскопа с камерой и освещением, и микроинструментов. Далее следует удаление поврежденных (оторванных) тканей и тяжей, сшивание и/или подшивание их к кости. |
| Третья | Применяют оперативное лечение разрыва связок голеностопного сустава третьей степени в случае наличия осложнений:
При необходимости проводят фиксирование берцовых костей с помощью винта и снимают его через 6-8 недель. При разрыве синдесмоза голеностопа выполняют сшивание передней межберцовой связки и дополнительно фиксируют кортикальным винтом. Его вводят над синдесмозом параллельно суставной линии посредством обоих берцовых костей. Более тяжелые травмы требуют введение 2-х винтов и ушивания связок синдесмоза. Кортикальный винт вводят также в случае перелома Мезонне для стабилизации синдесмоза, исключая его сдавливание.
Винт вводят посредством отверстия пластины выше синдесмоза (параллельно щели) под углом 30° сзади и фиксируют в трех кортикальных слоях: латеральном и медиальном малой берцовой кости и латеральном большой берцовой кости. Спустя 1 месяц рентгенограмма может показать кайму вокруг короткого винта, подвижного при полной нагрузке. Это указывает на его ослабленность, но он не может сломаться, в отличие от тех, что вводят в кортикальные слои большеберцовой кости. Поэтому маленький винт преждевременно не удаляют. |
Рентгенограмма разрыва межберцового синдесмоза
Цена операционного лечения зависит от степени повреждения связок, сопутствующих патологий и переломов. Послеоперационное лечение на третьей стадии проводят, как указано выше в таблице.
Читайте также: Причины головокружения у пожилых людей и способы лечения
Как проводить тейпирование голеностопа, можно посмотреть на видео:
Активная разработка связок голеностопа
Реабилитация в домашних условиях
После проведения пассивных упражнений с помощью «добрых рук» следует выполнять:
- движения пальцами ног, передвижения по комнате, натягивая носки и медленно опускаясь на пятку;
- приподнимания на носки и опускания на пятку, вытягивания носков с одновременным движением на пятках;
- использовать резинку, накидывая ее под пальцы стопы, натягивая и выполняя сгибания-разгибания в голеностопе;
- передвижения поворотом пяток внутрь и наружу;
- бег по комнате медленно и легко, исключая рывки и резкие движения стопой – 15 мин;
- прыжки, если не будет ощущений дискомфорта и боли.
Внимание! Необходимо помнить, что нагружать голеностоп после разрыва связок необходимо постепенно, чтобы не вызвать рецидив патологии.
Если буду периодически возникать болевые ощущения, а под руками не окажется обезболивающих средств, можно воспользоваться рецептами народной медицины.
Снимают боль, отечность и воспаление:
- компрессами из горячего молока;
- аппликациями из кашицы репчатого лука (2 головки) и морской соли (1 ст. л.), фиксируют смесь пленкой и теплой тканью;
- компрессом из тертого картофеля и лука с кислой капустой;
- лист капусты, смазанный растительным маслом и присыпанный пищевой содой, его прикладывают на ночь и фиксируют теплым шарфом;
- компрессом из толченого чеснока, яблочного уксуса и этилового спирта, предварительно смесь настаивают 7 дней в прохладном месте, затем перед употреблением взбалтывают и выдерживают компресс 20 минут. Выполняют 3 раза в день;
- мазь на основе животного жира, порошка из листьев эвкалипта и толченого чеснока. Выдерживают мазь в качестве компресса 30 минут;
- мазь на основе мумие (0,5 г) и розового эфирного масла (5 капель). Мазь втирают легкими массажными движениями;
- ванночки из отвара герани (2 ст. л. на 1 л кипятка), отваривают 3-5 минут и процеживают, принимают 20 минут.
Анатомические особенности
Распределение давления веса тела человека по поверхности ступни обеспечивается именного голеностопом, на который приходится нагрузка всего веса человека. Верхняя анатомические граница голеностопа проходит по условной линии на 7-8 см над медиальной лодыжкой (видимым выступом изнутри). Границей между стопой и суставом служит линия между латеральной и медиальной лодыжками. Латеральная лодыжка находится с обратной стороны от медиальной.
Сустав разделен на внутренний, наружный, передний и задний отделы. Тыльная сторона стопы — это передний отдел. В области ахиллова сухожилия находится задний отдел. В области медиальной и латеральной лодыжек — внутрений и наружный отделы, соответственно.
Профилактика
Для того чтобы избежать травмы, необходимо укрепить голеностопный сустав, выполняя следующие рекомендации. Фиксировать сустав специальной накладкой перед выполнением физической нагрузки. Обязательное условие перед занятием спортом – разогрев мышц, суставов при помощи комплекса вращательных упражнений.
В спортивную обувь необходимо вкладывать мягкие силиконовые подкладки для того, чтобы стабилизировать голеностоп. Следует выбирать удобную ортопедическую обувь как для занятий спортом, так и для ежедневных прогулок.
Медикаментозная лечебная и восстановительная терапия
Для снятия болевых ощущений, воспаления и стабилизации состояния больного прописываются нестероидные препараты: Нурофен, Кеторол, Кетанов, Кеторолак. Эти средства применяются два раза в сутки, исключительно после приема пищи.
Также производится местная реабилитация, воздействующая непосредственно на поврежденную ткань. К таким средствам относятся: Вольтарен Эмульгель, мази Нимулид и Кетонал. Данные препараты наносятся на голеностоп две недели, в зависимости от степени повреждения.
Если функциональные свойства голеностопа не восстанавливаются, то производят хирургическое вмешательство, которое заключается в зашивании связочного материала и лекарственном блокировании воспалительного процесса глюкокортикоидными средствами.
Последствия невылеченного растяжения
Пренебрежение к собственному здоровью может спровоцировать хроническую боль в голеностопе, хромоту и даже ампутацию ноги. Только своевременное лечение может предотвратить дальнейшее развитие патологического процесса. Поврежденные связки могут загноиться, что приведет к крайне нежелательным последствиям.
Также неправильно сросшиеся связки или деформированное положение костной ткани становятся подвержены новому травматизму. Именно поэтому, если боль не снижается в течение двух суток, необходимо обратиться к профессионалу для диагностики и компетентного лечения.
httpv://www.youtube.com/watch?v=embed/tstlW2iIBAA
Автор Абрамова Елена
Диагностирование патологических повреждений
Диагностическое исследование начинается с осмотра голеностопа. При ярко выраженных повреждениях суставов хватает осмотра и проведения нескольких тестов на повреждение. Один из тестов на степень повреждении — это синдром выдвижного ящика: травматолог фиксирует область лодыжки выше повреждённого сустава и выдвигает пяточную кость пациента. Если был разрыв коллагеновой ткани, то суставы смещаются.
Повреждения связок отличаются интенсивностью симптоматики, поэтому наиболее точный диагноз обычно устанавливается с помощью инструментальной диагностики:
- рентген конечностей. Самый доступный и распространенный метод диагностирования, показывает повреждение костной ткани, деформированное положение и смещение органа;
- артография – рентгенография с применением контрастирующего раствора, более информативный способ, чем обычный рентген;
- инфракрасное обследование органа, или термография. Термографическая камера показывает уровень перегретых или переохлаждённых участков. Является вспомогательным методом диагностики;
- ультразвуковое обследование. Конечность просвечивается ультразвуковыми волнами, что позволяет определить уровень повреждения.
Один из самых информативных обследований повреждений голеностопа — это магнитно-резонансная томография. Заключается в послойном сканировании органа. Выявляет всевозможные деформации.
Дополнительно проводят общеклинический анализ крови, мочи и при показаниях — пункцию ткани для гистологического обследования.
Причины повреждения связующей ткани
Травматическое растяжение связок голеностопа случается вследствие смещения участка стопы и перенапряжения связочной ткани. Сила напряжения при этом должна быть выше прочности и эластичности волокон:
- Спортивная травмация происходит при футбольной игре, конькобежных состязаниях, в фигурном катании, лыжах и т. д. В таких случаях наступают ротационные деформации: ступня выворачивается внутрь, но продолжается инерционная подвижность, поэтому происходят деформация и разрыв волокон;
- Инверсия при неправильном движении: характерна для бытового травматизма. Это случается, когда неправильно установленная ступня принимает на себя всю весовую массу человека. Данным способом обычно травмируются наружные связочные пучки;
- Разрыв или деформация вследствие физического воздействия тупым предметом. При ударе повреждаются не только внешние, но и внутреннее связки стопы.
Факторы, способствующие деформации или разрыву связочной ткани:
Читайте также: Мильгамму: сколько дней нужно колоть, курс лечения
- Весовая категория, превышающая показатель нормы среднего веса;
- Гормональные нарушения, приводящие к понижению эластичности связочных волокон;
- Врожденные или приобретенные патологии стопы;
- Неправильная походка;
- Высокие каблуки;
- Частое повреждение сустава;
- Врожденные патологии с пониженной эластичностью тканей.
Голеностопный сустав
Костная структура
Костные структуры, образующие голеностопный сустав, это:
- большеберцовая кость, формирующая верхнюю и внутреннюю его части,
- малоберцовая кость, формирующая верхнюю и наружную его части,
- таранная кость, формирующая его нижнюю часть. Три кости скреплены тремя группами связок.
Прямоугольная костная арка, образованная соединенными синдесмозом (плотными связками) дистальными концами берцовых костей, называется «вилкой», в которой плавно перемещается таранная кость. Ее артикулярная поверхность имеет вид блока, поэтому по форме голеностопный сустав относят к блоковидным.
В нем возможны два вида движений:
- плантарное (подошвенное) сгибание и дорсальное (тыльное) разгибание вокруг фронтальной оси с суммарным объемом движений в 60-70є (максимальный размах составляет от 50 до 90є);
- отведение и приведение с малой амплитудой вокруг сагиттальной оси, которое возможно только в момент подошвенного сгибания (более узкий в задней части блок таранной кости в это время находится в широком межлодыжечном пространстве).
При этом артикуляция между большеберцовой и таранной костями имеет больше значение для совершения движений в голеностопном суставе, чем артикуляция между малой берцовой и таранной костями. Когда пальцы стопы подняты вверх, связки находятся в напряжении, и это обеспечивает стабильность сустава. Когда мы ходим или стоим, голеностоп становится нестабильным, а в положении стоя на пальцах стабильность сустава резко снижается.
Будучи суставом с одной степенью свободы, голеностопный сустав не может осуществлять движения в пространстве вокруг двух других осей. Поперечная стабильность зависит от прочного замыкания его суставных поверхностей.
Все суставные поверхности костей покрыты хрящом. Суставная капсула по бокам и сзади крепится непосредственно к сочленяющимся поверхностям, а в передней части отступает на 0,5 см.
Кровь доставляется к суставным структурам через лодыжечные ветви артерий голени, большеберцовых артерий, сплетающиеся в слабую сеть. Из-за слабости кровоснабжения этой области после переломов, как правило, наблюдается очень долгое восстановление. Отток венозной крови происходит в глубокие вены, лимфы — в лимфоузлы подколенной ямки. Суставная капсула иннервирована ветвями глубокого нерва голени, большеберцового нерва.
У поверхности сустава крепятся 4 мышечно-сухожильных футляра:
- передний большеберцовый (с длинными разгибателями пальцев и большого пальца, которые отвечают за тыльное сгибание стопы);
- средний большеберцовый (с длинными сгибателями пальцев и большого пальца, которые отвечают за поворот стопы);
- задний (с камбаловидной, икроножной мышцами, которые отвечают за подошвенное сгибание);
- латеральный (с длинной и короткой малоберцовыми мышцами, которые отвечают за подошвенное сгибание и отведение стопы).
Связки сустава
Костные структуры голеностопа прочно оплетены со всех сторон связками.
Берцовые кости скреплены в нижней части короткими и очень плотными волокнами, которые образуют синдесмоз — своеобразную межкостную перепонку, обеспечивающую стабильность соединения костей голени.
Главные связки собственно голеностопа — это:
Передняя больше-малоберцовая, соединяющая малую и большую берцовые кости. Она идет в косом направлении вниз сверху от наружной поверхности большой берцовой к наружной части малой берцовой кости.
Группа латеральных связок, соединяющих малую берцовую и таранную кость и обеспечивающих стабильность сустава с наружной стороны. Это передняя таранно-малоберцовая, идущая веерообразно от латеральной лодыжки до шейки таранной кости; пяточно-малоберцовая, спускающаяся к наружной части пяточной кости; задняя таранно-малоберцовая, расширяющаяся от латеральной лодыжки до заднего отростка таранной кости.
группа латеральных связок
Медиальная связка (дельтовидная связка), соединяющая большую берцовую с таранной костями и обеспечивающая стабильность сустава с наружной стороны. Это очень прочная и плотная связка треугольно-дельтовидной формы (откуда и получила свое название), состоящая из двух слоев: поверхностного и глубокого. Волокна первого идут сагиттальном направлении, второго — в горизонтальном. Эта крупная связка начинается у внутренней лодыжки, где делится на несколько частей:
- большеберцово-ладьевидную, крепящуюся к ладьевидной кости;
- переднюю большеберцово-таранную;
- заднюю большеберцово-таранную, которые оканчиваются на таранной кости; большеберцово-пяточную, крепящуюся на ладьевидной кости.
дельтовидная связка под номером 3
Группа мелких волокон в составе нижнепоперечной связки укрепляет задненижний отдел голеностопа.
Интересное видео
Травмы голеностопа – одна из частых причин попадания человека в травмпункт. Повреждение таранно-малоберцовой связки требует серьёзного лечения, иначе стопа повреждённой ноги может «провисать», а это чревато нарушением походки. Со временем могут появиться хронические боли – следствие потери функций одной из связок.
Сложное строение связочного аппарата голеностопа обеспечивает движения ступней ног для стояния, ходьбы, бега, езды на велосипеде.
Таранно-малоберцовые мембраны расположены спереди и сзади, к этой же группе относится пяточно-малоберцовая связка.
Плотная соединительная ткань, соединяющая суставы с мышцами, обеспечивает двигательную силу всего суставного сочленения, при этом эффективно фиксирует все структуры.
Боковые связки, как веер, расходятся множеством пучков высокой прочности. Верхними окончаниями они крепятся к мышцам, обеспечивая полноценные движения.
Наружная связка «веера» включает 3 пучка:
- передний таранно-малоберцовый;
- средний пяточно-малоберцовый;
- задний таранно-малоберцовый.
Анатомическая характеристика строения
Суставы голеностопа составляют сложное соединение голени со стопой, обеспечивая подвижность костных образований. Это сложно устроенный блочный сустав с фронтальной и сагиттальной подвижностью, образованный поверхностью берцовой кости.
Большая и малая берцовые захватывают участок таранной кости. Суставные волокна прикрепляются к боковому отрезку сочленяющихся костей, голеностопные связки располагаются по боковым поверхностям сустава.
Внешняя сторона обхватывается таранной, малой и пяточно-малой берцовой связкой, которые разветвляются в три стороны: к шейному участку, заднему отростку таранной и наружной поверхности костной ткани пятки.
Ладьевидный, таранный и пяточный участки кости соединены с четырьмя отростками дельтовидных связующих волокон на внутренней стороне лодыжки.
Виды современной диагностики
Основа диагностики – осмотр, пальпация и рентгенография в нескольких проекциях. Изображение бокового, передне-заднего положения ноги в месте травмы позволяет детально оценить картину. При необходимости снимки делаются в положении 25° внутренней ротации и супинации.
По показаниям врача рентгенография проводится под местным обезболиванием.
Если результаты осмотра врача и данные рентгеновских снимков расходятся, проводится артрография голеностопного сустава с введением контраста. По рекомендации врача проводится МРТ, на снимках видна степень травмирования связочной и хрящевой тканей.
По необходимости проводится УЗИ, термография, исследование суставного экссудата.
Стадии деформации связочного материала
Растяжение голеностопа выделяется тремя степенями тяжести:
- Первая степень: растяжение и утрата эластичности коллагеновых волокон связочной материи. Производится обычно на уровне клеточного строения, без разрывов. Благодаря регенерации клеточной структуры через неделю коллагеновый материал полностью восстанавливается;
- Вторая степень: частичная деформация одного или нескольких связующих волокон. После разрыва связочной ткани функционирование конечности продолжается. Травматическое повреждение всегда сопровождается сильным болевым синдромом;
- Третья степень: полный разрыв связующих тканей. Может произойти как между волокнами, так и в области сцепления с костью. В момент травмирования слышен громкий хлопок. После травмы начинаются сильные боли, нет возможности встать на ногу. Повреждение требует срочной госпитализации, наложения гипсовой повязки или хирургического вмешательства.
Симптомы
Проявляется травма голеностопа очень выраженно:
- Сразу после подворачивания стопы возникает сильная боль;
- Буквально сразу начинают отекать мягкие ткани;
- Кожа вокруг сустава становится припухшей и красноватой;
- Возможно появление гематомы при внутренних разрывах тканей;
- Нарушается функция стопы. Пострадавший жалуется на невозможность наступать на конечность;
- При полном разрыве связок случается видимая деформация сустава.
Такая симптоматика после падения или подворачивания должна насторожить пострадавшего. Особенно важными являются сильнейшая боль и деформация стопы. Они указывают на разрыв связок. При таком состоянии необходимо хирургическое вмешательство для сохранения двигательной функции конечности.
Как отличить перелом от растяжения
Для эффективного лечения важно отличить перелом костей, составляющий голеностопный сустав, от растяжения. Эти травмы разные и лечение принципиально отличается
Читайте также: Перинатальная энцефалопатия у новорожденных: как распознать и что делать?
Точно различить поможет только рентгенография. Именно на её основании и ставится заключительный диагноз. Но некоторые признаки помогут отличить перелом для постановки предварительного диагноза.
| Отличительный признак | Растяжение | Перелом |
| Боль, возникшая после травмирования | Есть. Через некоторое время стихает, появляясь вновь при ходьбе | Боль постоянная |
| Отёк мягких тканей | + | + |
| Крепитация костных отломков | Крепитации нет, но при сильном растяжении можно услышать хруст. Этот звук сопровождает разрыв связок | + |
| Деформация сустава и патологическая подвижность | При полном разрыве связки | При переломе со смещением |
| Гематома | При разрыве связки | При травмировании мягких тканей отломками кости |
| Раны с видимыми отломками кости | — | При открытых переломах |
Не всегда удаётся различить травмы без медицинского оборудования. Помимо перелома, можно перепутать растяжение и ушиб или вывих.
Признаки повреждения связок
Растяжение голеностопного сустава или разрыв материи связочного аппарата всегда сопровождаются выраженным болевым синдромом и внешними проявлениями.
Главные признаки повреждения голеностопа симптомы:
- болевые ощущения;
- отечность и гематома;
- полное нарушение или снижение подвижности.
Первый признак: болевой синдром, который возникает достаточно резко. Болевые ощущения соответствуют месту расположения деформации связки. По степени боли можно выявить уровень повреждения участка.
Второй признак: отечность стопы. Отек появляется постепенно, локализуется в области поражения и захватывает окружающие ткани. В первый час не имеет выраженных очертаний. В течение некоторого времени проявляется сильнее, особенно на лодыжке. Чем сильнее отечность, тем больше деформировано связочного материала. Отечность сохраняется в течение трех недель.
Третий симптом: гиперемия ткани. Кровоизлияние всегда связано с полным разрыванием связочных волокон. Чем сильнее разрыв, тем больше размеры гематомы.
httpv://www.youtube.com/watch?v=embed/_ziFfPD0LZg
Четвертый признак: нарушение двигательных функций. Болевые ощущения гипертрофируются при попытке опереться на стопу. Ощупывание пораженной области также сопровождается болью.
Пятый признак: неестественное положение ступни. В данном случае необходимо исключить перелом костной ткани.
Доврачебная помощь
При повреждениях связочных волокон выполняют следующие манипуляции:
- снимают обувь, обнажают болевое место;
- сгибают стопу под прямым углом по отношению к голени и накладывают фиксирующую повязку;
- обеспечивают покой пострадавшему и прикладывают к травме лед для снижения боли, отека и гематомы.
Наложение повязки на голеностоп из эластичного бинта
Важно. Слишком туго бинтовать голеностоп не рекомендуется, поскольку может нарушиться кровообращение, что можно заметить по побледневшим ногтям и коже пальцев стопы. Чтобы не вызвать обморожение лед прикладывают на 15- 20 минут и делают перерыв 1-1,5 часа, затем охлаждение повторяют.
Следующий шаг – это транспортировка пострадавшего в ближайший травматологический центр (пункт), где врач введет обезболивающий препарат, проведет диагностику травмы.
Симптоматика, характерная для третьей степени повреждения
В зависимости от того, какое именно повреждение имеет место, различают три степени травматизации голеностопа:
- Растяжение — характеризуется умеренной болью и незначительной опухлостью травмированного участка. Больной при этом имеет возможность опираться на ногу. Пальпация отека вызывает болезненность. Спустя некоторое время возможно появление локального кровоподтека.
- Незначительный надрыв части волокна вызывает более интенсивную болезненность по сравнению с растяжением. Данное состояние характеризуется образованием гематомы, скоплением в суставе жидкости и отечностью околосуставной области. Даже незначительное движение провоцирует сильную боль.
- Самым ярким симптомом разрыва связок является резкая, интенсивная боль. Любая попытка движения и, тем более, ходьба, невозможны. Пораженный участок обозначен заметной отечностью и кровоподтеком. Иногда травма сопровождается развитием гемартроза, характеризующегося скоплением в суставе крови. Сильная травматизация сопровождается отрывом связки от точки прикрепления, иногда этом вместе со связкой отделяется осколок кости.
Чтобы понять, что произошел разрыв малоберцовой пяточной связки, стоит изучить симптомы данной травмы. При данной травме обычно наблюдаются признаки из списка ниже:
- возникновение сильных болевых ощущения в области сустава и мышечных волокнах;
- в области травмы может отмечаться движение суставов;
- деформирование сустава;
- в месте повреждения наблюдается сильная отечность тканей;
- на поверхности может возникать гематома и кровоподтеки;
- повреждения кожи и близлежащих структур.
При обследовании врач должен провести полный осмотр пациента, провести пальпацию поврежденной области. Обязательно он должен расспросить больного, он должен узнать что его беспокоит, какие симптомы он наблюдает.
Для более точной постановки диагноза выполняются следующие меры:
- рентгенография;
- проведение ультразвукового обследования;
- выполнение МРТ и КТ.
Классификация
Классификация травмы по степеням представлена в таблице ниже:
| Степени травмы | Описание травмы и симптомы |
| I — легкая | Разорвано минимальный процент волокон. Проявляется умеренная боль, незначительный отек, легкая хромота. Гематомы отсутствуют. Способность к передвижению сохраняется. |
| II — средняя | Волокна надорваны (не полностью разорваны), поврежден их значительный процент, что приводит к выраженной боли и снижению работоспособности связки, но ее поддерживающая функция частично сохраняется. Отечность появляется на стопе и нижней трети голени в сопровождении небольшой гематомы мягких тканей. Движения в стопе ограничиваются, и изменяется походка у пострадавшего. |
| III — тяжелая | Волокна полностью разорваны или оторваны от места прикрепления. Возможен отрыв вместе с кусочком костной ткани. Травма сопровождается резкой невыносимой болью, гематомой, кровоподтеками, отечностью лодыжки и ступни с внешней стороны. Может усложниться вывихом (см. Вывих голеностопного сустава: диагностика и лечение), подвывихом, внутрисуставным переломом. Повышается температура кожи в эпицентре травмы. Пострадавший не может двигать стопой и наступать на ногу. |
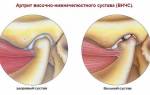
На фото полный разрыв связки
Такое повреждение, как разрыв дельтовидной связки голеностопа (внутренней коллатеральной) встречается не часто, но диагностировать его можно только по рентгенограмме.
Цифра 3 указывает на расположение дельтовидной связки голеностопа
Разрыв происходит в результате сложной травмы при внешнем завороте голеностопа и переломе малой берцовой кости.
Для устранения повреждения проводят под местной анестезией абдукцию стопы в голеностопе и сшивают волокна с помощью лавсановых нитей или используют ткани для пластики. При необходимости накладывают лангету из гипса на срок до 60 дней, а во время реабилитации назначают ношение ортеза, чтобы ограничить движения в суставе.
Ортезы помогут зарастить порыв в кратчайшие сроки




 УВЧ при травмах тяжей голеностопа
УВЧ при травмах тяжей голеностопа