Содержание
- Симптомы периферической нейропатии
- Диагностические методики
- Лечение заболевания
- Прогноз
- Периферическая сенсорная нейропатия
- Диагностика
- Как музыка вылечит болезнь?
- Нейропатия — что это, причины появления, формы и симптомы
- Содержание
- Как диагностируют нейропатию любого типа
- Постановка диагноза
- ЛФК, гимнастика при нейропатии
- Классификация
- Самые известные лекарства, мази, таблетки для лечения
- Профилактика
Периферическая нейропатия — это проявление поражения периферических нервов. Она представляет собой не отдельное заболевание в рамках медицины, а комплекс симптомов, отображающий определенный патологический процесс в самых длинных нервных отростках организма. Возникает периферическая нейропатия при самых различных состояниях. Чаще всего симптомы появляются исподволь и без соответствующего лечения постепенно нарастают, как снежный ком.
Среди признаков периферической нейропатии самыми распространенными являются боли, нарушения чувствительности и мышечная слабость. Диагностировать периферическую нейропатию не так уж и трудно, а вот найти истинную причину данного состояния уже сложнее. Но без этого невозможно полноценное лечение. Поэтому помимо установления факта самой нейропатии, медиками прилагаются все усилия для поиска источника проблемы. Когда диагноз ясен, то и лечебные мероприятия становятся более точными и позволяют устранить симптомы заболевания. Данная статья посвящается всему, что связано с периферической нейропатией.
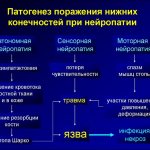
В основе периферической нейропатии лежит поражение периферических нервов. «Периферических» в данном случае означает расположенных вне головного и спинного мозга (то есть центральных отделов). Наиболее часто заболеванию подвергаются самые удаленные от центра нервные волокна, потому что они являются самыми длинными во всем организме, а значит, и самыми уязвимыми. Это нервы нижних конечностей. Они несут информацию с самого низа (периферии), так сказать, к центральным отделам нервной системы и передают команды обратно. То есть формируют чувствительность ног, управляют мышцами, обеспечивают трофическую поддержку (определенное состояние кожи, волос, ногтей). Поэтому довольно часто симптомы какого-либо заболевания или патологического состояния проявляют себя в первую очередь нейропатией нижних конечностей. Если процесс не будет остановлен на этом этапе, то нейропатия проявит себя и в руках, и на туловище, и дойдет до черепно-мозговых нервов. Но существуют и такие разновидности периферической нейропатии, которые с первого дня заболевания поражают не нижние конечности, а, например, лицо (нейропатия лицевого нерва) или практически все периферические нервы организма (синдром Гийена-Барре).
Основой периферической нейропатии является дегенеративно-дистрофический процесс. Это означает разрушение нервных волокон на фоне ухудшения их питания, атаки вредными веществами (в том числе и образующимися свободными радикалами). Разрушаться могут как оболочки нервов, так и их стержни (аксоны).
Симптомы периферической нейропатии
Читайте также: ЛФК – это… ЛФК для детей: особенности, упражнения и рекомендации
- Истончение кожи;
- Сексуальные расстройства у мужчин и женщин;
- Слабость кистей, приводящая к выпадению предметов;
- Пониженное артериальное давление;
- Пищеварительная недостаточность, понос, запор;
- Слабость в конечностях, чувство тяжести;
- Избыточная потливость;
- Покалывание, ощущение сдавливания, колющая боль.
При периферической нейропатии болевые ощущения развиваются не всегда. Поражаются аксоны, отвечающие за передачу импульсов к конечностям. Из-за повреждения нервов ухудшается питание мышц, что приводит к ограничению их подвижности.
Диагностические методики
Диагностирование бывает трудным из-за различности симптомов. Часто необходимо полное неврологическое обследование.
Тесты и анализы могут определить наличие поражения нервов вследствие общего заболевания.
Изучение крови может выявить диабет, нехватку витаминов, любой вид недостаточности, иные сбои обмена веществ и признаки нездоровой активности иммунитета. Исследование цереброспинальной жидкости, которая обращается в головном и спинном мозге, может обнаружить антитела, связанные с нейропатией.
Более узкоспециальные анализы могут определить болезни крови или нарушения сердца и сосудов, злокачественные образования.
Тесты на силу мышц выявить признаки судорожной активности или повреждение двигательных нейронов. Оценка способности ощущать вибрации, мягкое касание, положение тела, температурную и болевую восприимчивость помогает определить поражение сенсорных структур.
На базе результатов осмотра, детальной истории заболевания могут быть назначены вспомогательные обследования для точности диагноза.
- Компьютерная томография — безболезненное исследование, которое дает возможность увидеть органы, костные и мягкие ткани. Посредством этого способа может обнаружить костные или сосудистые изменения, образования мозга, кисты и грыжи позвоночного диска и т.д.
- Магнитная томография — исследование состояния мышцы, ее размера, обнаружить замену ткани мышцы жировой, компрессионное влияние на нервное волокно.
- Электромиография — введение иглы в мышцу для замера электрической активности мышцы в покое и при нагрузке. ЭМГ может помочь различить поражение самой мышцы и нервных волокон. Во время этого исследования осуществляется стимуляция волокна, в ответ на которую появляется ответный импульс. Маленькая скорость передачи и блокировка импульса указывают на нарушение миелиновой оболочки и аксональные нарушения.
- Биопсия нерва — изъятие и изучение образца ткани нерва. В большинстве своем эта процедура не применяется для диагностики и может самостоятельно провоцировать нейропатические проявления.
- Биопсия кожи — анализ, для которого иссекают маленький кусочек кожи и изучают нервные окончания. Этот метод легче выполняется, менее травматичен и дает сведения о мелких нервных волокнах.
Лечение заболевания
После осмотра, изучения симптомов и истории болезни врач назначит обследование. Диагностика подтверждает причины невропатии. Анализ крови по нескольким критериям необходим для определения количества витаминов, сахара, уровня гормонов, отвечающих за правильную работу щитовидной железы.
Для исключения органической природы поражения проводят МРТ, биопсию нервного волокна. С помощью электромиографии проверяют особенности прохождения импульсов по нервам, количество электричества, передвигающегося по мышце во время процедуры.
Лечение направлено на устранение причины, вызвавшей патологию. При недостатке определенного витамина восполняют запас, придерживаясь лечебной дозировки. При сахарном диабете стабилизируют уровень глюкозы в крови.
Умеренную боль обезболивают препаратами с ибупрофеном, нестероидными средствами, ацетаминофеном.
Прогноз
Если удается выявить причину заболевания и вовремя начать лечение, прогноз, как правило, положительный. Все будет зависеть только от того, насколько точно пациент придерживается рекомендаций лечащего врача. В этом случае для лечения также назначают препараты, которые способствуют избавлению от первопричины, вызвавшей нарушение работы ПНС.
Если заболевание обусловлено генетическими особенностями, лечения часто не приносит должного результата.
Успех лечения идиопатической формы болезни, когда причина не поддается определению, зависит только от того, какую комплексную программу терапии подобрал лечащий врач.
Читайте также: Боль в спине (отдает в грудную клетку): что это может быть и что делать
Следует помнить, что для восстановления нервных волокон требуется время. Как правило, первые острые симптомы патологии проходят спустя несколько недель после начала терапии. Однако для полного восстановления функции поврежденных нервов потребуется ни один месяц. Следует быть готовым, что чувствительность в пораженный участок вернется не скоро, иногда могут пройти годы для полного восстановления ПНС.
Периферическая сенсорная нейропатия
Сенсорная нейропатия периферических нервов относится к наследственному заболеванию. Она проявляется в раннем детстве мышечной слабостью, деформацией стоп, мутиляцией стоп из-за уменьшения чувствительности к боли.
Диагноз подтверждают нейрофизиологическими исследованиями, генетическим тестированием. Специфическое лечение отсутствует. Поддерживающая терапия включает коррекцию мышечной слабости с помощью физиотерапии и ЛФК. Дистрофические нарушения на ногах исправляют ортопедической хирургией.
Есть сенсорные расстройства, появляющиеся вследствие перенесенных тяжелых инфекционных и воспалительных заболеваний, при сахарном диабете, алкоголизме, циррозе печени. При сенсорной невропатии могут появляться 2 вида болей: нейропатическая и ноцицептивная.
Первый тип возникает при дисфункции волокон или органической природе болезни. Болезненность ощущается на патологическом участке в зоне иннервации соответствующих сплетений и нервных корешков.
При втором типе боли дискомфорт наступает из-за воздействия раздражающего фактора на болевые рецепторы на интактных участках нервной системы. Снизить давление на ослабленном участке способны ортезы для кистей и ног. Они разгружают конечность, исключают повторную травматизацию. Постепенно миелин восстанавливается, улучшается самочувствие.
Диагностика
Основным диагностическим мероприятием при невропатии любого типа является неврологический осмотр. Дополнительно назначают анализы и аппаратные исследования.
Неврологический осмотр состоит из:
- опроса пациента по поводу возможных причин возникновения, перенесённых ранее заболеваний, а также о времени проявления первых симптомов;
- непосредственного осмотра, во время которого специалист определяет степень заболевания, опираясь на невозможность выполнения пациентом того или иного действия;
- анализа крови – осуществляется для выявления аутоиммунных заболеваний, а также воспалительных или инфекционных процессов, которые могли способствовать возникновению недуга;
- УЗИ и КТ всего тела или поражённой части;
- рентгенография с применением контрастного вещества;
- ЯМР;
- электромиография – для этого в поражённый нерв вводят небольшие электроды. Проводят это для регистрации активности мышц.
После получения всех результатов обследований, специалист назначает индивидуальную и наиболее эффективную тактику лечения.
Как музыка вылечит болезнь?
Музыкотерапия не принадлежит к лечебным методам. Она направлена на поддержание психологического состояния пациента, расслабление. Больному предлагается послушать белые шумы: звуки природы, пение птиц либо просто нейтральный шум.
К нему постепенно добавляется, которая сочетается по ритму с прослушиваемыми звуками и пульсом человека. Пациент во время музыкотерапии может выполнять небольшие упражнения.
Музыка отвлекает пациента, снижает силу приступа на некоторое время, помогает жить полноценно в промежутках между приемами медицинских препаратов.
Нейропатия — что это, причины появления, формы и симптомы
Нейропатия — поражение волокон невоспалительного характера, не всегда сопровождающееся болевым синдромом. Пациенты обычно говорят о покалываниях, онемении, проблемах с чувствительностью определенной зоны, снижении степени подвижности конечностей.
Некоторые формы патологии связаны с дисфункциональными изменениями мочеполовой системы, органов ЖКТ.
Причина — пораженные нервы вызывают нарушение питания мышц, ограничивают их функции. Мышцы перестают нормально сокращаться, нервы некорректно передают импульсы, в результате степень чувствительности конкретной зоны падает.
Читайте также: Болит голова и давит на глаза: возможные причины и лечение
Прогрессирование нейропатии занимает значительное время, в течение которого симптомы заболевания могут отсутствовать. Провоцирующими факторами к развитию патологических изменений будут стрессы, употребление алкоголя, обострения хронических заболеваний.
Формы нейропатии:
- Хроническая сенсомоторная — для нее характерна положительная симптоматика неврологического характера, которая проявляется или усиливается ночью, в состоянии покоя. С отрицательными симптомами сталкиваются тяжело больные пациенты. В запущенных стадиях развивается характерная деформация ступней, пальцевых фаланг, сопровождающаяся ограничением суставной подвижности.
- Острая сенсорная — форма сопровождается выраженной сенсорной симптоматикой, разные виды чувствительности, основные рефлексы могут сохраняться. Боль выраженная, пациент часто резко теряет вес, могут развиваться нервные нарушения, депрессивные расстройства. При углубленном исследовании диагностируются измененные показатели гликемического индекса (гликемический контроль может ухудшаться или улучшаться). Патогенетическая основа — формирование артериовенозных шунтов с образованием замещающих сосудистых структур внутри интраневрального тока крови.
- Гипергликемическая — вызывает обратимые неврологические изменения быстро, к основным относят умеренную симптоматику сенсорного типа, нарушение нормальной скорости распространения нервного возбуждения по волокнам. Форма проявляется у лиц с выявленным впервые заболеванием, склонным к ухудшению функции гликемического контроля. Нормализация текущих показателей гликемии приводит к облегчению степени выраженности неврологической симптоматики.
- Автономная — одна из часто встречающихся форм диабетической невропатии. Может иметь разные проявления с учетом тяжести течения.
- Мультифокальная и фокальная — это тоннельные формы нейропатии, развиваются у лиц преклонного возраста (исключения бывают, но редко). Самая известная форма — тоннельная, локализованная в запястном канале, вызываемая сдавливанием срединного нерва поперечной запястной связкой.
- Краниальная — редко встречающийся вид, обычно диагностируется у стариков, пациентов, которые давно болеют сахарным диабетом.
- Амиотрофия диабетическая — встречается в возрасте после 50-60 лет, сопровождается атрофией мышц бедра, симптоматика тяжелая, пациенты жалуются на сильные боли.
- Хроническая воспалительная — развивается в результате быстрого прогрессирования полинейропатии. Лечение длительное иммуномодулирующее, предполагает применение азатиоприна, плазмафереза, кортикостероидов, внутривенных вливаний иммуноглобулинов.
Главный фактор риска и причина развития нейропатии — сахарный диабет. Он, как и интоксикации, травматические воздействия, вызывает поражение нервных волокон. Затрагиваются в первую очередь те нервы, которые отвечают за передачу импульсов в конечностях — отсюда онемение пальцев ног, рук, боли, нарушение чувствительности.
Автономная нейропатия всегда сопровождается сбоями в работе внутренних органов и систем, проблемами с мочеполовой, выделительной, пищеварительной функциями.
Пациент с диагнозом диабет должен контролировать показатели глюкозы в крови — если они повышены, нарушится снабжение мышц кровью. Со временем они атрофируются, изменится структура кожных покровов, а их восстановление проходит долго и тяжело.
Нужно избегать употребления токсичных веществ: в основном алкоголя и его суррогатов, мышьяка, тяжелых металлов, агрессивных лекарств. Токсическая нейропатия вызывает преимущественно повреждения нервов конечностей, при алкоголизме она есть у всех, но жалобы возникают не всегда.
Содержание
Синдром каротидного синуса
Синонимы: обморок, связанный с раздражением каротидного синуса, гиперчувствительность каротидного синуса
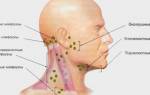
Гиперчувствительность каротидного синуса (синдром каротидного синуса) — частая причина синкопальных состояний, сопровождающихся падением и травматизацией больных, особенно лиц пожилого и старческого возраста.
Хотя патогенез гиперчувствительности каротидного синуса изучен недостаточно, в его основе лежит парадоксальная реакция барорецепторов каротидного синуса, связанных с вазомоторным центром ствола головного мозга. При раздражении барорецепторов (порог чувствительности которых изменяется при АГ и атеросклеротическом поражении сосудов) происходит подавление активности симпатической нервной системы и усиление вагусной стимуляции, что сопровождается брадикардией, АВ-блокадой и/или вазодилатацией.
Синдром каротидного синуса обнаруживается у 5—25% всех лиц старше 60 лет; у 5—25% из них бывают обмороки или предобморочные состояния. Часто сочетается с ИБС и артериальной гипертонией. Кроме того, синдром сопутствует увеличению шейных лимфоузлов, щитовидной железы, опухолям шеи, может возникнуть после операций на шее. Клиническая картина: признаки ишемии головного мозга, включая обмороки.
Наиболее частый тип. Патогномоничный признак: массаж каротидного синуса приводит к асистолии желудочков длительностью более 3 с (из-за остановки синусового узла или АВ-блокады). Средства, повышающие чувствительность синокаротидных рецепторов (например, дигоксин, бета-адреноблокаторы, метилдофа, клонидин), противопоказаны.
Более редкий тип. Патогномоничный признак: массаж каротидного синуса приводит к снижению систолического АД более чем на 50 мм рт. ст. без снижения ЧСС (с появлением жалоб или без них) или снижению систолического АД на 30 мм рт. ст. с появлением жалоб.
Массаж каротидного синуса вызывает брадикардию и снижение АД. При наличии шумов на сонных артериях или нарушении мозгового кровообращения в анамнезе массаж каротидного синуса противопоказан.
Как диагностируют нейропатию любого типа
Порядок диагностики нейропатии:
- Сбор клинического анамнеза, разбор жалоб.
- Осмотр ног, оценка их состояния.
- Оценивание установленных симптомов.
- Применение электрофизиологических методов обследования.
- Другие диагностические методики: биопсия нерва, панч-биопсия кожи, неинвазивные методики.
Сначала врач должен опросить пациента на предмет основных жалоб, задать ему наводящие вопросы, расспросить об ощущениях, вызываемых прогрессирующей патологией.
Типичная симптоматика нейропатии: парестезии, покалывания, чувство жжения, прострелы в состоянии покоя, выраженная боль даже при отсутствии раздражителя. Нужно выяснить, когда появились симптомы, с чем они связаны, усиливаются ли в ночное, вечернее время.
Осмотр стоп и других частей конечностей обязателен, он покажет наличие кератоза (мозолей) в областях с избыточным давлением, обратит внимание на повышенную сухость кожи, наличие изъязвлений, явных деформаций стоп.
Для анализа субъективных и объективных симптомов применяются соответствующие шкалы, опросники. Независимо от применяемой шкалы, визуальный анализ состояния конечностей проводится. Для определения тактильной чувствительности удобно использовать аппарат — монофиламент.
https://feedmed.ru/bolezni/nervnoj-sistemy/perifericheskaya-neyropatiya.html
Читайте также: Комплекс упражнений при остеохондрозе позвоночника: какие движения разрешены, что запрещено делать, примеры динамической и статической гимнастики
Болевой синдром тестируют путем укалывания тыльной поверхности стоп, области концевой фаланги пальца. Для проверки температурной чувствительности используют инструмент типа тип-терма. Сухожильные рефлексы исследуют с применением классической схемы — сначала оценивают ахилловы, затем коленные.
Электрофизиологические методы (например, стимуляционная электронейромиография) дополняют результаты общей клинической диагностики.
Они бывают:
- Неинвазивные — объективные и надежные;
- Оценивающие степень тяжести, динамику, характер прогрессирования патологии;
- Несущие информацию о функции нервных волокон, их структурных особенностях;
- Проводящие дифференциальную диагностику нейропатий.
Недостаток электрофизиологической диагностики в том, что она достаточно болезненная.
Постановка диагноза
Постановка диагноза сопряжена с некоторыми трудностями, из-за расплывчатости симптомов. Часто для того, чтобы определить причину нарушения, пациенту назначается полное обследование организма.
Применяются следующие диагностические методики:
- МРТ – для выявления нарушения структуры нервов в области мышц;
- КТ – для получения полной картины состояния всех внутренних органов пациента;
- электромиография – метод, позволяющий проверить мышечную активность.
Врач может направить пациента на биопсию кожи. Такой диагностический метод подразумевает изучение небольшого иссеченного лоскута кожи с целью определения состояния нервных волокон.
Для эффективного лечения заболевания, важно определить причину патологии. Если же диагностические методы не позволяют выявить причину, врачом диагностируется идиопатическая форма нарушения ПНС, то есть отклонение, вызванное неизвестными причинами.
ЛФК, гимнастика при нейропатии
При полинейропатии, независимо от ее типа, формы, причин развития, эффективна гимнастика. Специальный ЛФК комплекс восстановит работу мышц, улучшит кровоснабжение нижних конечностей.
Рекомендуется вращать суставы, разгибать и сгибать ноги. Поначалу, если мышцы не в тонусе, больному потребуется помощь, со временем он будет справляться сам.
Полезен массаж конечностей — он восстановит кровоснабжение, запустит регенеративные процессы, простимулирует нервные волокна к работе. Обратитесь к мануальному терапевту, со временем действия можно будет выполнять и самостоятельно (то есть делать сеансы самомассажа).
Классификация
Медицина различает много разных типов дисфункций, имеющих разные особенности, степень тяжести и прогнозное течение. Тип дисфункции с симптоматикой имеют зависимость от вида нервных пучков:
- двигательный вид нервных тканей, контролирующий двигательную активность с помощью сознательной деятельности;
- сенсорный тип нервных волокон, передающих информацию о чувствительности;
- вегетативными пучками нейроволокон регулируются внутренние автоматические процессы организма.
Отдельный тип влияет на все 3 вида нервных тканей, но чаще всего поражается 1 либо 2 типа нервных волокон.Периферическая нейропатия, как правило, носит наследственный характер, либо приобретается со временем.
При полинейропатиях повреждаются множество нервов, что проявляется парезами, параличом. Часто процесс в начале затрагивает кисти со ступнями, а без лечебных мер, патология распространяется дальше.
Если поражается определённый тип нервных тканей, то существует:
- мультифокальная моторная невропатия;
- нейропатия седалищного нерва;
- нейропатия отводящего нерва;
- аксональная невропатия;
- мононейропатия лучевого нервного волокна;
- мононейропатия локтевого нерва и другие разные поражения, в зависимости от локализации поражения.
Мультифокальная моторная невропатия, как и многие другие поражения, имеет неизвестную этиологию.
Самые известные лекарства, мази, таблетки для лечения
Лечение нейропатии должно быть комплексным, оно предполагает точную постановку диагноза и работу с заболеванием, которое стало первопричиной патологических изменений в организме.
Примеры:
- Терапия сахарного диабета;
- Отказ от алкоголя;
- Выведение остатков токсинов, которые вызвали поражение нерва;
- Лечение травмы.
Непосредственное воздействие на пораженный нерв, ткани, которые окружают его, возможно благодаря массажам, акупунктуре, ЛФК, физиотерапии.
Дополнительно могут применяться препараты для восстановления функции, структуры нерва. Это витамины В группы и некоторые другие вещества. Часто врачи назначают таблетки «Мильгамма» с пиридоксином, бенфотиамином, купирующие боль и позволяющие снижать дозировки нестероидов.
Нужно придерживаться правильной диеты, сбалансировать содержание витаминов в рационе. При диабете больной следит за уровнем глюкозы в крови.
Метаболики, регулирующие кровоток препараты
Первая группа препаратов, используемых в лечении полинейропатии- метаболики. Они улучшают питание нервных тканей и волокон, эффективно борются со свободными радикалами, ускоряют кровоток. Но при нейропатии нижних конечностей эффективны не все препараты.
Принимать нужно такие:
- Тиоктовая кислота — мощный антиоксидант, используется медиками в мире. Сроки приема — 1-6 месяцев. Сначала кислота вводится внутривенно, потом больного переводят на терапию таблетками. Эффект накопительный, в первые дни приема его ожидать рано.
- Инстенон — комплексный трехкомпонентный препарат. Формула расширяет сосуды, активирует работу нейронов, улучшает передачу импульсов, запускает активные процессы кровотока. Питание нервов улучшается, и они начинают активно выздоравливать. Средство применяют курсами, форма выпуска — инъекции и таблетки.
- Церебролизин — белковое лекарство, получаемое из головного мозга свиней. Мощный нейрометаболик, останавливающий разрушение нервных клеточных структур, ускоряющий белковый синтез. Церебролизин сохраняет нервные клетки живыми или как минимум повышает шансы на это. Формы введения препарата: внутривенная и внутримышечная.
- Пантотенат кальция — препарат, стимулирующий регенерационные процессы, восстанавливающий периферические нервные волокна.
- Мексидол — мощнейший антиоксидант, который действует на мембранном уровне. Он восстанавливает клеточные структуры и обеспечивает нормальное прохождение импульсов. Мексидол повышает стойкость волокон к отрицательным стрессовым воздействиям среды.
- Цитофлавин — комплексный антиоксидант, восстанавливает энергетический нейронный обмен, нейтрализует негативное действие свободных радикалов, помогает клеткам выстаивать при дефиците питательных веществ.
Чаще из указанного списка назначают Тиоктовую кислоту, Актовегин.
Витамины
Витамины в лечении полинейропатии применяют. — это препараты В группы (В1, В6, В12). Их дефицит сам вызывает поражение периферических нервов. Желательно применять комбинированные, а не однокомпонентные формы.
Инъекции и таблетки одинаково эффективны, идеальный в вашем случае вариант порекомендует врач. В уколах витамин В может идти в чистом виде и с лидокаином. Для достижения стойких результатов нужен минимум месячный курс.
Популярный препарат этой категории — Келтикан. Он, помимо витамина В12, содержит фолиевую кислоту, уридинмонофосфат.
Обезболивающие
На 100% эффективного обезболивающего средства при поражении нервных волокон в нижних конечностях нет, но при сильной боли прием препаратов рекомендован.
Анальгин и Пенталгин с полинейропатией бесполезны, врачи назначают:
- Противосудорожные средства: Прегабалин, Гебапентин;
- Антидепрессанты — Амитриптилин;
- Местные анестетики — Лидокаин;
- Опиоиды (в редких случаях) — Трамадол;
- Местные средства (крема) — Капсаицин.
Для улучшения результатов лечения можно комбинировать разные средства. Подбирать схему должен строго врач. Обезболивающие применяют в комплексе только тогда, когда по отдельности они не действуют.
Средства, улучшающие качество проведения нервного импульса
При выраженных нарушениях чувствительности или ее полной утрате, мышечной слабости назначаются антихолинэстеразные средства, которые повышают проводимость нервно-мышечных волокон.
В случае дефектов, локализованных в нервных оболочках, препараты улучшают прохождение импульса по оставшимся, не затронутым ранее участкам. Дополнительно назначаются препараты, ускоряющие регенерацию нервов. За счет этого мышечная сила с чувствительностью сохранятся.
Препараты группы:
- Аксамон;
- Нейромидин;
- Амиридин;
- Ипигрикс.
Они имеют идентичный состав, одно активное вещества. Формы выпуска — таблетки, ампулы для инъекций. Курс лечения — 1-2 месяца.
Перечисленные препараты применяются в лечении полинейропатий разной этиологии, всех форм. Лучше они работают в комплексе, курс терапии длительный, нужен постоянный контроль.
Профилактика
Профилактические мероприятия при невропатии включают в себя:
- обогащение витаминами и питательными элементами рациона питания;
- укрепление иммунитета;
- ведение здорового образа жизни;
- регулярно заниматься физическими упражнениями;
- пешие прогулки;
- ограничение от стрессовых ситуаций;
- прохождения курсов лечебного массажа и гимнастики;
- профилактические осмотры в клинике несколько раз в год.
Кроме этого, необходимо своевременно лечить заболевания, которые могут вызвать данное расстройство.