Содержание
Суставной синдром — сложный симптомокомплекс, представляющий собой клиническое проявление дисфункциональных расстройств опорно-двигательного аппарата. Это причина частого посещения людьми лечебно-профилактических учреждений. Именно артралгия заставляет человека обратиться к врачу. Синдром распространен преимущественно среди женщин в возрасте 30-50 лет, занимающихся тяжелой трудовой деятельностью или непосильной физической активностью.
Причины патологии весьма разнообразны. К ним относятся инфекционные процессы и дистрофические изменения в суставах, приводящие к ослаблению и утрате функций органа, а также аутоиммунное поражение соединительнотканных волокон. Суставной синдром – признак воспаления непосредственно самого сустава или системного поражения всего организма. Недуг может протекать в острой, подострой, затяжной или хронической форме. Патогенез синдрома основан на воспалительно-дистрофических процессах в суставах, связках, околосвязочном аппарате, мышцах, кожном покрове, нервно-сосудистых пучках, костях.

У больных возникает суставная боль – артралгия, скованность движений по утрам, деформация воспаленного сочленения, неправильное или непривычное его положение. В отдельных случаях изменяется цвет кожи над зоной поражения, она становится красной, отечной и горячей на ощупь. Возможно заклинивание сустава, появление узелков под кожей и других нарушений. Болевой синдром, местные признаки воспаления, суставная дисфункция и деформация имеют различную степень выраженности и наблюдаются в разнообразных сочетаниях. Постоянная и интенсивная суставная боль заставляет забыть о полноценной жизни и часто приводит к развитию хронической депрессии.
Специалисты в ходе осмотра больного оценивают характер суставного синдрома, определяют количество поврежденных суставов, тяжесть и стадию патологии. Для диагностики недуга большое значение имеют внесуставные проявления. Согласно статистическим данным, суставной синдром диагностируется у каждого пятого больного, обратившегося за медицинской помощью к врачу общей практики. После установления причины поражения суставов и верификации нозологического диагноза переходят к лечению синдрома. Общетерапевтические мероприятия направлены на первопричину недуга или основное заболевание.
Читайте также: Лечение артрита подагрического медикаментами и народными средствами
Системная форма с полиартритом (соответствует синдрому Стилла)
Этот системный вариант ЮРА был впервые описан британским педиатром Д. Ф. Стиллом в 1897 г. В настоящее время, по данным литературы и нашим наблюдениям, синдром Стилла встречается достаточно редко, всего в 12–16% от всех случаев ЮРА у детей, преимущественно раннего возраста [1–4]. Для него характерно острое, манифестное, начало; на самых ранних этапах болезни в процесс вовлекаются как крупные, так и мелкие суставы, в том числе мелкие суставы кистей и стоп. Для синдрома Стилла типично вовлечение в процесс шейного отдела позвоночника и височно-нижнечелюстных суставов. Суставы припухшие, резко болезненные, в них могут быстро развиться болевые контрактуры. Боль и контрактуры приводят к потере функции и вынужденному положению пораженного сустава под определенным углом, в результате чего дети теряют подвижность. Таким образом, кардинально от других вариантов ЮРА, этот вариант отличает генерализованный суставной синдром в дебюте. Для этого варианта ЮРА также характерны внесуставные проявления. Самые частые из них — лихорадочный синдром и сыпь. Лихорадка чаще фебрильная, иногда достигающая 39–40 °С, продолжающаяся, как правило, не более 3–4 недель. Сыпь при синдроме Стилла чаще мелкоточечная, напоминающая скарлатинозную, иногда — кореподобную, нестойкая, более выраженная на высоте лихорадки. Процент инвалидизации при синдроме Стилла достигает 25–30% [2].
Лечение
Методика лечения зависит от конкретной клинической ситуации. Вариабельность клинических проявлений предполагает дифференцированный подход к каждому отдельному пациенту. Важным моментом является объяснение больному причин его проблем на доступном языке.
Традиционно считается, что в первую очередь терапевтический подход должен иметь патогенетическую направленность и воздействовать на причинные факторы (воспаление, деструкцию). При лечении суставного синдрома используются хондропротекторы.
Наиболее значимые активные компоненты – хондроитин и глюкозамин, гидрохлорид или сульфат, участвуют в построении костной и хрящевой ткани, нормализуют выработку внутрисуставной жидкости, замедляют разрушение и препятствуют прогрессированию дегенеративных процессов в костно-мышечных структурах. Лечебный эффект заключается в прекращении боли, увеличении подвижности суставов, уменьшении скованности.
Особое внимание на себя обращает «Артра», «Хондроитина Сульфат», «Терафлекс», «Алфлутоп», «Дискус Композитум». Длительность и схему приема устанавливает врач. Для достижения клинического эффекта понадобится от 3 месяцев до полугода. Курсы можно повторять.
Для воздействия на патогенетические механизмы используют миорелаксанты. Они обеспечивают быстрый регресс боли, расслабление мышечной мускулатуры, восстановление функциональных способностей.
Справка! Суставной синдром при обострении подагры требует применения препаратов другой фармакологической направленности. Кроме НПВС в протокол лечения включают противоподагрические средства (например, «Пуринол», «Аллупол», «ЭГИС»), цель которых – нормализовать уровень мочевой кислоты в организме.
В терапии острой боли имеется необходимость быстро избавить пациента от мучительных проявлений. Проблема решается путем применения медикаментов для симптоматического лечения боли.
Базовыми препаратами будут нестероидные противовоспалительные средства (НПВС). Наиболее действенны на ранних стадиях суставного синдрома и должны назначаться лечащим врачом в минимально эффективных дозах с быстрой полной отменой.
Прием обезболивающих препаратов иногда может приводить к серьезным осложнениям, прежде всего, связанным с патологическими изменениями во всех отделах ЖКТ, кардиоваскуляторными катастрофами.
Поэтому, чтобы уменьшить частоту развития побочных эффектов предпочтение остается за селективными формами НПВС:
- «Нимесулидом»,
- «Мелоксикамом»,
- «Мовалисом»,
- «Целекоксибом»,
- «Парекоксибом».
Определенный терапевтический эффект можно ожидать от использования НПВП в форме мази или геля: «Финалгона», «Вольтарен эмульгеля», «Фастума», «Индометацина», «Диклофенака» Они удобны тем, что в случае их применения сокращается вероятность развития побочных эффектов.
Дополнительно курс лечения суставного синдрома может включать антибиотики, витамины группы В, глюкокортикостероиды. В период стойкой ремиссии желательно дополнить терапевтическую схему ЛФК, физиотерапевтическими процедурами, массажем, санаторным и курортным лечением.
Полезными будут советы оптимизировать образ жизни. Это предполагает коррекцию рациона и режима питания, приведение в соответствие нагрузок с возможностями костно-мышечной системы, исключение алкоголя и курения.
Совет! Рекомендовано ограничить динамические и статистические нагрузки, вызывающие боль и дискомфорт. Необходимо свести к минимуму возможности травм.
Олигоартикулярный вариант ЮРА
По клиническим, иммунологическим и иммуногенетическим особенностям выделяется наблюдаемый преимущественно у девочек вариант ЮРА, начинающийся с моно- или олигоартрита в раннем детском возрасте.
Средний возраст начала заболевания составляет 2,5 года (от 6 месяцев до 6 лет), в дебюте у всех детей с этим вариантом ЮРА отмечается моно- или ассиметричный олигоартрит, преимущественно суставов ног. Чаще всего поражается коленный сустав. При олигоартикулярном начале помимо коленного сустава может поражаться голеностопный и/или лучезапястный суставы. В дальнейшем у 40% больных суставной синдром распространяется и принимает характер ограниченного полиартрита, у остальных пациентов продолжает рецидивировать в виде олигоартрита. Внесуставные проявления, такие как лихорадка, лимфаденопатия, гепатоспленомегалия нетипичны для данного варианта ЮРА. Наиболее частым и неблагоприятным внесуставным проявлением этого варианта ЮРА является иридоциклит. Развитие увеита при этой форме заболевания отмечается у 50% больных. Однако в течение последних 10 лет частота развития увеита у этих больных снизилась до 20–30%. Вероятно, активное проведение ранней иммуноподавляющей терапии, которое все шире стало использоваться у больных с олигоартикулярным вариантом ЮРА, предотвращает развитие увеита у большинства пациентов. Иммунологическими особенностями этого варианта являются отсутствие РФ и довольно частое (у 40%) выявление антинуклеарного фактора (АНФ) в невысоких титрах (1:40–1:80). Этот вариант олигоартрита часто называют «олигоартритом маленьких девочек», и, по мнению A. M. Prier, он не имеет аналогов у взрослых при ревматоидном артрите [1].
Читайте также: Причины формирования синдрома Зудека и его лечение
По нашим данным, согласующимся с результатами большинства иммуногенетических обследований аналогичных групп, приведенных в литературе, иммуногенетическими маркерами этого варианта ЮРА являются антигены HLA-А2 и HLA-DR5. Антиген гистосовместимости HLA-А2 выявлен у 80% больных с этим вариантом ЮРА. Даже при высокой частоте распространенности HLA-А2 в популяции, составляющей 49%, этот антиген гистосовместимости может рассматриваться как маркер олигоартрита маленьких девочек.
Среди антигенов гистосовместимости II класса наиболее высокой по нашим данным была частота HLA-DR5-антигена, который был выявлен у 80% больных этим вариантом ЮРА, при популяционной частоте этого антигена 30%.
Второй вариант олигоартрита характерен для мальчиков препубертатного, пубертатного возраста. Он характеризуется ассиметричным олигоартритом преимущественно суставов нижних конечностей, сопровождается поражением суставов свода стопы, болями в пятках (талалгиями), болями или болезненностью при пальпации в области прикрепления связок и сухожилий (энтезитами), вовлечением крестцово-подвздошных сочленений. Суставной синдром отличается торпидностью, прогрессирующим характером, особенно неблагоприятно протекает поражение тазобедренных суставов. Этот вариант по классификации ILAR может быть отнесен к энтезитному варианту ювенильного идиопатического артрита и, по сути, может рассматриваться как начальная стадия ювенильного спондилоартрита. Для этого варианта заболевания характерна ассоциация с HLA-В27, который выявляется у 50–80% пациентов этой группы. У 10% больных может развиваться передний увеит, сопровождающийся болью, покраснением глаз, светобоязнью [2, 5].
Этиологические факторы
Этиофакторами могут стать проникшие в сустав инфекции (реактивные либо ревматические артриты), хрящевая дегенеративная дистрофия (деформирующий остеоартроз), патологии системного (подагра, СКВ, псориаз) либо иммунного (ревматоидный артрит) характера. Такой синдром возможен во время формирования рахита у детей.
Он представлен в виде сочетания симптомов повреждения суставных сочленений при разных заболеваниях. У заболевшего отмечаются выраженное болевое чувство, признаки воспаления — отечность, местное повышение температуры и гиперемия, деформирование и потеря функциональной активности суставов.
Полиартикулярный вариант ЮРА
Выделяют два субтипа полиартикулярного варианта ЮРА: серопозитивный по РФ и серонегативный по РФ.
Серопозитивный по ревматоидному фактору субтип ЮРА развивается преимущественно у девочек подросткового возраста, по своим клиническим, иммунологическим, иммуногенетическим особенностям он не отличается от серопозитивного по РФ полиартрита у взрослых. Клинически при этом субтипе ЮРА характерно симметричное поражение проксимальных межфаланговых, пястно-фаланговых, лучезапястных суставов, а также голеностопных и мелких суставов стопы. Больные отмечают утреннюю скованность, нарастающее ограничение подвижности суставов. Лабораторная активность умеренная, выявляется ревматоидный фактор. Иммуногенетическим маркером этого субтипа, как и при РА взрослых, является HLA-DR4. Кроме того, поражение суставов характеризуется быстрым развитием деструктивно-пролиферативных изменений.
Серонегативный по РФ субтип полиартрита также чаще встречается у девочек, характерно симметричное поражение крупных и мелких суставов с прогрессирующим течением заболевания. Течение артрита у большинства — относительно доброкачественное, однако у ряда пациентов могут развиваться тяжелые деструктивные изменения в суставах. Большинство ревматологов считает, что РФ-негативный полиартрит у детей соответствует РФ-негативному РА взрослых [2].
Для диагностики ЮРА чаще всего используют диагностические критерии Американской ревматологической ассоциации (АРА). К ним относятся следующие критерии:
- начало заболевания до достижения 16-летнего возраста;
- поражение одного и более суставов, характеризующееся припухлостью/выпотом либо имеющее как минимум два из следующих признаков: ограничение функции, болезненность при пальпации, повышение местной температуры;
- длительность суставных изменений не менее 6 недель;
- исключение других ревматических заболеваний.
Для постановки определенного диагноза необходимо наличие всех 4 признаков.
Диагностика ЮРА наиболее сложна в случае развития аллергосептического синдрома, когда суставной синдром отсутствует или слабо выражен, а в клинической картине доминирует гектическая лихорадка, сыпи, поражения внутренних органов. Так как этот симптомокомплекс присущ не только ревматоидным, но и другим заболеваниям, диагноз системной формы ЮРА ставится методом исключения следующих патологий:
- сепсис;
- инфекции (иерсиниоз, токсоплазмоз и др.);
- гематоонкологические заболевания, солидные опухоли;
- диффузные болезни соединительной ткани (системная красная волчанка, идиопатический дерматомиозит, системные васкулиты);
- периодическая болезнь;
- хронические заболевания кишечника (неспецифический язвенный колит, болезнь Крона).
В проведении дифференциальной диагностики необходимо использовать следующие методы:
- посевы биологических сред на флору с определением чувствительности;
- серологические методы для исключения инфекций;
- иммунологические исследования;
- биопсия костного мозга;
- компьютерная томография и/или магнитно-резонансная томография грудной, брюшной полостей, головного мозга;
- эндоскопические исследования;
- прокальцитониновый тест.
Особое значение в последние годы приобрел метод определения прокальцитонина, который позволяет дифференцировать воспалительные реакции, связанные с ЮРА, от воспалительных реакций, обусловленных бактериальной инфекцией. Известно, что при сепсисе и даже при локальном инфекционном процессе отмечается повышение уровня прокальцитонина, в то время как при ЮРА, даже в случае высокой клинико-лабораторной активности системной формы ЮРА, уровень прокальцитонина остается в норме [2].
Читайте также: Суставная гимнастика: ТОП упражнений для начинающих
Этиология
Суставной синдром — проявление различных заболеваний, среди которых самыми распространенными являются:
- Реактивный артрит и воспаление прилегающих тканей,
- Аутоиммунные патологии — васкулиты, коллагенозы, полиартериит,
- Подагра,
- Псориаз,
- Деформирующий остеоартроз,
- Травматическое повреждение суставов и окружающей кожно-мышечной ткани,
- Постинфекционный артрит при гепатите, сифилисе, ВИЧ-инфекции, токсоплазмозе, боррелиозе,
- Паранеопластический артрит,
- Спондилоартрит,
- Остеохондроз позвоночника,
- Врожденные болезни суставов.
Существует ряд тяжелых хронических заболеваний, которые часто проявляются суставным синдромом. У лиц, страдающих сахарным диабетом, гипо- или гипертиреозом, гормональным дисбалансом в пубертатном периоде и при климаксе, часто болят суставы.
Артралгия может быть не связана с артропатией. Иногда причиной боли становятся внесуставные процессы, которые протекают по типу бурсита, тендовагинита, лигаментита, фиброзита, миозита, фасциита, флебита.
У взрослых синдром чаще всего связывают с ревматизмом, а у детей – с вирусными инфекциями: корью, краснухой, ветряной оспой и прочими детскими болезнями. Артралгия часто становится следствием иммунизации. У детей воспаляются мелкие и крупные суставы конечностей, что проявляется болью и скованностью движений по утрам.
Псориатический артрит
Псориатический артрит (ПсА) — это хроническое воспалительное заболевание суставов, которое развивается примерно у трети больных псориазом.
Классическими проявлениями псориаза у детей являются эритематозные папулы, покрытые серебристыми чешуйками, которые сливаются в бляшки различной формы. Чаще всего поражается кожа локтей, коленей, паховой области, волосистой части головы [6–8].
У большинства больных ПсА отсутствует четкая хронологическая зависимость между поражением кожи и суставов. Примерно у 75% пациентов поражение кожи предшествует развитию артрита, у 10–15% больных они возникают одновременно, однако еще в 10–15% случаев артрит развивается раньше псориаза [6–8].
У детей артрит в 50% случаев предшествует появлению псориаза. Однако даже при наличии у ребенка симптомов данного дерматоза, он обычно не столь явно выражен, как у взрослых, поэтому врачи нередко не замечают его [6–8].
Под нашим наблюдением находилось 28 пациентов с ПсА, у 29,4% детей заболевание началось с поражения кожи (поражение суставов у них развилось в среднем через 2,4 ± 0,3 года от начала заболевания), а у 70,6% пациентов в дебюте наблюдался суставной синдром (поражение кожи присоединилось в среднем через 4,5 ± 0,8 года), причем одна больная страдала артритом без кожных изменений в течение 8 лет.
ПсА может начинаться постепенно, исподволь (первые симптомы: повышенная утомляемость, миалгии, артралгии, энтезопатии, потеря массы тела). Приблизительно у трети детей в дебюте заболевания отмечается приступообразная резкая болезненность, отек и скованность в суставах, выраженная в утренние часы [6–8].
У подавляющего большинства (80%) больных ПсА чаще проявляется артритом дистальных, проксимальных межфаланговых суставов пальцев кистей, коленных суставов, реже — пястно- и плюснефаланговых, а также плечевых суставов [6–9].
По нашим сведениям, в дебюте заболевания у 17,6% пациентов отмечался аллергосептический синдром с лихорадкой, типичной сыпью, лимфоаденопатией, гепатолиенальным синдромом (по литературным данным, для ПсА нехарактерно вовлечение в процесс внутренних органов); у 11,8% — генерализованное поражение суставов, включая шейный отдел позвоночника, по типу синдрома Стилла; у 70,6% — олигоартикулярный асимметричный суставной синдром, причем процесс начинался с поражения голеностопных, коленных, проксимальных межфаланговых кистей и тазобедренных суставов.
Наиболее распространено деление ПсА на 5 классических форм [9]:
1) асимметричный олигоартрит; 2) артрит дистальных межфаланговых суставов; 3) симметричный ревматоидноподобный артрит; 4) мутилирующий артрит; 5) псориатический спондилит.
Эта классификация очень условна, формы заболевания нестабильны и могут со временем переходить одна в другую.
В 70% случаев ПсА проявляется асимметричным моно- или олигоартритом (асимметричность — характерная черта этого заболевания). Данной патологии свойственно также вовлечение в дебюте болезни так называемых суставов-исключений (межфалангового сустава I пальца и проксимального межфалангового — V пальца кисти). Особенностью ПсА является поражение всех суставов одного пальца кисти — аксиальный, или осевой, артрит. Нередко при этом наблюдается тендовагинит сухожилий сгибателей, что придает пораженному пальцу сосискообразный вид. Кожа над пораженными суставами, особенно пальцев кистей и стоп, нередко приобретает багровую или багрово-синюшную окраску [6–8].
В разгар заболевания (через 5–6 лет от начала болезни) у 41,2% пациентов диагностировался симметричный ревматоидоподобный артрит, у 23,5% — ассиметричный олигоартрит, у 23,5% — спондилоартрит с поражением периферических суставов (голеностопных, коленных, межфаланговых), у 11,8% — мутилирующий артрит.
Для постановки диагноза ПсА имеют значение асимметричный моно-, олигоартрит, особенно с поражением пальцев кистей или стоп, аксиальный артрит, вовлечение в дебюте болезни дистальных межфаланговых суставов или суставов-исключений, асимметричный сакроилеит. Определенные трудности диагностики возникают при отсутствии у больных кожного процесса. В этих случаях следует тщательно обследовать пациента с целью поиска даже минимальных проявлений псориаза [6, 7, 10].
Для постановки диагноза используются Ванкуверские диагностические критерии ювенильного ПсА (1989). Определенный ювенильный ПсА выявляется при наличии:
1) артрита и типичной псориатической сыпи; 2) артрита и хотя бы трех из следующих «малых» признаков: — изменений ногтей (синдром «наперстка», онихолизис); — псориаза у родственников 1-й или 2-й степени родства; — псориазоподобной сыпи; — дактилита.
Вероятный ювенильный ПсА определяется при наличии артрита и хотя бы двух из «малых» признаков.
Диагностика
Для подтверждения или опровержения диагноза следует учитывать следующие критерии:
- поражение костных сочленений симметрично: если страдают суставы левой руки, страдают аналогичные правой руки;
- изменения необратимы: измененная в результате разрастания пануса форма суставов остается такой пожизненно;
- утренняя скованность в суставах составляет более получаса;
- характерно поражение:
- запястий и колен;
- голеностопных суставов и локтей.
- наличие внесуставных проявлений:
- лимфаденопатия;
- висцериты.
- в анализе крови:
- положительная реакция на ревматоидный фактор (HLA-B27).
- на рентген-снимке:
- эрозивный артрит;
- сужение суставных щелей.
На основе этих признаков проводится дифференциальная диагностика ревматоидного артрита с другими болезнями из его группы.
Ювенильный анкилозирующий спондилоартрит
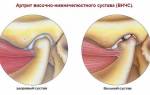
Ювенильный анкилозирующий спондилоартрит (ЮАС) — это заболевание с наследственной предрасположенностью, характеризующееся хроническим воспалительным процессом в суставах как периферических, так и в суставах осевого скелета, часто сочетающееся с энтезитами, серонегативностью по РФ и АНФ. Поскольку поражение суставов позвоночника может быть отсрочено на годы, обязательным критерием диагноза в детском возрасте является поражение крестцово-подвздошных сочленений [11].
Наиболее ранними проявлениями ЮАС является артрит одного или нескольких периферических суставов, обычно нижних конечностей, сочетающийся с энтезопатиями чаще пяточных костей. Системные проявления выражены минимально, но может иметь место субфебрильная лихорадка. Признаки поражения позвоночного столба обычно либо отсутствуют, либо слабо выражены и развиваются только во взрослом (редко в подростковом) возрасте, причем их прогрессирование происходит медленно и типичные рентгенологические изменения формируются позже обычного.
Читайте также: В чем причина и как избавиться от судорог в ногах по ночам
Чаще (до 80% случаев) в дебюте может отмечаться изолированный периферический артрит или изолированный энтезит. В 25% случаев ЮАС начинается с одновременного поражения периферических суставов и осевого скелета [12–14]. И очень редко с изолированного вовлечения в процесс осевого скелета или глаз.
Для артрита при ЮАС характерно преимущественное поражение суставов нижних конечностей; асимметричность суставного синдрома. Суставной синдром чаще представлен моно- или олигоартикулярным поражением, в редких случаях полиартритом. Для ЮАС характерно относительно доброкачественное течение с возможностью полного обратного развития и склонностью к длительным, в том числе многолетним, ремиссиям, недеструктивным характером артрита (за исключением тарзита и коксита). Периферический артрит при ЮАС часто сочетается с энтезитом [11].
Чаще всего артрит развивается в коленных, тазобедренных и голеностопных суставах и очень редко в суставах верхних конечностей (локтевых, лучезапястных, мелких суставов кистей). Кроме того, типичным считается при поражении мелких суставов вовлечение в процесс первых пальцев [11].
Наиболее приемлемыми для постановки диагноза являются диагностические критерии Гармиш–Партенкирхен (табл. 1).
Вероятному ЮАС соответствуют 2 основных критерия или 1–2 основных + 2 дополнительных критерия.
Определенному ЮАС соответствуют те же критерии + рентгенологически достоверный сакроилеит (двусторонний сакроилеит II стадии или односторонний сакроилеит не менее III стадии).
Болезни со сходной симптоматикой
Группа аутоиммунных заболеваний соединительной ткани, с которыми проводится дифференциальный диагноз при ревматоидном артрите, включает:
- деформирующий остеоартроз с реактивным синовиитом;
- ревматизм;
- подагра;
- системная красная волчанка;
- псориатический артрит;
- инфекционные (вирусные) артриты;
- системная склеродермия;
- анкилозирующий спондилоартрит;
- реактивные артриты.
Эти патологические процессы, как и тот, с которыми необходимо их дифференцировать, в одну из своих фаз характеризуются острым воспалением суставных и околосуставных тканей, поэтому между ними проводится дифференциальная диагностика артритов.
Инструментальные исследования
Дополнительными инструментальными обследованиями выступает:
- Гониометрия позволяет оценить двигательную функцию.
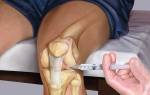
- Индикаторные способы применяются для оценки степени воспаления, наличия иммунных расстройств, боли, артикулярной жидкости (посредство пункции).
- Анализы крови с целью выявления лейкоцитарного уровня, С-реактивного белка сиаловой кислоты. Исследуется протеинограмма и иммунограмма.
- Рентгенисследование суставных образований.
- Термографические обследования позволяют оценить температуру кожи над поврежденным суставом.
- Радиоизотопная сцинтиграфия информативна при начальной стадии заболевания.
- Артроскопия дает возможность объективно оценить уровень воспаления компонентов артикулярного образования. В этом случае можно провести прицельную биопсию поврежденного места.